Диагностика и профилактическое лечение туберкулезной инфекции
 Версия: Клинические протоколы КР 2023 (Кыргызстан)
Версия: Клинические протоколы КР 2023 (Кыргызстан)
Общая информация
Краткое описание
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ КЫРГЫЗСКОЙ РЕСПУБЛИКИ НАЦИОНАЛЬНЫЙ ЦЕНТР ФТИЗИАТРИИ
КЫРГЫЗСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ ИНСТИТУТ ПЕРЕПОДГОТОВКИ И ПОВЫШЕНИЯ КВАЛИФИКАЦИИ
Цель разработки руководства:
Этапы оказания помощи
Дата создания:
Проведение следующего пересмотра планируется по мере появления новых ключевых доказательств или в 2028 году.
Классификация
Классификация
• Лица, живущие с ВИЧ:
Основной принцип проведения профилактических мероприятий среди ключевых групп заключается в выявлении случаев ТБ инфицирования с целью профилактического лечения, что, в результате, приведет к снижению риска перехода инфицирования организма в активный ТБ.
Этиология и патогенез
ТБ инфицирование, основные сведения (МКБ-10 Z20.1) (патогенез)
Эпидемиология
Cитуационный анализ по ТБИ в Кыргызской Республике (эпидемиология)
Диагностика
Диагностика ТБИ
- Скрининг клинических симптомов ТБ (жалобы, анамнез, физикальное обследование, лабораторная и инструментальная диагностика):
- для детей: недостаточная прибавка веса или ее отсутствие, кашель, повышение температуры тела, вялость, снижение игривости, ночная потливость, микрополиаденопатия, наличие параспецифических реакций (узловатая эритема, фликтенулезный кератоконъюнктивит, полисерозиты и др.).
- Рентгено-томография органов грудной клетки (КТ – по показаниям).
- Лабораторная диагностика проводится при выявлении респираторных симптомов, согласно диагностическому алгоритму (см. КР по менеджменту ЛУ-ТБ).
При дифференциальной диагностике ТБИ необходимо учитывать факторы различия между ТБИ и активным ТБ.
Таблица 1. – Различие между ТБИ и активной формой ТБ
| ТБ инфицирование | Активный ТБ |
| Наличие симптомов | |
| Симптомов ТБ нет |
Присутствуют симптомы, среди которых могут быть:
• кашель, иногда с мокротой или кровью
• боль в груди
• слабость
• потеря веса
• лихорадка
• ночная потливость
|
| Общее самочувствие обследуемого лица | |
| Не чувствует себя больным | Обычно чувствует недомогание |
| Инфекционность | |
| Нет | Возможна при положительных бактериологических анализах |
| Реакция на кожные и in vitro тесты | |
| В обоих случаях: тест кожной пробы, Диаскин-тест или Квантифероновый тест (с использованием метода IGRA) при положительном результате указывают на присутствие ТБ инфекции | |
| Рентгенологические и лабораторные данные | |
| Рентгенография без патологии, анализы мокроты на туберкулез отрицательные | Возможна патология на рентген-снимке, возможен положительный результат на ТБ методом GeneXpert, посева или микроскопии мазка мокроты |
| Лечение | |
| Профилактическое лечение ТБИ для предупреждения развития активного ТБ | Лечение активного ТБ |
К методам тестирования на инфицирование M.tuberculosis относятся: туберкулиновая кожная проба, Квантифероновый тест (с использованием метода IGRA) и Диаскин-тест.
- Интерпретация результата тестов должна осуществляться только в контексте с другими исследованиями и клинической картиной.
- Отсутствие тестов не должно становиться препятствием для оказания ПЛТ лицам с повышенным риском ТБ инфицирования.
- Положительные результаты тестов не позволяют отличать ТБ инфицирование от активного ТБ.
- Отрицательный результат не позволяет исключить ТБИ, поскольку у некоторых лиц из групп риска, например, у маленьких детей и недавно инфицированных людей, результаты тестирования могут быть ложноотрицательными.
- Тестирование, при необходимости, проводится независимо от возраста.
*Примечание: Подробное описание проведения иммунологических тестов см. в приложении B.
Туберкулиновая кожная проба
Туберкулинодиагностика - биологический тест, основанный на определении повышенной чувствительности замедленного типа к туберкулину, возникшей в результате заражения вирулентными микобактериями туберкулеза или вакцинации BCG (прил. 1А).
Таблица 2. – Интерпретация результатов туберкулиновой пробы Манту с 2 ТЕ ППД-Л
| Результат | Интерпретация |
| Отрицательный | • Инфильтрат 1 - 4 мм |
| Положительный |
• Инфильтрат 5 мм и более для лиц из групп повышенного риска*:
- Лица из контакта с больным ТБ
- ВИЧ-инфицированные лица
• Везикулонекроз независимо от размеров инфильтрата
|
Положительные туберкулиновые пробы при необходимости подтверждаются Квантифероновым тестом (с использованием метода IGRA) или Диаскин-тестом для исключения ложноположительных результатов (табл. 3).
Таблица 3. – Причины ложноположительных и ложноотрицательных результатов ТКП
| Причины ложноположительных результатов | Причины ложноотрицательных результатов |
|
•Неправильная интерпретация теста • Вакцинация BCG • Инфицирование нетуберкулезными микобактериями • «Бустер эффект» * |
• Неправильное проведение или интерпретация теста • ВИЧ-инфекция • Нарушение правил хранения туберкулина • Вирусные инфекции (например: корь, ветряная оспа и др.) • Вакцинация живыми вакцинами (в сроки до 6 недель) • Применение препаратов, подавляющих иммунитет (например: кортикостероиды) • Период новорожденности • Первичный иммунодефицит • Заболевание лимфоидных тканей (например: болезнь Ходжкина, лейкемия, саркоидоз) • Белковое голодание • Туберкулез в тяжелой форме |
Противопоказания к проведению ТКП
К противопоказаниям для постановки туберкулиновой кожной пробы относятся:
- кожные заболевания,
- аллергические состояния (ревматизм в острой и подострой фазах, бронхиальная астма, идиосинкразия с выраженными кожными проявлениями),
- эпилепсия.
Не допускается проведение пробы Манту с 2 ТЕ ППД-Л в тех коллективах, где имеется карантин по детским инфекциям.
Интервал между проведением профилактических прививок и ТКП должен составлять не менее 4-х недель. Если профилактическая прививка еще не сделана, то ее проведение разрешается после оценки результата ТКП.
| Проба Манту с 2 ТЕ ППД-Л не должна применяться для контроля эффективности профилактического лечения. |
Квантифероновый тест (с использованием метода IGRA) на ТБИ
| Результат | Интерпретация |
| Отрицательный | Пациент не инфицирован M. tuberculosis |
| Положительный | ТБ инфицирование (M. tuberculosis) вероятно |
| Неопределенный | Результат слабо положительный (от 0.35 до 1.0). Требуется повторное проведение теста через 2-4 недели |
Диаскин-тест
| Результат | Интерпретация |
| Отрицательный | Полное отсутствие инфильтрата и гиперемии или наличие «уколочной реакции» до 2 мм |
| Сомнительный | Наличие гиперемии без инфильтрата |
| Положительный | Наличие инфильтрата (папулы) любого размера |
| Гиперергическая реакция | Размер инфильтрата 15 мм и более; везикулонекротические изменения и/или лимфангоит, лимфаденит, независимо от размера инфильтрата. |
Противопоказания для проведения Диаскин-теста такие же, как и для ТКП.
Сравнительная характеристика тестов
Таблица 6. – Сравнительные данные тестов на ТБИ
| Квантифероновый тест (с использованием метода IGRA-тест) | ТКП | Диаскин-тест | |
| Метод исследования | IGRA | Кожная проба | Кожная проба |
| Чувствительность1,2,3 | 99% | 68% | 96% |
| Специфичность | 98% | 78% | 85% |
| Ограничения в применении | Отсутствуют | Имеются | Имеются |
| Время получения результата | 20-24 ч | 48-72 ч | 48-72 ч |
| Нежелательные явления | Отсутствуют | Возможны | Возможны |
Таблица 7. - Отличительные особенности тестов на ТБИ
| Кожные тесты (ТКП и Диаскин-тест) | Квантифероновый тест с использованием метода IGRA | |
| Требования к проведению тестирования | Кожные тесты выполняются путем внутрикожного введения 0,1 мл препарата во внутреннюю поверхность предплечья. Тесты требуют наличия холодовой цепи*. Для проведения проб требуется квалифицированный персонал, обладающий навыками введения препарата и интерпретации результатов измерения кожной папулы. Подлежат расшифровке через 72 часа путем измерения инфильтрата (папулы) прозрачной линейкой в поперечнике | Квантифероновый тест с использованием метода IGRA предназначен для выявления уровня гамма-интерферона в крови с использованием ИФА. Для проведения теста требуются свежие образцы крови, в которые вводят антигены и контрольные препараты; обработка образцов должна производиться в течение 8–30 часов после забора крови, пока лейкоциты сохраняют жизнеспособность. Требуется эффективный механизм транспортировки образцов крови |
| Потенциальная погрешность | Для туберкулиновой кожной пробы - возможны ложноположительные результаты вследствие контакта с вакциной BCG или нетуберкулезными микобактериями, в отличие от Диаскин-теста |
Задержки при транспортировке образцов крови.
Возможные ошибки при обработке образцов крови.
Неверная расшифровка результатов анализа.
Ложноотрицательные результаты могут быть получены при иммунодефицитных состояниях, а также у детей в возрасте младше 2х лет.
|
| Преимущества | Для Диаскин-теста характерно отсутствие ложноположительных результатов при вакцинации БЦЖ или ОРВИ, в отличие от ТКП. Пробы могут проводиться на любом уровне НТП, включая районный. Не требуют специальных лабораторных условий | Отсутствие ложноположительных результатов при вакцинации БЦЖ или ОРВИ. Для проведения тестирования достаточно одного визита. Возможность получения результатов в течение 24 часов. |
| Сложности |
Необходимость регулярного обучения персонала навыкам внутрикожной инъекции, анализа и расшифровки результатов.
Необходимость повторного визита обследуемого
|
Необходимость выполнения внутривенного забора крови.
Требуется специальное лабораторное оборудование и квалифицированный персонал, обладающий навыками выполнения теста и расшифровки его результатов
|
Примечание: холодовая цепь – система хранения и транспортировки
Есть несколько факторов для определения выбора теста.
| Проба Манту с 2 ТЕ ППД-Л | Квантифероновый тест с использованием метода IGRA или Диаскин-тест |
| Используется как основной метод | Используются в случае, если имеются: противопоказания для проведения ТКП токсико-аллергическая реакция на туберкулин кожные патологии судорожные пароксизмы инфекционные болезни сведения о недавно проведенной вакцинация БЦЖ (2-3 года после прививки), а также, при дифференциальной диагностике: o если первоначальный тест ТКП отрицательный, но риск заражения высок, o если первоначальный тест ТКП положительный, но риск заражения низкий |
Алгоритм диагностики и отбор лиц для ПЛТ среди ключевых групп
Контактные лица
К ним относятся:
Показания для ПЛТ
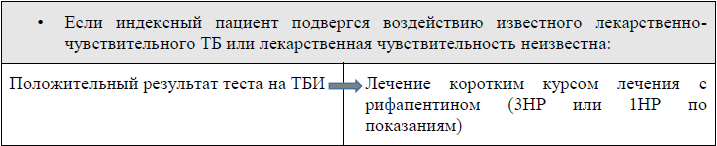
При положительном результате теста и при исключении активного ТБ у лиц из контакта, профилактическое лечение следует начать:
При отрицательном результате ТКП, следует провести повторное тестирование через 8 недель после последнего контакта с больным ТБ. Повторный тест необходим, т.к. организм выработает иммунный ответ к 8 неделе после инфицирования M. tuberculosis. При положительном результате провести профилактическое лечение, при отрицательном результате проводить дальнейшее наблюдение (Рис 1).
Подросткам старше 15 лет и взрослым из контакта ПЛТ назначается после информированного согласия.
ЛЖВ – у которых не выявлено признаков активного ТБ при соответствующем клиническом обследовании. Тест на ТБИ проводить не обязательно. Всем следует назначить профилактическое лечение ТБ, включая беременных женщин и тех, кто ранее лечился от ТБ, независимо от возраста:
| Комбинированное использование профилактического лечения ТБ, профилактического лечения котримоксазолом и АРТ среди ЛЖВ способствует как профилактике ТБ, так и снижению смертности от ТБ. |
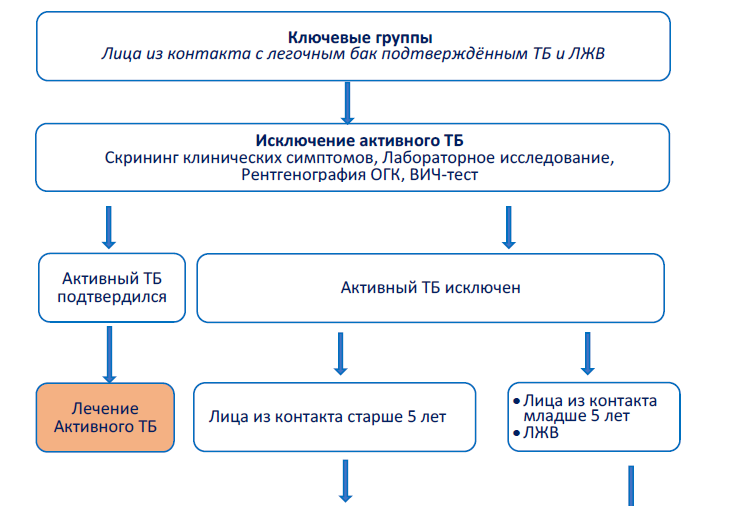
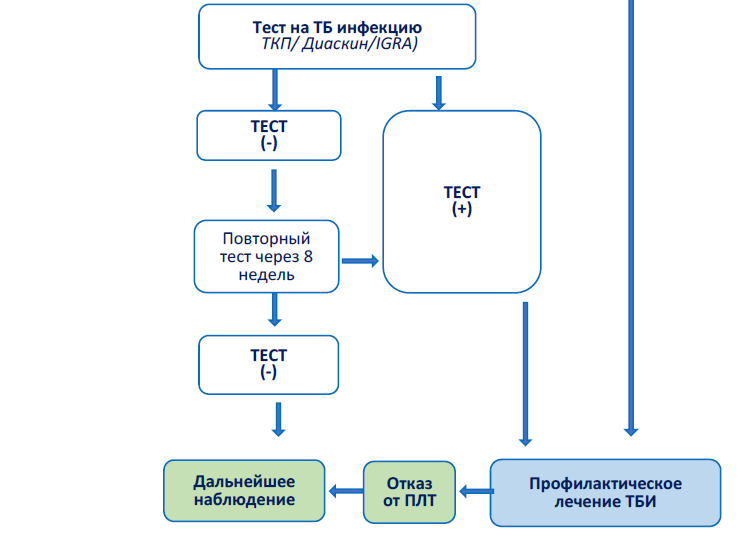
Рис.1 Алгоритм диагностики и лечения ТБИ
Лечение
Профилактическое лечение ТБИ
Существует несколько режимов лечения ТБИ (табл. 9).
| РЕЖИМЫ ЛЕЧЕНИЯ | Возраст | ||
| 1 | 3HP | 3 мес. лечения рифапентином и изониазидом (1 раз в неделю) | старше 2 лет |
| 2 | 1HP | 1 мес. лечения рифапентином и изониазидом (1 раз в день) | старше 13 лет |
| 3 | 3HP | 3 мес. лечения изониазидом и рифампицином (1 раз в день) | любой возраст |
| 4 | 4R | 4 мес. лечения только рифампицином (1 раз в день) | любой возраст |
| 5 | 6Н | 6 мес. лечения изониазидом (1 раз в день) | любой возраст |
| 6 | 6Lfx | 6 мес. лечения левофлоксацином (1 раз в день) | любой возраст |
Примечание: H – изониазид, R – рифампицин, Р – рифапентин, Lfx - левофлоксацин
Предпочтительными вариантами лечения ТБИ являются краткосрочные схемы, т.к. они являются эффективными, безопасными и имеют более высокие показатели завершенности курса, чем длительный 6-месячный режим лечения ТБИ изониазидом (H). Если короткий курс лечения невозможен (например, из-за лекарственного взаимодействия с рифампицином), рекомендуются альтернативные схемы лечения ТБИ (табл. 10).
Таблица 10. – Варианты режимов ПЛТ
| Возраст | Предпочтительные режимы | Альтернативные режимы |
| С 2-х лет и выше |
3HP
1 раз в неделю
|
3HR, 4R, 6Н
ежедневно
|
| С 13 лет и выше |
1HP
ежедневно
|
3HP
1 раз в неделю,
3HR, 4R, 6Н
ежедневно
|
| Любой возраст |
3HR, 4R, 6Н
ежедневно
|
|
| При контакте с МЛУ ТБ | 6Lfx (рассматривается индивидуально, по решению консилиума) | |
При назначении режимов ПЛТ необходимо учитывать следующие факторы:
Описание режимов ПЛТ
| Режим | Препарат /Дозировка / Возрастная группа | Частота/ количество доз на курс | |||||
| 3HP | Возраст 2-14 лет |
1 раз в неделю
12 доз
|
|||||
| 10-15 кг | 16-23 кг | 24-30 кг | 31-34 кг | >34 кг | |||
| Изониазид, 100 мг*, таб | 3 | 5 | 6 | 7 | 7 | ||
| Рифапентин 150 мг, таб | 2 | 3 | 4 | 5 | 5 | ||
| Возраст более 14 лет | |||||||
| 30–35 кг | 36–45 кг | 46-55 кг | 56–70 кг | >70 кг | |||
| Изониазид 300 мг, таб | 3 | 3 | 3 | 3 | 3 | ||
| Рифапентин 150 мг, таб. | 6 | 6 | 6 | 6 | 6 | ||
Примечание: *Может быть использована дозировка 300 мг для уменьшения количества принимаемых таблеток
1-месячный режим лечения изониазидом и рифапентином
Схема 1HP не рекомендуется:
Таблица 12. – Дозировки препаратов при 1-месячном режиме лечения изониазидом и рифапентином
| Режим | Препарат / Дозировка / Возрастная группа | Частота/ количество доз на курс | |
| 1HP | Возраст ≥13 лет |
1 раз в день
28 доз
|
|
| Изониазид | 300 мг/сут. | ||
| Рифапентин | 600 мг/сут. | ||
3-месячный режим лечения изониазидом и рифампицином
3HR — это один из кратких курсов ПЛТ на основе рифампицина для взрослых и детей всех возрастов, включая ВИЧ-отрицательных и ВИЧ-положительных пациентов, насколько это позволяет лекарственное взаимодействие.
| Режим | Препарат / Дозировка / Возрастная группа | Частота/ количество доз | |||||
| 3HR | Возраст <10 лет |
1 раз в день
90 доз
|
|||||
| Изониазид | 10 мг/кг в сутки (7 - 15 мг) | ||||||
| Рифампицин | 15 мг/кг в сутки (10 - 20 мг) | ||||||
| 4–7 кг | 8–11 кг | 12–15 кг | 16–24 кг | > 25 кг | |||
|
HR 50/75 мг
(КПФД), таб
|
1 | 2 | 3 | 4 | Применение ЛФ для взрослых | ||
| Возраст 10 лет и старше | |||||||
| Изониазид | 5 мг/кг в сутки | ||||||
| Рифампицин | 10 мг/кг (7 - 15 мг) | ||||||
4-месячный режим лечения рифампицином
Режим 4R составляет прием рифампицина ежедневно, в течение 4 месяцев, 120 доз (табл. 14).
Четырехмесячный режим рекомендуется для взрослых и детей всех возрастов. Схема 4R особенно рекомендуется для людей, которые не переносят изониазид или подверглись воздействию устойчивого к изониазиду ТБ.
Таблица 14. – Дозировки препаратов при 4-месячном режиме лечения рифампицином
| Режим | Препарат / Дозировка / Возрастная группа | Частота/ количество доз на курс | |
| 4R | Возраст <10 лет |
1 раз в день
120 доз
|
|
| Рифампицин | 15 мг/кг в сутки (10 - 20 мг) | ||
| Возраст 10 лет и старше | |||
| Рифампицин | 10 мг/кг в сутки | ||
6-месячный режим лечения изониазидом
Таблица 15. – Дозировки препаратов при 6-месячном режиме лечения изониазидом
| Режим | Препарат / Дозировка / Возрастная группа | Частота/ количество доз на курс | |
| 6Н | Возраст <10 лет |
1 раз в день
120 доз
|
|
| Изониазид | 10 мг/кг в сутки (7 - 15 мг) | ||
| Возраст 10 лет и старше | |||
| Изониазид | 5 мг/кг в сутки | ||
6-месячный режим лечения левофлоксацином
Профилактическое лечение может быть рассмотрено на основе результатов ТЛЧ индексного случая ТБ.
Лица из контакта с больным МЛУ ТБ наблюдаются в течение 2-х лет от момента конверсии культуры у индексного пациента.
Таблица 16. – Дозировки препаратов при 6-месячном режиме лечения левофлоксацином
| Режим | Препарат / Дозировка / Возрастная группа | Частота/ количество доз на курс | ||||
| 6 Lfx | Возраст <15 лет (15–20 мг/кг/сут) при весе: |
1 раз в день
180 доз
|
||||
| 5–9 кг | 10–15 кг | 16–23 кг | 24–34 кг | |||
|
Lfx
(мг/сут)
|
150 | 200-300 | 300-400 | 500-750 | ||
| Возраст 14 лет и старше при весе: | ||||||
| 35 кг - 45 кг | > 45 кг | |||||
|
Lfx
(мг/сут)
|
750 | 1000 | ||||
Особенности ПЛТ среди определенных категорий целевой группы
Изониазид и рифампицин считаются безопасными для приема во время беременности. Все беременные женщины и кормящие матери, получающие ПЛТ, должны в обязательном порядке принимать пиридоксин (витамин B6 50 мг в день для смягчения возможных НЯ).
Если беременность наступила во время приема 3HP или 1HP, необходимо перейти на другой режим лечения, поскольку безопасность приема рифапентина во время беременности не изучена.
Женщинам, принимающим лечение ТБИ, следует проводить пробы печени АЛТ и АСТ на протяжении всего курса лечения ТБИ во время беременности и в течение 3 месяцев после родов.
Дети, родившиеся от больных ТБ матерей
Рекомендуемые схемы лечения ТБИ для новорожденных:
Дети, получающие грудное молоко матери, которая проходит лечение в связи с ТБ и/или ПЛТ должны принимать B6 в дозировке 5–10 мг/сут. на протяжении всего срока терапии матери.
- отказаться от приема пероральных противозачаточных таблеток и использовать альтернативные варианты (например, депо медроксипрогестерона ацетата (ДМПА) один раз в восемь недель или повышенную дозу эстрогена (50 мкг) после консультации с врачом);
- использовать другие виды противозачаточных средств, например, барьерные контрацептивы или внутриматочную спираль.
Женщины, у которых установлены гормональные контрацептивные имплантаты, могут быть вынуждены сократить срок замены имплантатов с 12 до 8 недельi.
Лица, употребляющие наркотики
Заболевания печени или печеночная недостаточность в анамнезе
Почечная недостаточность
Схемы, содержащие рифампицин, следует с осторожностью назначать ЛЖВ, получающим АРТ, поскольку возможно потенциальное клинически значимое лекарственное взаимодействие (дозу долутегравира необходимо увеличивать до 50 мг 2 раза в сутки при одновременном применении с рифампицином, в случае использования рифапентина коррекция дозы не требуется). Режимы ПЛТ, содержащие рифампицин или рифапентин, не допускают одновременный прием ингибиторов протеазы или невирапина.
Таблица 17. Лекарственные взаимодействия антиретровирусных и противотуберкулёзных препаратов
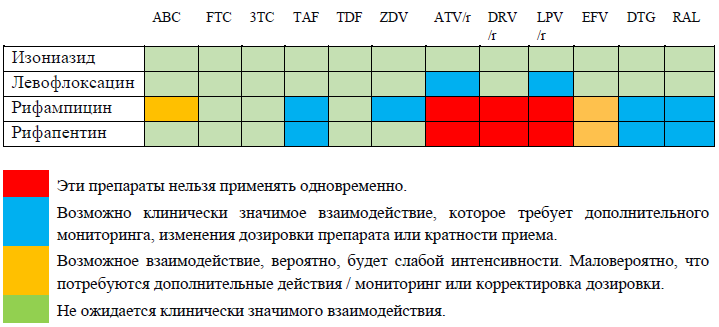
Режимы лечения с использованием рифапентина, при отсутствии противопоказаний, являются приоритетными.
Нежелательные явления
Бессимптомное повышение уровня печеночных трансаминаз. Признаки, указывающие на необходимость прекращения приема лекарств: бессимптомное повышение уровня печеночных трансаминаз возникают в первые недели лечения.
Лабораторные исследования проводятся перед началом лечения и в последующем ежемесячно до завершения курса лечения для категорий лиц, перечисленных в табл. 19.
Таблица 19. – Клинический мониторинг при ПЛТ
| Мониторинг лечения | Частота проведения |
| Общий анализ крови | Всем в начале лечения, затем – по показаниям |
| Ферменты сыворотки печени (АЛТ/АСТ) |
• ВИЧ-инфицированным лицам, • При беременности или послеродовом периоде (в течение 3 месяцев после родов), • При режиме лечения с применением рифапентина (1HP и 3HP), • При регулярном употреблении алкоголя:
|
| Тестирование на ВИЧ | В начале лечения (кроме лиц, с подтвержденным статусом ЛЖВ) |
| Тест на беременность | Женщинам детородного возраста проводится в начале лечения, затем – по показаниям |
Результаты тестов клинического мониторинга в начале лечения и во время наблюдения должны быть внесены в стандартную форму «Клинический мониторинг нежелательных явлений».
Исходы ПЛТ
| Исходы | Определение |
| Лечение завершено | Завершен полный курс ПЛТ |
| Неэффективное лечение | Развитие заболевания ТБ на любом сроке курса ПЛТ |
| Умер | Смерть по любой причине во время курса ПЛТ |
| Потерян для наблюдения |
Прекращение ПЛТ:
• сроком на 8 и более недель подряд, если речь идет о режимах 3HP, 3HR и 4R, и
• сроком на 10 дней подряд и более при режиме 1HP
Отказ от ПЛТ (родителей или опекунов):
• для лиц до 5 лет, независимо от результата теста,
• для лиц от 5 до 15 лет, при положительном тесте.
|
| Прекращение ПЛТ в связи с НЯ | Осуществляется на основании предписания врача в связи с НЯ |
| Результат не оценен | При переводе пациента в другое медицинское учреждение (н-р, в другую страну) для завершения курса ПЛТ, если невозможно получить информацию о результате лечения ТБИ |
Для оценки исхода «Лечение завершено» - необходимо завершение полного курса профилактического лечения или не менее 80% от рекомендованных доз.
В случае пропуска приема необходимых доз возможно увеличение количества дней, в течение которого должны быть получены все дозы, т.е. исходная продолжительность курса + 33% дополнительных дней. Например, если для режима 1НР исходная продолжительность приема препаратов составляет 28 дней, к этой цифре прибавляется дополнительное время 33%, полученное количество дней (38 дней) показывает максимально увеличенное время, в течение которого необходимо принять полный курс лечения (табл.21).
| Режимы | Продолжительность | Количество доз | 80% от рекомендованных доз | Увеличение срока полного курса лечения (дни) +33% |
| 3 НР |
3 месяца
еженедельно
|
12 | 11* | 12 |
| 1 НР |
1 месяц
ежедневно
|
28 | 23 | 38 |
| 3HR |
3 месяца
ежедневно
|
84 | 68 | 120 |
| 4R |
4 месяца
ежедневно
|
120 | 96 | 160 |
| 6Н |
6 месяцев
ежедневно
|
182 | 146 | 239 |
| 6 Lfx |
6 месяцев
ежедневно
|
182 | 146 | 239 |
Примечание: *90% от рекомендованных доз только для режима 3 НР
Лечение (амбулатория)
Ведение лиц с ТБИ на уровне ПМСП
Десять ключевых шагов при расследовании контактов
Профилактика
Информация
Источники и литература
-
Клинические протоколы Министерства здравоохранения Кыргызской Республики
- Клинические протоколы Министерства здравоохранения Кыргызской Республики - 1. 3HP Drug-Drug Interactions, Including Art, 2019 3hp Drug Drug Interactions Including Art Impaact4tb. 2. A Guide for Primary Health Care Providers, CDC, 2020. 3. Banaei N, Gaur RL, Pai M. 2016.; Interferon gamma release assays for latent tuberculosis: what are the sources of variability? J Clin Microbiol 54:845–850. doi:10.1128/JCM.02803-15. 4. Comstock GW, Livesay VT, Woolpert SF. The prognosis of a positive tuberculin reaction in childhood and adolescence. Am J Epidemiol. 1974;99(2):131–8. 5. Experience with the new skin test Diaskintest® used to diagnose respiratory tuberculosis in children and adolescents in a tuberculosis unit. https://pubmed.ncbi.nlm.nih.gov/27529925/ 6. FAQs on LTBI https://www.reliasmedia.com/articles/126242-faqs-from-cdc-treating-latent-tb-infection 2019. 7. Guidelines for the Treatment of Latent Tuberculosis Infection: Recommendations from the National Tuberculosis Controllers Association and CDC, 2020. 8. Handbook of laboratory methods for the diagnosis of tuberculosis in the European Union. Technical report. 2018. 9. Latent tuberculosis infection: updated and consolidated guidelines for programmatic management: World Health Organization; 2018. 10. Mantoux test: what threshold for what purpose, http://apps.who.int/iris/handle/10665/118548 11. Rapid communication: TB antigen-based skin tests for the diagnosis of TB infection. World Health Organization, 2022. 12. Sensitivity and specificity of QuantiFERON-TB Gold Plus compared with QuantiFERON-TB Gold In-Tube and T-SPOT, https://pubmed.ncbi.nlm.nih.gov/29108749/. 13. Target product profiles for tuberculosis preventive treatment. Geneva: World Health Organization; 2020. 14. Use of alternative interferon-gamma release assays for the diagnosis of TB infection - WHO Policy Statement, 2022. 15. WHO consolidated guidelines on tuberculosis. Module 1: prevention - tuberculosis preventive treatment. Geneva: World Health Organization; 2021. 16. WHO consolidated guidelines on tuberculosis. Module 1: prevention - tuberculosis preventive treatment. Geneva: World Health Organization; 2020. 17. WHO consolidated guidelines on tuberculosis: Module 5: management of tuberculosis in children and adolescents, 2022. 18. WHO operational handbook on tuberculosis. Module 1: prevention - tuberculosis preventive treatment. Geneva: World Health Organization; 2021. 19. WHO operational handbook on tuberculosis. Module 1: prevention - tuberculosis preventive treatment. Geneva: World Health Organization; 2020. 20. World Health Organization. The End TB Strategy. Geneva, 2018. 21. Клинический протокол по туберкулезу у детей, Бишкек, 2017. 22. Отчетные данные НЦФ, 2019-2021 г. 23. Практический справочник по ТБ: профилактическое лечение ТБ. ВОЗ, 2021 г. 24. Руководство по ведению пациентов с ТБ инфекцией. ВОЗ, обновление 2020 г. 25. Руководство по препарату рифапентин для лечения туберкулезной инфекции. ВОЗ, 2020г. 26. Сводное руководство по профилактике, тестированию, лечению, предоставлению услуг и мониторингу ВИЧ: рекомендации в отношении подхода общественного здравоохранения. Женева: ВОЗ; 2019.
Информация
Ключевые слова:
Список сокращений
Группы риска прогрессирования ТБИ в активную форму ТБ: любые группы людей, среди которых распространенность или заболеваемость ТБ значительно выше, чем среди населения в целом.
Контактное лицо: любое лицо, находившееся в контакте с больным ТБ.
Расследование контактов: систематический процесс, направленный на выявление ранее не диагностированных случаев инфицирования и заболевания ТБ среди тех, кто контактировал с индексным пациентом с ТБ и/или находился в других схожих условиях, в которых происходит передача инфекции. Расследование контактов включает выявление, клиническую оценку и/или тестирование и проведение необходимой противотуберкулезной терапии (для лиц с подтвержденным ТБ) или профилактического лечения (для лиц, у которых не было диагностировано заболевание ТБ).
Туберкулезное инфицирование (ТБИ): это состояние стойкого иммунного ответа на антигены МБТ при отсутствии клинических и рентгенологических признаков активного ТБ.
Приложение А1. Состав рабочей группы
| Токтогонова А.А. | Заместитель директора НЦФ по науке, д.м.н., с.н.с., atyrkul7@gmail.com 0771-110-117 |
| Галиева Р.Ш. | Доцент кафедры фтизиопульмонологии КГМИПиПК им. С.Б. Даниярова, к.м.н., raisya-gali@mail.ru, 0552-017-506 |
| Курманова Н.К. | Ассистент кафедры фтизиопульмонологии КГМИПиПК им. С.Б. Даниярова, к.м.н., nmiste@mail.ru, 0557-774-505 |
| Кусякова Н.И. | Врач-фтизиопедиатр ГЦБТ г. Бишкек |
| Искакова А. | Врач-лаборант РРЛ НЦФ, altyn.iskakova@gmail.com 0550-229-980 |
| Матаева Г. | Врач-лаборант РРЛ НЦФ, gulshan.mataeva@gmail.com |
| Сарымсаков У. |
Клинический специалист по улучшению качества
Проект РЦ «СПИД»/СиДиСи, usarymsakov@mail.ru
|
| Токторгазиева К.А. | Заведующая отделением легочного ТБ №2, toktorgazieva@mail.ru 0777-606-684 |
| Байтелиева А. | Ассистент кафедры фтизиатрии КГМА им. И.К. Ахунбаева, altynai_baitelieva@mail.ru, 0553-683-144 |
| Нургазиева Ч.Б. | Специалист по мониторингу и оценке ОИиЭ НЦФ, cholpon.nurgazieva@mail.ru |
| Темирбеков С.Т. | Специалист по профилактике инфекционных заболеваний проекта USAID «Вылечить ТБ», stemirbekov@urc-chs.com 0708-154-447 |
| Сулайманова М. | Специалист по лекарственному менеджменту проекта USAID «Вылечить ТБ», к.м.н., merkinai_sulaimanova@kg.jsi.com 0557327711 |
Организации, участвующие в процессе разработки клинического руководства:
Рецензенты:
Приложение А2. Методология разработки клинических рекомендаций
Клиническая проблема
Название документа:
Целевые группы
Этапы оказания помощи
Дата создания:
Адрес для переписки с рабочей группой:
Декларация конфликта интересов
Таблица 22. Наименование интернет ресурсов
| Название ресурса | Интернет-адрес |
| Всемирная организация здравоохранения (World Health Organizations) |
https://www.who.int/publications/i/item/9789240001503
https://www.who.int/publications/i/item/9789240002906
https://www.who.int/publications/i/item/9789240022614
https://www.who.int/publications/i/item/9789240022676
https://apps.who.int/iris/bitstream/handle/10665/331170/9789240001503-eng.pdf
https://data.worldbank.org/
https: //apps.who.int/iris/handle/10665/336069
|
| PubMed |
https://pubmed.ncbi.nlm.nih.gov/26763969/
https://pubmed.ncbi.nlm.nih.gov/31221810/
https://pubmed.ncbi.nlm.nih.gov/4810628/
|
Оценка найденных клинических рекомендаций и доказательств. В результате проведенного поиска было найдено 26 основных источников, которые содержали соответствующую информацию, из них 10 руководств были приняты за основу при разработке данного руководства (табл. 23).
| № | Название | Качество | Новизна | Применимость |
Описание
вариантов
действий
|
| 1 |
Практический справочник ВОЗ по туберкулезу. Модуль 1. Профилактика:
профилактическое лечение
2020.
|
+ | + | + |
Рекомендации по выявлению,
диагностике,
лечению,
профилактике
|
| 2 | Руководство по ведению пациентов с латентной туберкулезной инфекцией. ВОЗ, обновление 2020 г. | + | + | + | Рекомендации по ведению пациентов с ЛТИ |
| 3 | Сводное руководство по профилактике, тестированию, лечению, предоставлению услуг и мониторингу ВИЧ: рекомендации в отношении подхода общественного здравоохранения. ВОЗ; 2021. | + | + | + | Рекомендации по профилактике, тестированию, лечению, предоставлению услуг и мониторингу ВИЧ |
| Rapid communication: TB antigen-based skin tests for the diagnosis of TB infection. World Health Organization, 2022 | + | + | + | Рекомендации по диагностике ТБ инфекции | |
|
WHO guidelines on
tuberculosis infection
prevention and control
2019 update. The End TB Strategy. ВОЗ.
|
+ | + | + |
Рекомендации по выявлению,
диагностике,
лечению,
профилактике
|
|
|
Guidelines for the Prevention and treatment of opportunistic infections in adults and adolescents with HIV. 2021. Recommendations from the Centers for Disease Control and Prevention, the National Institutes of Health, and the HIV Medicine Association
of the Infectious Diseases Society of America
|
+ | + | + | Рекомендации по профилактике и лечению среди взрослых и ВИЧ инфицированных | |
| WHO operational handbook on TB, 2021 Systematic screening for TB disease | + | + | + | Рекомендации по систематическому скринингу на ТБ заболевание | |
| Обновленное сводное руководство по программному ведению случаев латентной туберкулезной инфекции, ВОЗ, 2018 | + | + | + | Рекомендации по программному ведению случаев ЛТИ | |
| Guidelines for the Treatment of Latent Tuberculosis Infection: Recommendations from the National Tuberculosis Controllers Association and CDC, 2020 | + | + | + |
Рекомендации по
лечению ЛТИ
|
|
| 10 | Руководство по препарату рифапентин для лечения туберкулезной инфекции. ВОЗ, 2020г. | + | + | + | Рекомендации по проведению профилактического лечения и применению рифапентина |
Таблица 24. – Достоверность доказательств и сила рекомендаций6
| Определенность в доказательствах | Определения |
| Настоятельная7, 8 | Дальнейшее исследование очень маловероятно, чтобы изменить нашу уверенность в оценке эффективности |
| Условная9, 10 | Дальнейшее исследование, вероятно, окажет существенное влияние на нашу уверенность в эффекте и может изменить оценку |
| Низкая11 | Дальнейшее исследование, весьма вероятно, окажет значительное влияние на нашу уверенность в оценке эффекта |
| Очень низкая | Любая оценка эффекта очень неопределенная |
В настоящем Руководстве были использованы следующие два уровня доказательности:
Приложение В. ПРОЦЕДУРЫ ТЕСТИРОВАНИЯ НА ТБИ A. Проба Манту с 2ТЕ ППД-Л
Туберкулинодиагностика - стандартный метод выявления лиц, инфицированных M.tuberculosis.
Подготовка инструментария
● Для проведения пробы Манту необходимо применять только туберкулиновые шприцы. Для каждого обследуемого используется одноразовый стерильный шприц и стерильная игла. Шприц не должен пропускать раствор ни через поршень, ни через канюлю иглы. Необходимо перед началом работы тщательно определить, какому числу делений шприца соответствует 0,1 мл раствора.
● Забор туберкулина из ампул. Ампулы с препаратом тщательно обтирают тампоном, смоченным 70% этиловым спиртом. Затем шейку ампулы подпиливают и отламывают. Извлечение туберкулина из ампулы производится стерильным шприцем, которым осуществляется проба Манту.
● Набирают 0,2 мл (т.е. две дозы) туберкулина, выпускают раствор до метки 0,1 мл. Ампулы после вскрытия сохраняют в асептических условиях не более 2 часов.
Техника проведения
Поместить предплечье ладонью вверх на твердую поверхность. Предварительно на внутренней поверхности средней трети предплечья участок кожи обрабатывается 70% этиловым спиртом и просушивается ватой. Тонкая игла срезом вверх под углом 5о-15о вводится в верхние слои кожи внутрикожно. По введении отверстия иглы в кожу тотчас из шприца вводят строго по делению шкалы 0,1 мл раствора туберкулина, т.е. одну дозу (2ТЕ) (рис. 2).
При правильной технике в коже образуется папула, типа «лимонной корочки» беловатого цвета.
Пробу Манту ставит по назначению врача специально обученная медицинская сестра, имеющая документ-допуск к проведению туберкулинодиагностики.
Результаты туберкулиновой пробы могут быть оценены врачом или специально обученной медицинской сестрой, проводившей эту пробу.
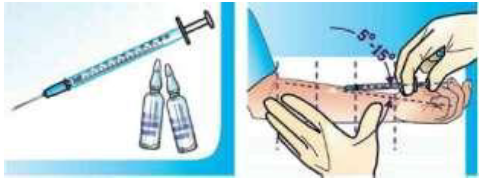
Рис 2. Проведение внутрикожной туберкулиновой пробы Манту Оценка результатов пробы Манту Результат оценивается через 72 часа путем измерения инфильтрата (папулы) прозрачной линейкой в поперечнике (рис. 3).
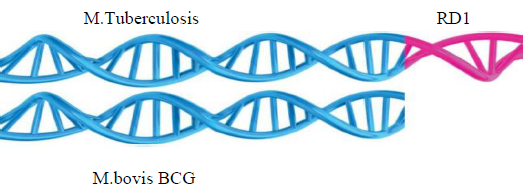
Расшифровка генома M.tuberculosis и M.bovis BCG позволила создать новые диагностические системы на основе рекомбинантных белков ESAT-6 и CFP-10. Гены в секторе RD1 кодируют синтез протеинов (ESAT-6 и CFP-10), которые являются высоко специфическими индикаторами M.tuberculosis. ESAT-6 и CFP-10 отсутствуют в M.bovis BCG и во многих других микобактериях, не входящих в M.tuberculosis complex (рис. 3).
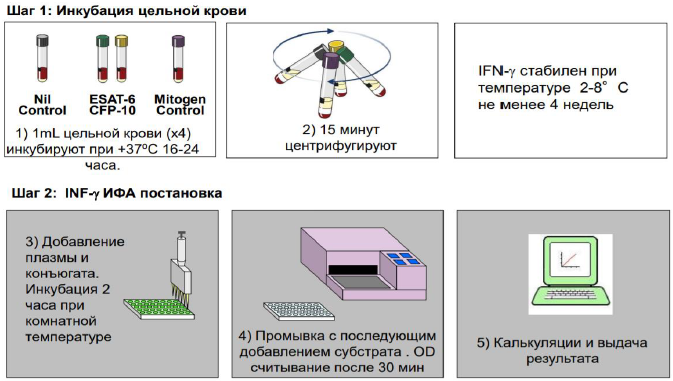
1. Забор цельной крови для исследования. Цельная кровь объемом по 1 мл забирается в каждую из 4-х специально разработанных пробирок: пробирки с антигенами, с митогеном и в нулевую (контрольную) пробирку (рис. 4). Проводится количественное определение γ - интерферона, высвобождаемого сенсибилизированными Т-клетками, стимулированными in vitro специфическими антигенами M. Tuberculosis.

Рисунок 4. Пробирки для исследования крови
2. Получение плазмы крови. Проводится центрифугирование (15 мин) и инкубирование пробирок в течение 16-24 ч, сбор плазмы для проведения анализа.
Диаскин-тест - это внутрикожный диагностический тест. Одна доза (0,1 мл) препарата содержит: рекомбинантный белок CFP10-ESAT6 (0,2 мкг), фенол (0,25мг) в качестве консерванта, полисорбит 80 (твин 80) в качестве стабилизатора, натрий фосфорнокислый двузамещенный 2-водный, натрия хлорид, калий фосфорнокислый однозамещенный, воду для инъекций – до 0,1 мл.
Технология - такая же, как при проведении пробы Манту - внутрикожная проба. Инъекцию препарата для проведения Диаскинтеста проводят также, как при пробе Манту: строго внутрикожно, в области средней трети предплечья, тонкой иглой. Результат считывается через 72 ч с момента инъекции. Врач оценивает диаметр красного пятна (гиперемии) и уплотнения (папулы) которые образовались на месте инъекции.
В детских коллективах, где имеется карантин по детским инфекциям, проба проводится только после снятия карантина.
Если профилактические прививки уже проведены, то пробу с препаратом осуществляют не ранее, чем 1 месяц после прививки.
Учет результатов тестирования
Результаты тестов фиксируются в учетной форме №063/У, у детей, посещающих детские учреждения (ясли, сад, школу) в медицинской карте (форма №026/У), у неорганизованных детей в истории развития ребенка (форма №112/У).
- При этом отмечается:
- учреждение, выпустившее препарат, серия, контрольный номер и дата его годности;
- дата проведения теста;
- использование правой или левой руки (для ТКП);
- результаты теста (для ТКП результаты фиксируются обязательно в виде размера инфильтрата в мм).
Я веду здоровый образ жизни – как я могу заразиться туберкулезом?
На какие симптомы у детей нужно обратить внимание, если начнется заболевание ТБ?
Когда лучше принимать противотуберкулезные препараты?
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.