Диагностика и лечение пациентов с нарушениями вестибулярной функции при болезнях внутреннего уха (взрослое население)
 Версия: Клинические протоколы 2025 (Беларусь)
Версия: Клинические протоколы 2025 (Беларусь)
Болезнь Меньера (H81.0), Вестибулярный нейронит (H81.2), Головокружение и нарушение устойчивости (R42), Доброкачественное параксизмальное головокружение (H81.1), Другие периферические головокружения (H81.3)
Оториноларингология
Общая информация
Краткое описание
УТВЕРЖДЕНО
Постановление Министерства здравоохранения Республики Беларусь
20.10.2025 № 155
20.10.2025 № 155
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха»
ГЛАВА 1
ОБЩИЕ ПОЛОЖЕНИЯ
1. Настоящий клинический протокол устанавливает общие требования к оказанию медицинской помощи взрослому населению (далее – пациенты) с нарушениями вестибулярной функции при болезнях внутреннего уха (шифры по Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра – H81.0 Болезнь Меньера; H81.1 Доброкачественное пароксизмальное головокружение; H81.2 Вестибулярный нейронит; Н81.3 Другие периферические головокружения (Двусторонняя вестибулопатия); R42 Головокружение и нарушение устойчивости).
2. Требования настоящего клинического протокола являются обязательными для юридических лиц и индивидуальных предпринимателей, осуществляющих медицинскую деятельность в порядке, установленном законодательством о здравоохранении.
3. Для целей настоящего клинического протокола используются основные термины и их определения в значениях, установленных Законом Республики Беларусь «О здравоохранении», а также следующие термины и их определения:
- вестибулометрия – метод исследования вестибулярного аппарата, основанный на визуальной клинической оценке движения глазных яблок спонтанных и под воздействием провокационных проб или с помощью очков, или регистрации их с помощью видеокамер при выполнении ряда тестов (видеоокулография);
- вестибулярные нарушения – симптомокомплекс, характерный для повреждения вестибулярной системы на периферическом или центральном уровне, характеризующийся головокружением и нарушением равновесия, вегетативными симптомами;
- головокружение несистемное (невестибулярное) – ощущение неустойчивости, неуверенности, нечеткости зрения, шаткости;
- головокружение системное (вращательное, вестибулярное) – ощущение мнимого вращения или движения предметов вокруг пациента или самого пациента в пространстве;
- криз Тумаркина (вестибулярные дроп-атаки) – внезапная потеря равновесия с падением пациента, даже если он находился в положении сидя;
- нистагм – ритмичное, повторяющееся, стереотипное подергивание одного или обоих глаз, имеющее быструю и медленную фазы;
- осциллопсия – нечеткое зрительное восприятие окружающих предметов при выполнении пассивных или активных движений головой.
4. Настоящий клинический протокол определяет минимальный объем оказания медицинской помощи пациентам с нарушениями вестибулярной функции при болезнях внутреннего уха, оказываемый врачами общей практики, врачами-оториноларингологами, врачами-неврологами, врачами-терапевтами и другими врачами-специалистами с учетом медицинских показаний в конкретном случае.
5. Первичную диагностику у пациентов с нарушениями вестибулярной функции при болезнях внутреннего уха в амбулаторных условиях осуществляют врачи общей практики, врачи-терапевты. Для уточнения диагноза, коррекции лечения врач-терапевт (врач общей практики) направляет пациента на консультацию к врачу-оториноларингологу, врачу-неврологу с учетом медицинских показаний в конкретном случае.
6. Направление пациентов с нарушениями вестибулярной функции при болезнях внутреннего уха для оказания им медицинской помощи в стационарных условиях осуществляется лечащим врачом в порядке, установленном Министерством здравоохранения.
7. Медицинскими показаниями для лечения пациентов с нарушениями вестибулярной функции при болезнях внутреннего уха в стационарных условиях являются:
- отсутствие эффекта от лечения в амбулаторных условиях;
- тяжелое течение заболевания;
- осложненное течение заболевания.
8. С целью дополнительной диагностики для верификации основного и (или) сопутствующего заболевания могут применяться иные, не указанные в настоящем клиническом протоколе медицинские вмешательства, назначенные по результатам консультации врача-специалиста, проведения врачебного консилиума в соответствии с иными клиническими протоколами, утвержденными Министерством здравоохранения.
9. Настоящий клинический протокол включает основные лекарственные препараты (далее – ЛП), которые представлены в соответствии с международными непатентованными наименованиями, а при их отсутствии – по химическим наименованиям по систематической или заместительной номенклатуре, с указанием лекарственной формы и дозировки.
Фармакотерапия назначается в соответствии с настоящим клиническим протоколом с учетом всех индивидуальных особенностей организма пациента, наличия сопутствующей патологии и клинико-фармакологической характеристики ЛП.
Применение ЛП осуществляется по медицинским показаниям в соответствии с общей характеристикой ЛП. Допускается включение в схему лечения ЛП по медицинским показаниям или в режиме дозирования, не установленной инструкцией по медицинскому применению (листком-вкладышем) и общей характеристикой ЛП (off-label), с дополнительным обоснованием и указанием особых условий назначения, способа применения, дозы, длительности и кратности приема. Дополнительно указываются особые условия назначения, способ применения, доза, длительность и кратность приема.
Классификация
ГЛАВА 2
КЛАССИФИКАЦИЯ, КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ЭТИОЛОГИЯ НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА. ХАРАКТЕРИСТИКА НОЗОЛОГИЙ
КЛАССИФИКАЦИЯ, КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ЭТИОЛОГИЯ НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА. ХАРАКТЕРИСТИКА НОЗОЛОГИЙ
10. Клиническая классификация головокружения:
10.1. классификация головокружения по типу возникновения:
- спонтанное системное (вращательное, вестибулярное) или несистемное (невестибулярное) головокружение – головокружение, которое возникает без явного пускового механизма;
- провокационное системное (вращательное, вестибулярное) или несистемное (невестибулярное) головокружение – головокружение, которое возникает под воздействием «очевидного» триггера, наличие же «очевидного» триггера требует соотнесения во времени между стимулом триггера и развитием головокружения;
10.2. классификация головокружения по типу течения:
- острый приступ головокружения (остро возникшие вестибулярные симптомы);
- эпизодическое позиционное головокружение (эпизодические позиционные вестибулярные нарушения);
- эпизодическое спонтанное головокружение (эпизодические спонтанные вестибулярные нарушения);
- хроническое головокружение (хроническая неустойчивость);
10.3. классификация головокружения:
- легкий приступ (вестибулярные симптомы: системное головокружение, тошнота, рвота, нарушение равновесия, нистагм от легкой до умеренной степени, не ограничивающие повседневную деятельность);
- тяжелый приступ (вестибулярные симптомы: системное головокружение, тошнота, рвота, нарушение равновесия, нистагм, тревога и беспокойство выраженной степени, когда повседневная деятельность не может быть продолжена).
11. Клиническим проявлением вестибулярных нарушений при болезнях внутреннего уха является нистагм.
12. Классификация нистагма:
12.1. по условиям возникновения:
- спонтанный (является обязательным симптомом острого приступа головокружения);
- провокационный (индуцированный триггером);
12.2. по происхождению:
- лабиринтный (периферический);
- центральный (нейрогенный);
12.3. по клинической характеристике нистагма:
- лабиринтный (периферический) спонтанный нистагм при остром приступе головокружения характеризуется горизонтальным или горизонтально-ротаторным направлением, быстрая фаза нистагма направлена в сторону более активного (здорового) лабиринта, амплитуда и частота нистагма при взгляде в направлении быстрой фазы увеличиваются, при взгляде в направлении медленной фазы уменьшаются, однако направление нистагма при этом не изменяется. Нистагм почти полностью подавляется фиксацией взора и максимально проявляется в очках Френцеля. Исчезает в течение нескольких минут, дней или недель от начала заболевания;
- центральный (нейрогенный) нистагм характеризуется любым направлением, амплитуда, частота и направление нистагма при взгляде в сторону быстрой или медленной фазы могут изменяться, не подавляется фиксацией взора.
Клиническая картина
Cимптомы, течение
ГЛАВА 2
КЛАССИФИКАЦИЯ, КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ЭТИОЛОГИЯ НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА. ХАРАКТЕРИСТИКА НОЗОЛОГИЙ
13. Клинические проявления болезни Меньера (далее – БМ):
- наличие минимум двух спонтанных эпизодов головокружения и более, каждый длительностью от 20 минут до 24 часов;
- флуктуация симптомов (тугоухости, шума, заложенности уха) со стороны пораженного уха;
- преимущественно одностороняя тугоухость – горизонтальный или восходящий тип аудиологической кривой с костно-воздушным интервалом (далее – КВИ) не менее 5–10 дБ в низком и (или) среднем диапазоне частот.
Классификация БМ по степени тяжести:
Легкая степень тяжести БМ характеризуется непродолжительными приступами головокружения, с длительными (несколько месяцев или лет) ремиссиями, в периоды ремиссии пациент способен полностью восстанавливать работоспособность.
Средняя степень тяжести БМ характеризуется приступами головокружения от еженедельных до ежемесячных, продолжительностью несколько часов, умеренными статокинетическими расстройствами, выраженными вегетативными расстройствами, трудоспособность утрачена во время приступа головокружения и спустя несколько часов после него.
Тяжелая степень БМ характеризуется частыми приступами головокружения (ежедневные или еженедельные), тяжелыми, продолжительностью несколько часов с выраженными статокинетическими и вегетативными расстройствами, с потерей трудоспособности, отолитовыми кризами Тумаркина.
14. Клинические проявления доброкачественного позиционного пароксизмального головокружения (далее – ДППГ):
- наличие интенсивного кратковременного (в течение нескольких секунд) вращательного провокационного головокружения при смене положения головы или туловища, после чего следует более длительный период неустойчивости при ходьбе;
- индуцированный нистагм в провокационной пробе, соответствующий диагностическим критериям ДППГ, указанным в приложении 1, и одновременное возникновение у пациента субъективного ощущения вращательного головокружения.
15. Клинические проявления вестибулярного нейронита (острая односторонняя вестибулопатия):
- внезапное острое, реже подострое, начало устойчивого вращательного головокружения, при этом симптомы без лечения длятся не менее 24 часов, сопровождаются тошнотой и рвотой, слух не меняется. Характерно усиление вестибулярных симптомов во время движений головы и тела. Постуральный дисбаланс с тенденцией отклоняться в сторону пораженного уха. У части пациентов за 1–2 дня до развития острого приступа головокружения имеются продромальные явления в виде неустойчивости и легкого нарушения координации движений. Часто наблюдается осциллопсия.
16. Клинические проявления двусторонней вестибулопатии:
- осциллопсия и неустойчивость, исчезающие в покое, например, в положении сидя или лежа, нарушение осанки и неустойчивость походки, которые усиливаются в темноте и при ходьбе по неровной поверхности.
Диагностика
ГЛАВА 3
ДИАГНОСТИКА НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА
ДИАГНОСТИКА НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА
17. Диагностика нарушений вестибулярной функции при болезнях внутреннего уха для исключения острого нарушения мозгового кровообращения для бригады скорой медицинской помощи включает:
- оценку уровня сознания по шкале комы Глазго согласно приложению 2;
- оценку симптомов по шкале FAST/BE-FAST согласно приложению 3.
При выявлении у пациента симптомов острого нарушения мозгового кровообращения он должен быть немедленно направлен в профильное отделение больничной организации здравоохранения, где ему врачом-специалистом проводится медицинский осмотр с трехэтапной оценкой окуломоторных функций по HINTS (Head Impulse, Nystagmus, Test of Skew) согласно приложению 4.
18. Диагностика БМ в амбулаторных условиях:
18.1. первичная диагностика БМ в амбулаторных условиях осуществляется врачом-специалистом (врач-терапевт; врач общей практики; врач-невролог; врач-оториноларинголог);
18.2. обязательными диагностическими исследованиями в амбулаторных условиях являются:
- медицинский осмотр;
- акуметрия;
18.3. дополнительные методы исследования с целью дифференциальной диагностики при наличии необходимого оборудования:
- тональная пороговая аудиометрия (далее – ТПА);
- тимпанометрия;
- акустическая рефлексометрия;
- коротколатентные слуховые вызванные потенциалы (далее – КСВП);
- вызванная отоакустическая эмиссия;
- вестибулометрия с функциональными пробами с использованием очков Френцеля или видеоокулографии согласно приложению 5;
- вестибулярные вызванные миогенные потенциалы (далее – ВВМП);
- компьютерная томография (далее – КТ) височных костей;
- магнитно-резонансная томография (далее – МРТ) головного мозга, в том числе с внутривенным контрастированием или отсроченным контрастированием.
19. Диагностика ДППГ в амбулаторных условиях:
19.1. первичная диагностика ДППГ в амбулаторных условиях осуществляется врачом-специалистом (врач-терапевт; врач общей практики; врач-невролог; врач-оториноларинголог);
19.2. обязательным диагностическим исследованием в амбулаторных условиях является медицинский осмотр;
19.3. дополнительные методы исследования с целью дифференциальной диагностики при наличии необходимого оборудования:
- вестибулометрия;
- КТ височных костей;
- МРТ головного мозга, в том числе с внутривенным контрастированием или отсроченным контрастированием.
20. Диагностика вестибулярного нейронита в амбулаторных условиях:
20.1. первичная диагностика вестибулярного нейронита в амбулаторных условиях осуществляется врачом-специалистом (врач-терапевт; врач общей практики; врач-невролог; врач-оториноларинголог);
20.2. обязательными диагностическими исследованиями в амбулаторных условиях являются:
- медицинский осмотр;
- акуметрия;
20.3. дополнительные методы исследования с целью дифференциальной диагностики при наличии необходимого оборудования:
- вестибулометрия;
- ВВМП;
- ТПА;
- КТ височных костей;
- МРТ головного мозга, в том числе с внутривенным контрастированием или отсроченным контрастированием.
21. Диагностика двусторонней вестибулопатии в амбулаторных условиях:
21.1. первичная диагностика осуществляется врачом-специалистом (врач общей практики, врач-терапевт, врач-оториноларинголог, врач-невролог);
21.2. обязательными диагностическими исследованиями в амбулаторных условиях являются:
- медицинский осмотр;
- акуметрия;
21.3. дополнительные методы исследования с целью дифференциальной диагностики при наличии необходимого оборудования:
- вестибулометрия;
- ТПА;
- ВВМП;
- стабилография;
- электронейромиография нервов нижних конечностей;
- МРТ головного мозга, в том числе с внутривенным контрастированием.
22. Диагностика нарушений и вестибулярной функции при болезнях внутреннего уха в стационарных условиях (все нозологические единицы):
22.1. обязательные диагностические лабораторные исследования:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови: исследование уровня глюкозы, мочевины, креатинина, натрия, калия, хлора;
- электрокардиография;
- медицинский осмотр врача-оторинолариноголога;
- медицинский осмотр врача-невролога;
22.2. дополнительные методы исследования с целью дифференциальной диагностики при наличии необходимого оборудования:
- ТПА;
- тимпанометрия;
- акустическая рефлексометрия;
- КСВП;
- вызванная отоакустическая эмиссия;
- вестибулометрия;
- ВВМП;
- стабилография;
- КТ височных костей;
- МРТ головного мозга, в том числе с внутривенным контрастированием или отсроченным контрастированием;
- консультации других врачей-специалистов по медицинским показаниям.
Лечение
ГЛАВА 4
ЛЕЧЕНИЕ НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА
ЛЕЧЕНИЕ НАРУШЕНИЙ ВЕСТИБУЛЯРНОЙ ФУНКЦИИ ПРИ БОЛЕЗНЯХ ВНУТРЕННЕГО УХА
23. Лечение нарушений вестибулярной функции при болезнях внутреннего уха в амбулаторных условиях:
23.1. лечение БМ:
- гипосолевая диета с ограничением соли до 2 г в сутки, отказ от курения и употребления алкоголя, физическая активность, регистрация пациентом приступов в дневнике головокружения.
При легкой степени тяжести БМ назначается один из следующих ЛП или их комбинация для предотвращения приступов БМ:
ЛП для устранения головокружения:
- бетагистина гидрохлорид (таблетки 8 мг, 16 мг, 24 мг) 24 мг 2 раза в сутки в течение 2–3 месяцев;
- циннаризин (таблетки 25 мг) 25 мг 3 раза в день в течение 3 месяцев;
диуретические ЛП – ингибиторы карбоангидразы:
- ацетазоламид (таблетки 250 мг) 250 мг 1–2 раза в сутки курсом по 3–5 дней в месяц 2–3 месяца;
ЛП, снижающие проницаемость капилляров:
- диосмин (таблетки 500 мг, 600 мг) 500–600 мг 2 раза в сутки в течение 2–3 месяцев;
ангиопротекторные ЛП растительного происхождения:
- гинкго билоба (таблетки 40 мг, 80 мг) 80 мг 3 раза в сутки в течение 2–3 месяцев;
психостимуляторы и ноотропные ЛП:
- фенибут (таблетки 250 мг) 250 мг 3 раза в сутки в течение 4–6 недель;
- винпоцетин (таблетки 5 мг, 10 мг) 10 мг 3 раза в сутки в течение 2 месяцев;
23.2. лечение ДППГ:
- выполнение терапевтического репозиционного маневра в зависимости от установленного пораженного полукружного канала (далее – ПК).
После перенесенного приступа позиционного головокружения назначается одно из следующих ЛП или их комбинация:
ЛП для устранения головокружения:
- дименгидринат (таблетки 50 мг) 50–100 мг 2–3 раза в сутки до 3 суток;
- бетагистина гидрохлорид (таблетки 8 мг, 16 мг, 24 мг) 24 мг 2 раза в сутки в течение 2–3 месяцев;
психостимуляторы и ноотропные ЛП:
- фенибут (таблетки 250 мг) 250 мг 3 раза в сутки в течение 4–6 недель.
После облегчения симптомов позиционного головокружения рекомендовано выполнение вестибулярной гимнастики;
23.3. лечение вестибулярного нейронита:
при легком приступе головокружения:
ЛП для устранения головокружения:
- дименгидринат (таблетки 50 мг) 50–100 мг 2–3 раза в сутки до 1–3 суток;
- бетагистина гидрохлорид (таблетки 8 мг, 16 мг, 24 мг) 24 мг 2 раза в сутки в течение 1 месяца;
прокинетики:
- метоклопрамид (таблетки 10 мг) 10–20 мг при рвоте;
антигистаминные ЛП для общего применения:
- дифенгидрамин (таблетки 25 мг) 25–50 мг внутрь 3–4 раза в сутки 1–2 дня;
психостимуляторы и ноотропные ЛП:
- фенибут (таблетки 250 мг) 250 мг 3 раза в сутки в течение 5–7 дней.
После облегчения симптомов острого головокружения рекомендовано выполнение вестибулярной гимнастики;
23.4. лечение двусторонней вестибулопатии:
- лечение при двусторонней вестибулопатии определяется вызвавшим ее заболеванием.
При идиопатической форме назначается одно из ЛП или их сочетание:
ЛП для устранения головокружения:
- бетагистина гидрохлорид (таблетки 8 мг, 16 мг, 24 мг) 24 мг 2 раза в сутки в течение 2–3 месяцев;
ангиопротекторные ЛП растительного происхождения:
- гинкго билоба (таблетки 40 мг, 80 мг) 80 мг 3 раза в сутки в течение 2–3 месяцев;
психостимуляторы и ноотропные ЛП:
- фенибут (таблетки 250 мг) 750 мг 3 раза в сутки до 1 месяца;
- винпоцетин (таблетки 10 мг) 10 мг 3 раза в сутки в течение 2–3 месяцев;
- вестибулярная гимнастика.
24. Лечение нарушений вестибулярной функции при болезнях внутреннего уха в стационарных условиях:
24.1. консервативное лечение БМ:
при тяжелом приступе головокружения назначается одно из ЛП:
прокинетики:
- метоклопрамид (раствор для внутривенного (далее – в/в) и внутримышечного (далее – в/м) введения 1 мл 5 мг, 1 мл 10 мг) 10–20 мг в/м при рвоте;
антигистаминные ЛП для общего применения:
- дифенгидрамин (раствор для в/в и в/м введения 1 мл 5 мг, 1 мл 10 мг) в/м 10–50 мг 1 раз в сутки до 3 дней;
анксиолитические ЛП (транквилизаторы):
- лоразепам (таблетки 0,5 мг, 1 мг, 2 мг) 0,5–1 мг 2 раза в сутки сублингвально до 3 дней;
- диазепам (раствор для инъекций 10 мг/2 мл) 1–2 мл в/в или в/м (максимально – до 3 дней острого головокружения).
При средней степени тяжести БМ назначается сочетание следующих ЛП:
ЛП для устранения головокружения:
- бетагистина гидрохлорид (таблетки 8 мг, 16 мг, 24 мг) 24 мг 2 раза в сутки в течение 2 месяцев;
- циннаризин (таблетки 25 мг) 25 мг 3 раза в день в течение 3 месяцев.
Растворы с осмодиуретическим действием:
- маннитол (раствор для инфузий 150 мг/мл 200 мл, 150 мг/мл 400 мл) лечебная доза – 1–1,5 г/кг. Суточная доза не должна превышать 140–180 г, в/в капельно в течение 3 суток.
Диуретические ЛП – ингибиторы карбоангидразы:
- ацетазоламид (таблетки 250 мг) 250 мг 1–2 раза в сутки, курсом по 3–5 суток в месяц в течение 2–3 месяцев.
ЛП, снижающие проницаемость капилляров:
- диосмин (таблетки 500 мг, 600 мг) 1 таблетка 2 раза в сутки в течение 2–3 месяцев;
ангиопротекторные ЛП растительного происхождения:
- гинкго билоба (таблетки 80 мг, 40 мг) 80 мг 3 раза в сутки в течение 2–3 месяцев.
Психостимуляторы и ноотропные ЛП:
- фенибут (таблетки 250 мг) 500 мг 3 раза в сутки в течение 1 месяца;
- винпоцетин (таблетки 5 мг, 10 мг) 10 мг 3 раза в сутки в течение 2–3 месяцев;
24.2. медицинские показания для хирургического лечения БМ:
при неэффективности проводимой лекарственной терапии в течение 6 месяцев и (или) тяжелой степени БМ выполняется одно из хирургических вмешательств по решению врачебного консилиума:
транстимпанальное введение в барабанную полость через перфоративное отверстие барабанной перепонки одного из глюкокортикостероидов (далее – ГКС):
- дексаметазон (раствор для инъекций 4 мг/мл 1 мл, раствор для инъекций 4 мг/мл 2 мл) 4–8 мг 2 раза в сутки в течение 10 дней;
- преднизолон (раствор для в/в и в/м введения (для инъекций) 30 (25) мг/мл 1 мл) 60–90 мг 1 раз в сутки 3 недели;
- метилпреднизолон (суспензия для инъекций 40 мг/мл 1 мл, стерильный порошок (лиофилизат) для приготовления раствора для инъекций 40 мг) 20–80 мг/мл 1 раз в сутки 5 суток;
шунтирование барабанной полости (тимпаностомия) с введением одного из ГКС в барабанную полость начиная со второго дня после шунтирования:
- дексаметазон (раствор для инъекций 4 мг/мл 1 мл, раствор для инъекций 4 мг/мл 2 мл) 4–8 мг 2 раза в сутки;
- преднизолон (раствор для в/в и в/м введения (для инъекций) 30 (25) мг/мл 1 мл) 60–90 мг 1 раз в сутки 3 недели;
- метилпреднизолон (суспензия для инъекций 40 мг/мл 1 мл, стерильный порошок (лиофилизат) для приготовления раствора для инъекций 40 мг) 20–80 мг/мл 1 раз в сутки 5 суток.
При неэффективности транстимпанального введения ГКС и наличии у пациента односторонней формы тяжелой степени БМ (средняя потеря слуха < 40 дБ), двусторонней формы заболевания по решению врачебного консилиума производится транстимпанальное введение аминогликозидного антибиотика:
- гентамицин (раствор для в/в и в/м введения (для инъекций) 40 мг/мл 2 мл) 40 мг/мл (всего 2 инъекции) с интервалом 2 недели на стороне поражения при односторонней форме БМ или на хуже слышащем ухе (средняя потеря слуха < 40 дБ) при двусторонней форме заболевания;
24.3. лечение вестибулярного нейронита включает использование следующих ЛП или их комбинаций:
прокинетики:
- метоклопрамид (раствор для в/в и в/м введения (для инъекций) 5 мг/мл 2 мл) в/м или в/в болюсно в течение не менее чем 3 минут в дозе 10 мг до 3 раз в сутки (максимальная разовая доза – 10 мг, максимальная суточная доза – 30 мг или 0,5 мг/кг) при рвоте до 5 суток;
антигистаминные ЛП для общего применения:
- дифенгидрамин (раствор для в/в и в/м введения 1 мл 5 мг, 1 мл 10 мг) в/в или в/м 10–50 мг в сутки;
- дифенгидрамин (таблетки 50 мг) 50–100 мг 2–3 раза в сутки;
анксиолитические ЛП (транквилизаторы):
- диазепам (раствор для инъекций 10 мг/2 мл раствор) 1–2 мл в/в или в/м (максимально – до 3 суток острого головокружения);
ГКС (один из ЛП):
- преднизолон (раствор для в/в и в/м введения 30 мг/мл 1 мл) 60 мг 1 раз в сутки (с 1 по 5 сутки); 40 мг 1 раз в сутки (6 сутки); 30 мг 1 раз в сутки (7 сутки); 20 мг 1 раз в сутки (8 сутки); 10 мг 1 раз в сутки (9 сутки); 5 мг 1 раз в сутки (10 сутки);
- дексаметазон (раствор для инъекций 4 мг/мл 1 мл, раствор для инъекций 4 мг/мл 2 мл) 20–24 мг/мл 1 раз в сутки с 1 по 5 сутки с последующей отменой.
Не рекомендовано назначать ГКС пациентам с риском развития нежелательных реакций.
25. Медицинское наблюдение пациентов при лечении вестибулярных нарушений при болезнях внутреннего уха в амбулаторных условиях осуществляется врачом-оториноларингологом в амбулаторно-поликлинической организации по месту жительства (месту пребывания), месту работы (учебы, службы).
Медицинское наблюдение врачом-оториноларингологом в амбулаторных условиях осуществляется:
- при сохраняющихся приступах головокружения при БМ – не менее 1 раза в 3 месяца;
- при клинической ремиссии – 1 раз в год.
Диагностические инструментальные исследования и кратность их проведения при медицинском наблюдении в амбулаторных условиях пациентов с вестибулярными нарушениями при болезнях внутреннего уха:
- при сохраняющихся приступах головокружения при БМ – ТПА, вестибулометрия не менее 1 раза в 6 месяцев при наличии необходимого оборудования;
- при клинической ремиссии – ТПА 1 раз в год.
Информация
Источники и литература
-
Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2025
-
www.minzdrav.gov.by
Информация
ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
РЕСПУБЛИКИ БЕЛАРУСЬ
РЕСПУБЛИКИ БЕЛАРУСЬ
20 октября 2025 г. № 155
Об утверждении клинического протокола
На основании абзаца девятого части первой статьи 1 Закона Республики Беларусь от 18 июня 1993 г. № 2435-XII «О здравоохранении» Министерство здравоохранения Республики Беларусь
ПОСТАНОВЛЯЕТ:
ПОСТАНОВЛЯЕТ:
1. Утвердить клинический протокол «Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха» (прилагается).
2. Настоящее постановление вступает в силу после его официального опубликования.
Министр А.В.Ходжаев
СОГЛАСОВАНО
Брестский областной исполнительный комитет
Витебский областной исполнительный комитет
Гомельский областной исполнительный комитет
Гродненский областной исполнительный комитет
Минский городской исполнительный комитет
Минский областной исполнительный комитет
Могилевский областной исполнительный комитет
Государственный пограничный комитет Республики Беларусь
Комитет государственной безопасности Республики Беларусь
Министерство внутренних дел Республики Беларусь
Министерство обороны Республики Беларусь
Министерство по чрезвычайным ситуациям Республики Беларусь
Национальная академия наук Беларуси
Управление делами Президента Республики Беларусь
Диагностические критерии ДППГ
2. Диагностические критерии позиционного нистагма при ДППГ горизонтального ПК.
3. Диагностические критерии позиционного нистагма при ДППГ переднего ПК.
Дифференциально-диагностические критерии видов ДППГ
Шкала комы Глазго
Приложение 3
ДОГОСПИТАЛЬНАЯ ШКАЛА ИНСУЛЬТА FAST/ BE-FAST
F – face (лицо) – пациента просят улыбнуться или показать зубы для оценки симметрии лица или оценить мимику в состоянии плача пациента;
7. Проба МакКлюра-Пагнини (ролл-тест).
Графическое изображение пробы МакКлюра-Пагнини (ролл-тест) представлено на рисунке 2.
8. Тест с запрокидыванием головы.
9. Калорическая проба.
Приложение 1
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха»
Диагностические критерии ДППГ
1. Диагностические критерии провокационного нистагма при ДППГ заднего ПК.
Выявленный провокационный нистагм при ДППГ заднего ПК должен иметь следующие типичные признаки при проведении пробы Дикса-Холлпайка:
- короткий латентный период не более 30 секунд;
- ротаторно-вертикальный характер нистагма с вращательным компонентом к нижележащему уху (вверх);
- позиционный нистагм быстро увеличивается по интенсивности и затем замедляется;
- продолжительность нистагма до 40 секунд прежде чем провокационный нистагм угасает самопроизвольно;
- при возвращении пациента в сидячее положение происходит изменение нистагма (реверсивный нистагм – ротаторный, направленный в обратную сторону (вниз), менее сильный и продолжительный, в сочетании с легким головокружением;
- истощаемость провокационного нистагма при последовательном выполнении пробы Дикса-Холлпайка.
2. Диагностические критерии позиционного нистагма при ДППГ горизонтального ПК.
Выявленный провокационный нистагм при ДППГ горизонтального ПК должен иметь следующие типичные признаки при проведении пробы МакКлюра-Пагнини:
- провокационный горизонтальный нистагм развивается немедленно или после нескольких секунд при проведении пробы МакКлюра-Пагнини;
- провокационный нистагм при ДППГ горизонтального ПК имеет более короткий латентный период;
- длительность провокационного нистагма может быть более 1 минуты.
Нистагм истощается при последовательном выполнении пробы МакКлюра-Пагнини.
3. Диагностические критерии позиционного нистагма при ДППГ переднего ПК.
Выявленный провокационный нистагм при ДППГ переднего ПК должен иметь следующие типичные признаки при проведении пробы с запрокидыванием головы или пробы Дикса-Холлпайка:
- провокационный нистагм развивается немедленно или после нескольких секунд при проведения провокационной пробы;
- провокационный нистагм характеризуется вертикальным вниз направлением;
- продолжительность до 1 минуты.
Дифференциально-диагностические критерии видов ДППГ
|
Вид ДППГ
|
Провоцирующие факторы | Диагностические пробы | Характеристика провокационного нистагма |
| ДППГ заднего ПК | наклон головы и туловища вперед (при завязывании шнурков); запрокидывание головы назад (при развешивании белья); повороты в постели с одного бока на другой | Проба Дикса-Холлпайка | вертикальный нистагм вверх с ротаторным компонентом геотропный в сторону нижележащего (пораженного) уха; латентный период 2–20 секунд; длительность 10–40 секунд с последующим угасанием; характерно затухание выраженности головокружения с угасанием интенсивности провокационного нистагма; при возвращении пациента в вертикальное положение нистагм меняет направление; «истощаемость» – при повторении пробы интенсивность головокружения и нистагма уменьшается |
| ДППГ горизонтального ПК | укладывание на спину; повороты головы из стороны в сторону | Проба МакКлюра-Пагнини (ролл-тест) | геотропный горизонтальный нистагм, изменяющий направление, то есть направленный к поверхности земли (правосторонний – при повороте головы вправо, левосторонний – при повороте головы влево); апогеотропный, то есть противоположно направленный (левосторонний – при повороте головы вправо, правосторонний – при повороте головы влево); латентный период до 10 секунд; длительность до 1 минуты; менее истощаем при повторении пробы |
| ДППГ переднего ПК |
Проба Дикса-Холлпайка Проба с запрокидыванием головы |
вертикальный нистагм вниз, иногда со слабым ротаторным компонентом; длительность до 1 минуты; менее истощаем, чем при ДППГ заднего ПК. Провокационный вертикальный, направленный вниз нистагм; продолжительность до 1 минуты |
Приложение 2
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха»
Шкала комы Глазго
|
Баллы
|
Открывание глаз | Речевой контакт | Двигательная активность |
| 6 | - | - | Выполнение команд |
| 5 | - |
Развернутая речь
|
Локализация боли |
| 4 | Спонтанное | Произношение отдельных фраз | Отдергивание конечности в ответ на раздражитель |
| 3 | На обращение | Произношение отдельных слов | Патологическое сгибание конечности (декортикация) |
| 2 | На боль | Нечленораздельные звуки | Патологическое разгибание конечности (децеребрация) |
| 1 | Нет | Нет | Нет |
Примечания:
1. Оценка по шкале комы Глазго (3–15 баллов) производится путем суммирования баллов по трем клиническим признакам (открывание глаз, речевой контакт, двигательная активность).
2. При тестировании открывания глаз на боль необходимо использовать периферическую стимуляцию (болевая гримаса при центральном болевом раздражении приводит к зажмуриванию глаз).
Приложение 3
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха»
ДОГОСПИТАЛЬНАЯ ШКАЛА ИНСУЛЬТА FAST/ BE-FAST
F – face (лицо) – пациента просят улыбнуться или показать зубы для оценки симметрии лица или оценить мимику в состоянии плача пациента;
A – arm (рука) – просят поднять обе руки вверх до угла 90° для определения мышечной силы, гемипареза;
S – speech (речь) – просят сказать простую фразу для исключения нарушения речи;
T – time (время) – при выявлении хотя бы одного из вышеуказанных симптомов пациент должен быть немедленно госпитализирован в профильный стационар, что описывает четвертый компонент шкалы – «время».
Для исключения инсульта в вертебро-базиллярном бассейне (далее – ВББ) используется шкала BE-FAST – равновесие, глаза, лицо, рука, речь и время (модификация шкалы FAST, дополняющая ее оценкой координаторных нарушений и нарушений зрения):
B – balance (равновесие) – имеются ли нарушения координации движений,
E – eyes (глаза) – есть ли двоение (выпадение) полей зрения.
Трехэтапная оценка окуломоторных функций по HINTS (Head Impulse, Nystagmus, Test of Skew)
1. Тест на импульсное движение головы (проба Хальмаги):
2. Характеристика спонтанного нистагма:
3. Тест косого отклонения глаз:
Интерпретация результатов HINTS
Приложение 4
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха»
Трехэтапная оценка окуломоторных функций по HINTS (Head Impulse, Nystagmus, Test of Skew)
1. Тест на импульсное движение головы (проба Хальмаги):
врач-специалист держит голову пациента обеими руками и слегка наклоняет ее вниз.
Врач-специалист просит пациента расслабиться, поддерживая его голову в своих руках, чтобы двигать ее вперед и назад и в стороны, и просит пациента все время смотреть на нос врача.
Врач-специалист быстро перемещает голову пациента с небольшой амплитудой от центра влево или вправо и снова обратно в центр.
Движения производятся случайным образом в левом и правом направлении, чтобы не дать пациенту предсказать движение.
Необходимо обращать внимание на потерю пациентом зрительного фокуса на носу врача-специалиста и возникновение быстрого, скачкообразного движения глаз для повторной фиксации взора на носу врача-специалиста (корректирующую саккаду).
Медицинские противопоказания: боль в шее или неподвижность, не позволяющая совершать быстрые движения шеей.
2. Характеристика спонтанного нистагма:
визуальное исследование глаз пациента в состоянии покоя и при слежении за неврологическим молотком или пальцем врача-специалиста (вправо, влево, прямо, вверх, вниз) для выявления спонтанного нистагма, оценки его направления.
3. Тест косого отклонения глаз:
врач-специалист просит пациента сесть перед ним и сосредоточить свой взгляд на носу врача-специалиста.
Врач-специалист прикрывает один глаз пациента предметом или рукой на пару секунд, а затем открывает.
Врач наблюдает за тем, как глаз пациента возвращается к исходному положению после того, как он был открыт, или за тем, способен ли глаз оставаться сфокусированным на носу врача-специалиста.
Интерпретация результатов HINTS
|
Тест
|
Центральное (нейрогенное) головокружение | Периферическое (вестибулярное) головокружение |
| Тест на импульсное движение головы (проба Хальмаги) | Пациент сохраняет фокусировку зрения при быстром движении головы | Пациент теряет фокус при быстром движении головы, что указывает на нарушение работы вестибулоокулярного рефлекса |
| Характеристика спонтанного нистагма | Двунаправленный или вертикальный | Нет или однонаправленный |
| Тест косого отклонения глаз | Глаз возвращается к исходному положению после того, как он открыт | Глаз остается сфокусированным на носу врача после того, как он открыт |
Примечания:
1. Если любой из трех тестов HINTS указывает на центральное головокружение, пациента следует направить на дальнейшее обследование и нейровизуализацию для исключения острого нарушения мозгового кровообращения.
2. Если все три теста указывают на периферическое происхождение головокружения, у пациента диагностируют вестибулярный нейронит.
Вестибулометрия с функциональными пробами с использованием очков Френцеля или видеоокулографии
Исследование включает следующие тесты:
2. Оценка взориндуцированного нистагма.
3. Проба гипервентиляции (далее – ГВ).
4. Проба де Клейна.
5. Проба Вальсальвы.
6. Проба Дикса-Холлпайка.
Графическое изображение пробы Дикса-Холлпайка представлено на рисунке 1.
Приложение 5
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с нарушениями вестибулярной функции при болезнях внутреннего уха»
Вестибулометрия с функциональными пробами с использованием очков Френцеля или видеоокулографии
Исследование включает следующие тесты:
1. Определение спонтанного нистагма с фиксацией взора на объекте и без фиксации взора в очках Френцеля или в темноте для выявления скрытого спонтанного нистагма.
Наличие спонтанного нистагма с фиксацией взора на объекте или при отсутствии спонтанного нистагма, выявление его в очках Френцеля или в темноте указывает на вестибулярные нарушения.
2. Оценка взориндуцированного нистагма.
С открытыми глазами выявляют спонтанный нистагм с фиксацией взора на объекте в центральном положении и крайних отведениях глаз вправо, влево, вверх и вниз. Наличие спонтанного нистагма или при отсутствии спонтанного нистагма выявление его в крайних отведениях указывает на вестибулярные нарушения.
3. Проба гипервентиляции (далее – ГВ).
Пациенту предлагают в очках Френцеля или с затемняющей крышкой при видеоокулографии глубоко дышать в течение 1 минуты, затем дышать обычно еще в течение 1 минуты.
Тест оценивается:
нистагма нет – тест отрицательный;
провокационный нистагм появился во время ГВ – тест положительный;
нистагма во время ГВ нет, но появился провокационный нистагм после ГВ – тест положительный;
спонтанный нистагм был, но поменял свои параметры (частота, амплитуда, направление) во время или после ГВ – тест положительный.
4. Проба де Клейна.
В очках Френцеля или с затемняющей крышкой при видеоокулографии пациенту предлагается повернуть голову к правому плечу под углом до 90 градусов и несколько ее запрокинуть. Проба де Клейна проявляет шейный провокационный нистагм.
Тест оценивается:
нистагма нет во время поворота головы – тест отрицательный;
провокационный нистагм появился во время поворота головы – тест положительный;
нистагма во время поворота головы нет, но появился провокационный нистагм после пробы – тест положительный;
спонтанный нистагм был, но поменял свои параметры (частота, амплитуда, направление) во время или после поворота головы – тест положительный.
Тест оценивается с двух сторон поворота головы.
5. Проба Вальсальвы.
Испытуемый сидит в кресле в очках Френцеля или в темноте. Затем он делает глубокий вдох, закрывает нос и рот и как бы пытается сделать энергичный выдох, во время которого воздух попадает в слуховые трубы. Движения глаз при этом регистрируются 15–20 секунд во время задержки дыхания и 20 секунд после задержки дыхания. Проба оценивается:
нистагма нет – проба отрицательная;
нистагма не было, но выявлялся провокационный нистагм во время пробы Вальсальвы – проба положительная;
нистагм был, но при проведении пробы поменял направление – проба положительная.
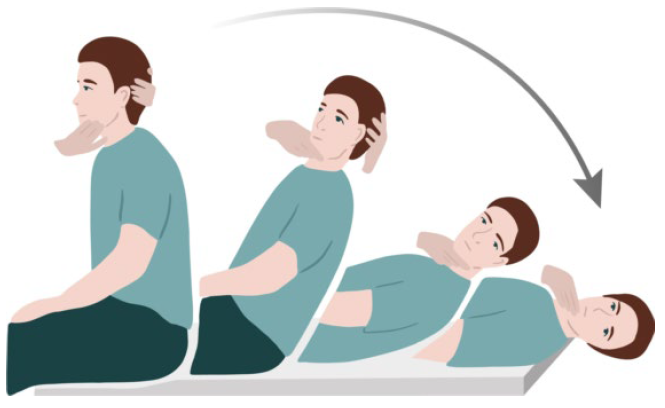
6. Проба Дикса-Холлпайка.
Пациента в очках Френцеля или в темноте усаживают на кушетку и поворачивают его голову на 45 градусов в исследуемую сторону. Далее пациента укладывают на спину и запрокидывают его голову назад на 20–40 градусов (так, чтобы она немного свешивалась над краем кушетки).
Пробу считают положительной, если в положении лежа после латентного периода длительностью 1–15 секунд появляются головокружение и провокационный нистагм вверх с ротаторным компонентом, направленный в сторону нижележащего уха.
Графическое изображение пробы Дикса-Холлпайка представлено на рисунке 1.

Рис. 1 – Проба Дикса-Холлпайка
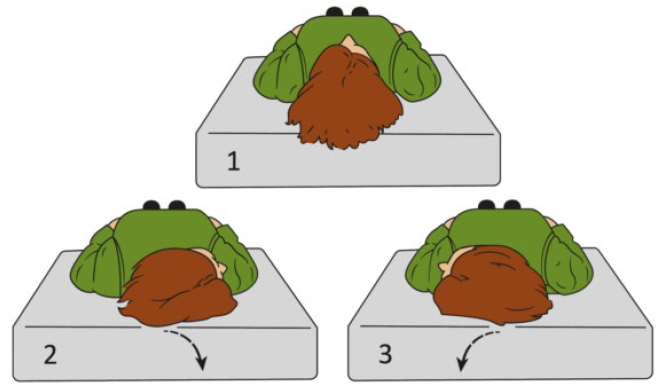
7. Проба МакКлюра-Пагнини (ролл-тест).
Пациента в очках Френцеля или в темноте укладывают на спину с приподнятой на 30 градусов головой. Далее поворачивают голову пациента в одну из сторон до 90 градусов. После латентного периода продолжительностью до 30 секунд появляется головокружение и нистагм, оценивается его длительность и направление. Затем тест повторяют в противоположную сторону.
Тест считается положительным при выявлении горизонтального провокационного нистагма. Направление провокационного нистагма имеет значение для определения пораженного канала.
Графическое изображение пробы МакКлюра-Пагнини (ролл-тест) представлено на рисунке 2.

Рис. 2 – Проба МакКлюра-Пагнини (ролл-тест)
8. Тест с запрокидыванием головы.
Пациент в очках Френцеля или в темноте укладывается на спину со свисающей головой на 30 градусов ниже горизонтали.
Тест с запрокидыванием головы считается положительным при выявлении после латентного периода от 1–15 секунд вертикального, бьющего вниз провокационного нистагма с вращательным компонентом в сторону поражения.
9. Калорическая проба.
Калорическая реакция лабиринта (вестибулярный нистагм) вызывается вливанием в слуховой проход воды, температура которой ниже или выше температуры тела. Для более точной количественной оценки раздражителя следует пользоваться отокалориметром.
При сухих перфорациях следует применять холодный воздух при помощи воздушного отокалориметра.
Используется способ калоризации, при котором в слуховой проход вливается вода в течение 20 секунд, причем голова при этом откинута назад на 60 градусов, чтобы горизонтальный ПК находился в оптимальном положении (вертикально).
Выполняется два подхода: с прохладной водой в 30 °С и горячей – в 44 °С.
Всего делается 4 калоризации (по 2 с каждой стороны) и данные записываются в специальный график, что позволяет обнаружить вестибулярную асимметрию, которая состоит в том, что нистагм в одну сторону (например, вправо) вызывается легче, имеет большую частоту и амплитуду, чем в другую. При этом нистагм вызывается (например, вправо) при помощи прохладной калоризации левого уха или горячей водой – правого уха.
При неодинаковой возбудимости рецепторов правого и левого лабиринтов (> 30 %) судят о вестибулярной асимметрии.
При отсутствии возбудимости рецепторов лабиринтов с 2-х сторон – нистагм не выявляется ни при прохладной стимуляции, ни при горячей стимуляции (вестибулярная арефлексия).
При выраженном снижении возбудимости рецепторов лабиринтов с 2-х сторон – нистагм выявляется, но характеризуется длительным латентным периодом, низкой амплитудой, быстрым угасанием, как при прохладной стимуляции, так и при горячей стимуляции (вестибулярная гипорефлексия).
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.