Диагностика и лечение пациентов с дерматитом и экземой (детское население)
 Версия: Клинические протоколы 2024 (Беларусь)
Версия: Клинические протоколы 2024 (Беларусь)
Аллергический контактный дерматит (L23), Атопический дерматит (L20), Дерматит и экзема (L20-L30), Дерматит, вызванный веществами, принятыми внутрь (L27), Другие дерматиты (L30), Зуд (L29), Контактный дерматит неуточненный (L25), Пеленочный дерматит (L22), Простой раздражительный [irritant] контактный дерматит (L24), Простой хронический лишай и почесуха (L28), Себорейный дерматит (L21), Эксфолиативный дерматит (L26)
Дерматология детская, Педиатрия
Общая информация
Краткое описание
ПОСТАНОВЛЕНИЕ
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
РЕСПУБЛИКИ БЕЛАРУСЬ
24 июня 2024 г. № 107
Об утверждении клинических протоколов
На основании абзаца девятого части первой статьи 1 Закона Республики Беларусь от 18 июня 1993 г. № 2435-XII «О здравоохранении», подпункта 8.3 пункта 8 и подпункта 9.1 пункта 9 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446, Министерство здравоохранения Республики Беларусь
ПОСТАНОВЛЯЕТ:
ПОСТАНОВЛЯЕТ:
1. Утвердить:
клинический протокол «Диагностика и лечение пациентов (детское население) с папулосквамозными нарушениями» (прилагается);
клинический протокол «Диагностика и лечение пациентов (детское население) с буллезными нарушениями» (прилагается);
клинический протокол «Диагностика и лечение пациентов (детское население) с дерматитом и экземой» (прилагается);
клинический протокол «Диагностика и лечение пациентов (детское население) с инфекциями кожи и подкожной клетчатки» (прилагается).
2. Настоящее постановление вступает в силу после его официального опубликования.
клинический протокол «Диагностика и лечение пациентов (детское население) с папулосквамозными нарушениями» (прилагается);
клинический протокол «Диагностика и лечение пациентов (детское население) с буллезными нарушениями» (прилагается);
клинический протокол «Диагностика и лечение пациентов (детское население) с дерматитом и экземой» (прилагается);
клинический протокол «Диагностика и лечение пациентов (детское население) с инфекциями кожи и подкожной клетчатки» (прилагается).
2. Настоящее постановление вступает в силу после его официального опубликования.
Министр А.В.Ходжаев
СОГЛАСОВАНО
Брестский областной исполнительный комитет
Витебский областной исполнительный комитет
Гомельский областной исполнительный комитет
Гродненский областной исполнительный комитет
Могилевский областной исполнительный комитет
Минский областной исполнительный комитет
Минский городской исполнительный комитет
Витебский областной исполнительный комитет
Гомельский областной исполнительный комитет
Гродненский областной исполнительный комитет
Могилевский областной исполнительный комитет
Минский областной исполнительный комитет
Минский городской исполнительный комитет
УТВЕРЖДЕНО
Постановление
Министерства здравоохранения
Республики Беларусь
24.06.2024 № 107
Министерства здравоохранения
Республики Беларусь
24.06.2024 № 107
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
ГЛАВА 1
ОБЩИЕ ПОЛОЖЕНИЯ
1. Настоящий клинический протокол устанавливает общие требования к объему оказания медицинской помощи пациентам (детское население) с дерматитом и экземой в амбулаторных и стационарных условиях (шифры по Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра – L20–L30 Дерматит и экзема).
2. Требования настоящего клинического протокола являются обязательными для юридических пациентов и индивидуальных предпринимателей, осуществляющих медицинскую деятельность в порядке, установленном законодательством о здравоохранении.
3. Для целей настоящего клинического протокола используются термины и их определения в значениях, установленных Законом Республики Беларусь «О здравоохранении», Законом Республики Беларусь от 19 ноября 1993 г. № 2570-XII «О правах ребенка», а также следующие термины и их определения:
аллергический контактный дерматит – острое или хроническое воспалительное заболевание кожи, возникающее в ответ на контакт кожи с веществами, способными вызывать сенсибилизацию и специфическое аллергическое воспаление;
атопический дерматит – мультифакторное генетически детерминированное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением, возрастными особенностями локализации и морфологии очагов поражения;
влажно-высыхающие повязки – неокклюзионные повязки, увлажненные раствором, применяющиеся при острых воспалительных поверхностных поражениях кожи с выраженной гиперемией, отеком, везикуляцией, мокнутием;
контактный дерматит – острое или хроническое воспалительное заболевание кожи, вызванное воздействием на нее факторов окружающей среды;
лихенификация – очаговое изменение кожных покровов, характеризующееся уплотнением, усилением кожного рисунка и сухостью в местах постоянного воспаления и зуда;
проактивная терапия – длительное применение лекарственного препарата (далее – ЛП) для наружного применения в интермиттирующем режиме (два раза в неделю или два последовательных дня каждую неделю на места предыдущих высыпаний), что способствует достижению и сохранению стойкой и длительной ремиссии;
простой раздражительный контактный дерматит – острое или хроническое воспалительное заболевание кожи, обусловленное раздражающим действием факторов окружающей среды на кожу;
2. Требования настоящего клинического протокола являются обязательными для юридических пациентов и индивидуальных предпринимателей, осуществляющих медицинскую деятельность в порядке, установленном законодательством о здравоохранении.
3. Для целей настоящего клинического протокола используются термины и их определения в значениях, установленных Законом Республики Беларусь «О здравоохранении», Законом Республики Беларусь от 19 ноября 1993 г. № 2570-XII «О правах ребенка», а также следующие термины и их определения:
аллергический контактный дерматит – острое или хроническое воспалительное заболевание кожи, возникающее в ответ на контакт кожи с веществами, способными вызывать сенсибилизацию и специфическое аллергическое воспаление;
атопический дерматит – мультифакторное генетически детерминированное воспалительное заболевание кожи, характеризующееся зудом, хроническим рецидивирующим течением, возрастными особенностями локализации и морфологии очагов поражения;
влажно-высыхающие повязки – неокклюзионные повязки, увлажненные раствором, применяющиеся при острых воспалительных поверхностных поражениях кожи с выраженной гиперемией, отеком, везикуляцией, мокнутием;
контактный дерматит – острое или хроническое воспалительное заболевание кожи, вызванное воздействием на нее факторов окружающей среды;
лихенификация – очаговое изменение кожных покровов, характеризующееся уплотнением, усилением кожного рисунка и сухостью в местах постоянного воспаления и зуда;
проактивная терапия – длительное применение лекарственного препарата (далее – ЛП) для наружного применения в интермиттирующем режиме (два раза в неделю или два последовательных дня каждую неделю на места предыдущих высыпаний), что способствует достижению и сохранению стойкой и длительной ремиссии;
простой раздражительный контактный дерматит – острое или хроническое воспалительное заболевание кожи, обусловленное раздражающим действием факторов окружающей среды на кожу;
себорейный дерматит – хроническое рецидивирующее заболевание кожи, связанное с повышенной секрецией кожного сала, изменением его качественного состава и характеризующееся локализацией в областях скопления сальных желез: на волосистой части головы; верхней части туловища; складках;
экзема – острое или хроническое рецидивирующее аллергическое заболевание кожи, формирующееся под влиянием экзогенных и эндогенных факторов, характеризующееся появлением полиморфной сыпи;
эксфолиативный дерматит – диффузная эритема и шелушение кожи, поражающие более 90 % общей поверхности тела;
эмоленты – увлажняющие ЛП с высоким содержанием физиологических липидов для восстановления и защиты кожного барьера;
эритема – ограниченное покраснение кожи, обусловленное расширением сосудов сосочкового слоя дермы.
4. При наличии медицинских показаний в манипуляционной (процедурном кабинете) выполняются:
экзема – острое или хроническое рецидивирующее аллергическое заболевание кожи, формирующееся под влиянием экзогенных и эндогенных факторов, характеризующееся появлением полиморфной сыпи;
эксфолиативный дерматит – диффузная эритема и шелушение кожи, поражающие более 90 % общей поверхности тела;
эмоленты – увлажняющие ЛП с высоким содержанием физиологических липидов для восстановления и защиты кожного барьера;
эритема – ограниченное покраснение кожи, обусловленное расширением сосудов сосочкового слоя дермы.
4. При наличии медицинских показаний в манипуляционной (процедурном кабинете) выполняются:
- биопсия кожи врачом-дерматовенерологом, врачом – детским хирургом, врачом – детским онкологом-гематологом;
- биопсия слизистых оболочек врачом-стоматологом детским, врачом – детским хирургом, врачом – детским онкологом-гематологом.
5. Пациентам с тяжелым течением дерматита и экземы, с осложнениями и (или) при неэффективности лечения в амбулаторных условиях медицинская помощь оказывается в дерматовенерологических отделениях больничных организаций.
Пациентам с тяжелым течением эксфолиативного дерматита медицинская помощь оказывается в отделениях анестезиологии и реанимации больничных организаций.
6. Фармакотерапия назначается в соответствии с настоящим клиническим протоколом с учетом всех индивидуальных особенностей пациента, тяжести заболевания, наличия сопутствующей патологии и клинико-фармакологической характеристики ЛП. При этом необходимо учитывать наличие индивидуальных медицинских противопоказаний, аллергологический и фармакологический анамнез.
6. Фармакотерапия назначается в соответствии с настоящим клиническим протоколом с учетом всех индивидуальных особенностей пациента, тяжести заболевания, наличия сопутствующей патологии и клинико-фармакологической характеристики ЛП. При этом необходимо учитывать наличие индивидуальных медицинских противопоказаний, аллергологический и фармакологический анамнез.
Применение ЛП осуществляется по медицинским показаниям и в режиме дозирования в соответствии с общей характеристикой ЛП и инструкцией по медицинскому применению (листком-вкладышем). Допускается включение в схему лечения ЛП по медицинским показаниям, не указанным в инструкции по медицинскому применению (листке-вкладыше), дополнительно указываются особые условия назначения, способ применения, доза, длительность и кратность приема.
По решению врачебного консилиума объем лечения может быть расширен с использованием других методов, не включенных в настоящий клинический протокол, если это осуществляется в интересах пациента по жизненным показаниям.
Диагностика
ГЛАВА 2
ДИАГНОСТИКА АТОПИЧЕСКОГО ДЕРМАТИТА
7. Обязательными диагностическими исследованиями в амбулаторных условиях являются:
7.1. клинические исследования:
7.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений (в том числе, выявление диагностических критериев для постановки диагноза атопического дерматита согласно приложению 1);
7.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, скорость оседания эритроцитов (далее – СОЭ));
- общий анализ мочи;
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего белка, аланинаминотрансферазы (далее – АЛТ), аспартатаминотрансферазы (далее – АСТ), общего билирубина, холестерина, С-реактивного белка; антистрептолизина О (далее – АСЛО).
8. Обязательными диагностическими исследованиями в стационарных условиях являются:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ) (при отсутствии исследований в амбулаторных условиях);
- общий анализ мочи (при отсутствии исследований в амбулаторных условиях);
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего белка, АЛТ, АСТ, общего билирубина, холестерина, С-реактивного белка; АСЛО) (при отсутствии исследований в амбулаторных условиях);
- определение антител к бледной трепонеме (Treponema pallidum) методом иммуноферментного анализа (далее – ИФА) в сыворотке крови при установлении диагноза, однократно у пациентов с 14 лет.
9. Дополнительными диагностическими исследованиями (при хроническом течении, тяжелом течении, осложненном течении и (или) неэффективности лечения) являются:
- исследование уровня общего иммуноглобулина E (далее – IgE) в крови;
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), рода малассезия (Malassezia);
- микологическое (бактериологическое) исследование отделяемого на грибы рода кандида (Candida saprofita);
- бактериологическое исследование содержимого пустул с определением чувствительности к антибактериальным ЛП;
- биопсия кожи (из нескольких участков, не подвергавшихся лечению кортикостероидами для наружного применения) и морфологическое (гистологическое) исследование препарата, иммуногистохимическое исследование материала;
- исследование уровня аллерген-специфических IgE антител в крови;
- исследование на носительство поверхностного антигена вируса гепатита В (далее – HBsAg) перед назначением метотрексата, циклоспорина;
- исследование на антитела к антигенам вирусного гепатита С (далее – anti-HCV) перед назначением метотрексата, циклоспорина;
- тест на беременность (у пациентов женского пола, если применимо) (при лечении метотрексатом, циклоспорином);
- консультация врача-аллерголога-иммунолога, врача-педиатра, врача-педиатра участкового, врача общей практики.
10. Определение степеней тяжести атопического дерматита проводится согласно приложению 2.
Для оценки степени тяжести атопического дерматита используется индекс SCORAD (Scoring of Atopic Dermatitis) согласно приложению 3.
ГЛАВА 4
ДИАГНОСТИКА ПАЦИЕНТОВ С СЕБОРЕЙНЫМ ДЕРМАТИТОМ
30. Обязательными диагностическими исследованиями являются:
30.1. клинические исследования:
30. Обязательными диагностическими исследованиями являются:
30.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
30.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
31. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего белка, АЛТ, АСТ, общего билирубина, холестерина, С-реактивного белка; АСЛО);
- микроскопическое исследование соскоба с кожи на грибы рода кандида (Candida saprofita), малассезия (Malassezia), дерматофиты (Dermatophyton);
- микроскопическое исследование соскоба с кожи на клещей (Demodex folliculorum);
- люминесцентная диагностика (осмотр под лампой Вуда);
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза, однократно у пациентов с 14 лет;
- исследование антител к вирусу иммунодефицита человека (далее – ВИЧ) однократно;
- дерматоскопия при поражении волосистой части головы;
- биопсия кожи и морфологическое (гистологическое) исследование препарата.
ГЛАВА 5
ДИАГНОСТИКА ПАЦИЕНТОВ С ПЕЛЕНОЧНЫМ ДЕРМАТИТОМ
36. Обязательными диагностическими исследованиями являются:
36.1. клинические исследования:
36.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
-
медицинский осмотр с оценкой кожных проявлений;
36.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
37. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, щелочной фосфатазы, общего белка, АЛТ, АСТ, общего билирубина, С-реактивного белка);
- исследование уровня общего IgE в крови;
- микроскопическое исследование соскоба с кожи на грибы рода кандида (Candida saprofita), дерматофиты (Dermatophyton);
- люминесцентная диагностика (осмотр под лампой Вуда);
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза, однократно у пациентов с 14 лет;
- исследование антител к ВИЧ однократно;
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- обследование на инфекции, передающиеся половым путем: исследование отделяемого из цервикального канала, уретры и (или) прямой кишки на Neisseria gonorrhoeae, Chlamidia trachomatis, Mycoplasma genitalium; влагалищного отделяемого и (или) уретры на Trichomonas vaginalis;
- микроскопическое исследование мазков из уретры, цервикального канала, влагалища, слизистой прямой кишки;
- консультация врача-уролога, врача-проктолога.
ГЛАВА 6
ДИАГНОСТИКА ПАЦИЕНТОВ С АЛЛЕРГИЧЕСКИМ КОНТАКТНЫМ ДЕРМАТИТОМ
39. Обязательными диагностическими исследованиями являются:
39.1. клинические исследования:
39.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
39.2. лабораторные исследования в амбулаторных условиях:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи;
39.3. лабораторные исследования в стационарных условиях:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи;
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего белка, АЛТ, АСТ, общего билирубина, С-реактивного белка);
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза, однократно у пациентов с 14 лет.
40. Дополнительными диагностическими исследованиями являются (при хроническом течении, тяжелом течении и (или) неэффективности лечения):
- исследование уровня общего IgE в крови;
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton);
- микологическое (бактериологическое) исследование отделяемого на грибы рода кандида (Candida saprofita);
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- исследование на носительство HBsAg перед назначением циклоспорина;
- исследование на анти-HCV перед назначением циклоспорина;
- тест на беременность (у пациентов женского пола, если применимо) (при лечении циклоспорином);
- консультация врача-аллерголога-иммунолога.
ГЛАВА 7
ДИАГНОСТИКА ПАЦИЕНТОВ С ПРОСТЫМ РАЗДРАЖИТЕЛЬНЫМ КОНТАКТНЫМ ДЕРМАТИТОМ
52. Обязательными диагностическими исследованиями являются:
52.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
52.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
53. Дополнительными диагностическими исследованиями (при хроническом течении, тяжелом течении и (или) неэффективности лечения) являются:
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, щелочной фосфатазы, общего белка, АЛТ, АСТ, общего билирубина, С-реактивного белка);
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton);
- микологическое (бактериологическое) исследование отделяемого на грибы рода кандида (Candida saprofita);
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- определение антител к боррелии Бургдорфера (Borrelia burgdorfery) в крови;
- исследование на носительство HBsAg перед назначением циклоспорина;
- исследование на анти-HCV перед назначением циклоспорина;
- тест на беременность (у пациентов женского пола, если применимо) (при лечении циклоспорином).
ГЛАВА 8
ДИАГНОСТИКА ПАЦИЕНТОВ С ЭКСФОЛИАТИВНЫМ ДЕРМАТИТОМ
63. Обязательными диагностическими исследованиями являются:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи;
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, альбумина, общего кальция, общего белка, АЛТ, АСТ, общего билирубина, калия, натрия, хлора, лактатдегидрогеназы, С-реактивного белка);
- исследование уровня общего IgE в крови;
- исследование на носительство HBsAg;
- исследование на антитела anti-HCV;
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза однократно у пациентов с 14 лет;
- исследование антител к ВИЧ;
- электрокардиограмма (далее – ЭКГ);
- контроль артериального давления (далее – АД);
- тест на беременность (у пациентов женского пола, если применимо) (при лечении метотрексатом, циклоспорином);
- биопсия кожи (из нескольких участков, не подвергавшихся лечению кортикостероидами для наружного применения) и морфологическое (гистологическое) исследование препарата, иммуногистохимическое исследование материала.
64. Дополнительными диагностическими исследованиями являются (при осложненном течении и (или) неэффективности лечения):
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton);
- микологическое (бактериологическое) исследование отделяемого на грибы рода кандида (Candida saprofita);
- исследование антител к антигенам ядра клетки и дезоксирибонуклеиновой кислоте (ANA, anti-DNA – антитела);
- определение иммуноглобулина G к белкам BP 180 и BP 230;
- определение иммуноглобулина G к энвоплакину;
- рентгенография органов грудной клетки;
- ультразвуковое обследование (далее – УЗИ) брюшной полости и забрюшинного пространства;
- бактериологическое исследование отделяемого элементов;
- бактериологическое исследование крови на стерильность;
- электрофорез белков сыворотки крови;
- консультация врача-аллерголога-иммунолога, консультация врача – детского онколога-гематолога.
ГЛАВА 9
ДИАГНОСТИКА ПАЦИЕНТОВ С ДЕРМАТИТОМ, ВЫЗВАННЫМ ВЕЩЕСТВАМИ, ПРИНЯТЫМИ ВНУТРЬ
80. Классификация дерматита, вызванного веществами, принятыми внутрь, по степени тяжести установлена согласно приложению 8.
81. Обязательными диагностическими исследованиями являются:
81.1. клинические исследования:
81. Обязательными диагностическими исследованиями являются:
81.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
81.2. лабораторные исследования в амбулаторных условиях:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи;
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего кальция, общего белка, АЛТ, АСТ, общего билирубина, холестерина, гамма-глютамилтранспептидазы, калия, С-реактивного белка);
81.3. лабораторные исследования в стационарных условиях:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ) (при отсутствии исследований в амбулаторных условиях);
- общий анализ мочи (при отсутствии исследований в амбулаторных условиях);
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего кальция, общего белка, АЛТ, АСТ, общего билирубина, холестерина, гамма-глютамилтранспептидазы, калия, С-реактивного белка) (при отсутствии исследований в амбулаторных условиях);
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза однократно у пациентов с 14 лет.
82. Дополнительными диагностическими исследованиями являются (при хроническом течении и (или) неэффективности лечения):
- биопсия кожи и морфологическое (гистологическое) исследование препарата кожи;
- исследование антител к ВИЧ;
- консультация врача-аллерголога-иммунолога, врача-педиатра, врача-педиатра участкового, врача-гастроэнтеролога.
ГЛАВА 10
ДИАГНОСТИКА ПАЦИЕНТОВ С ПРОСТЫМ ХРОНИЧЕСКИМ ЛИШАЕМ И ПОЧЕСУХОЙ
90. Обязательными диагностическими исследованиями являются:
90.1. клинические исследования:
90.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
90.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи;
- анализ крови биохимический (определение уровня креатинина, мочевины, глюкозы, общего белка, АЛТ, АСТ, общего билирубина, гамма-глютамилтранспептидазы, холестерина, АСЛО, железа).
91. Дополнительными диагностическими исследованиями являются:
- микроскопическое исследование соскоба с кожи на грибы рода кандида (Candida saprofita), дерматофиты (Dermatophyton);
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- исследование на носительство HBsAg перед назначением циклоспорина;
- исследование на анти-HCV перед назначением циклоспорина;
- тест на беременность (у пациентов женского пола, если применимо) (при лечении циклоспорином);
- консультация врача-психиатра детского, врача-ангиохирурга.
ГЛАВА 11
ДИАГНОСТИКА ПАЦИЕНТОВ С ПОЧЕСУХОЙ УЗЛОВАТОЙ
98. Обязательными диагностическими исследованиями являются:
98.1. клинические исследования:
98.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
98.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
99. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, холестерина, щелочной фосфатазы, калия, натрия, хлоридов, фосфора, глюкозы, гамма-глютамилтранспептидазы, магния, железа);
- исследование на носительство HbsAg;
- исследование на анти-HCV;
- исследование уровня общего IgE в крови;
- исследование уровня паратиреоидного гормона в крови;
- исследование уровня кальцитонина в крови;
- очаговая проба с туберкулином (диаскин тест или квантифероновый тест);
- исследование уровня свободного тироксина (далее – T4), тиреотропного гормона (далее – ТТГ) в крови;
- копрологическое исследование;
- определение антител к возбудителю описторхоза, лямблиям, аскаридам, трихинеллам, эхинококку, токсокаре собак в крови;
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- исследование антител к антигенам ядра клетки и дезоксирибонуклеиновой кислоте (ANA, anti-DNA – антитела);
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- исследование на носительство HBsAg перед назначением циклоспорина;
- исследование на анти-HCV перед назначением циклоспорина;
- тест на беременность (у пациентов женского пола, если применимо) (при лечении циклоспорином);
- консультация врача-психиатра детского, врача-гастроэнтеролога, врача – детского невролога, врача – детского эндокринолога.
ГЛАВА 12
ДИАГНОСТИКА ПАЦИЕНТОВ С ЗУДОМ
106. Обязательными диагностическими исследованиями являются:
106.1. клинические исследования:
106.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
106.2. обязательные лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
107. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, калия, натрия, хлоридов, фосфора, глюкозы, холестерина, гамма-глютамилтранспептидазы, магния, железа, АСЛО);
- копрологическое исследование;
- исследование на носительство HbsAg;
- исследование на анти-HCV;
- исследование антител к ВИЧ;
- исследование уровня общего IgE в крови;
- исследование уровня T4, ТТГ в крови;
- определение антител к возбудителю описторхоза, лямблиям, аскаридам, трихинеллам, эхинококку, токсокаре собак в крови;
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- консультация врача-психиатра детского, врача-аллерголога-иммунолога, врача-гастроэнтеролога, врача – детского невролога, врача – детского эндокринолога.
ГЛАВА 13
ДИАГНОСТИКА ПАЦИЕНТОВ С МОНЕТОВИДНОЙ ЭКЗЕМОЙ
113. Обязательными диагностические исследованиями являются:
113.1. клинические исследования:
113.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
113.2. лабораторные исследования в амбулаторных условиях:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи;
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, холестерина, глюкозы, АСЛО);
113.3. лабораторные исследования в стационарных условиях:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ) (при отсутствии исследований в амбулаторных условиях);
- общий анализ мочи (при отсутствии исследований в амбулаторных условиях);
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, глюкозы, холестерина, АСЛО) (при отсутствии исследований в амбулаторных условиях);
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза, однократно у пациентов с 14 лет.
114. Дополнительными диагностическими исследованиями являются:
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton);
- бактериологическое исследование содержимого пустул с определением чувствительности к антибактериальным ЛП;
- биопсия кожи и морфологическое (гистологическое) исследование препарата;
- консультация врача-аллерголога-иммунолога, врача-гастроэнтеролога, врача-педиатра, врача-педиатра участкового, врача – детского эндокринолога.
ГЛАВА 14
ДИАГНОСТИКА ПАЦИЕНТОВ С ДИСГИДРОЗОМ
129. Обязательными диагностическими исследованиями являются:
129.1. клинические исследования:
129.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
129.2. обязательные лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
130. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, глюкозы, АСЛО);
- микроскопическое исследование соскоба с кожи на клещей (Sarcoptes scabiei);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton);
- бактериологическое исследование содержимого пустул с определением чувствительности к антибактериальным ЛП;
- биопсия кожи и морфологическое (гистологическое) исследование препарата.
ГЛАВА 15
ДИАГНОСТИКА ПАЦИЕНТОВ С КОЖНОЙ АУТОСЕНСИБИЛИЗАЦИЕЙ
144. Обязательными диагностическими исследованиями являются:
144.1. клинические исследования:
144.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
144.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
145. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, глюкозы, АСЛО);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton);
- микологическое (бактериологическое) исследование соскоба с кожи на грибы рода кандида (Candida saprofita);
- бактериологическое исследование содержимого пустул с определением чувствительности к антибактериальным ЛП;
- биопсия кожи и морфологическое (гистологическое) исследование препарата.
ГЛАВА 16
ДИАГНОСТИКА ПАЦИЕНТОВ С ИНФЕКЦИОННЫМ ДЕРМАТИТОМ
152. Обязательными диагностическими исследованиями являются:
152.1. клинические исследования:
152.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
152.2. лабораторные исследования:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- общий анализ мочи.
153. Дополнительными диагностическими исследованиями являются:
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, глюкозы, АСЛО);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), на грибы рода кандида (Candida saprofita);
- микологическое (бактериологическое) исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), на грибы рода кандида (Candida saprofita);
-
бактериологическое исследование содержимого пустул с определением чувствительности к антибактериальным ЛП.
ГЛАВА 17
ДИАГНОСТИКА ПАЦИЕНТОВ С ЭРИТЕМАТОЗНОЙ ОПРЕЛОСТЬЮ
167. Обязательными диагностическими исследованиями являются:
167.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
167.2. лабораторные исследования:
- определение уровня глюкозы в крови.
168. Дополнительными диагностическими исследованиями являются:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- копрологическое исследование кала;
- анализ крови биохимический (исследование уровня креатинина, мочевины, АСТ, АЛТ, общего билирубина, общего белка, щелочной фосфатазы, АСЛО);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), на грибы рода кандида (Candida saprofita);
- микологическое (бактериологическое) исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), на грибы рода кандида (Candida saprofita);
- люминесцентная диагностика (осмотр под лампой Вуда).
ГЛАВА 18
ДИАГНОСТИКА ПАЦИЕНТОВ С ПИТИРИАЗОМ БЕЛЫМ
175. Обязательными диагностическими исследованиями являются:
175.1. клинические исследования:
- сбор жалоб и анамнеза жизни и заболевания;
- медицинский осмотр с оценкой кожных проявлений;
175.2. лабораторные исследования:
- определение антител к бледной трепонеме (Treponema pallidum) методом ИФА в сыворотке крови при установлении диагноза, однократно у пациентов с 14 лет.
176. Дополнительными диагностическими исследованиями являются:
- общий (клинический) анализ крови (определение уровня гемоглобина, количества эритроцитов и лейкоцитов, подсчет лейкоцитарной формулы, уровня тромбоцитов, СОЭ);
- микроскопическое исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), на грибы рода кандида (Candidasaprofita);
- микологическое (бактериологическое) исследование соскоба с кожи на грибы дерматофиты (Dermatophyton), на грибы рода кандида (Candidasaprofita);
- люминесцентная диагностика (осмотр под лампой Вуда).
Лечение
ГЛАВА 3
ЛЕЧЕНИЕ ПАЦИЕНТОВ С АТОПИЧЕСКИМ ДЕРМАТИТОМ
11. Пациентам с атопическим дерматитом рекомендовано:
- элиминация аллергенного продукта из диеты при пищевой сенсибилизации;
- гипоаллергенный быт.
12. Независимо от степени тяжести атопического дерматита пациентам назначаются увлажняющие и смягчающие косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно.
13. В качестве местной терапии пациентам с атопическим дерматитом назначаются также кортикостероиды для наружного применения. При достижении положительной динамики (уменьшение зуда, эритемы) осуществляются постепенное снижение дозы кортикостероидов для наружного применения и проактивная терапия по интермиттирующей схеме (2 раза в неделю или 2 последовательных дня каждую неделю на места предыдущих высыпаний), длительность лечения определяется индивидуально.
14. В случае легкого течения назначается один из следующих кортикостероидов для наружного применения I–II класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
15. В случае среднетяжелого течения назначается топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4) или один из следующих кортикостероидов для наружного применения II–III класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–3 недели;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2 недели.
16. В случае тяжелого течения назначается топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4) или следующий кортикостероид для наружного применения III класса:
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2 недели.
17. При остром воспалении на кожу подмышечной, генитальной и паховой областей, складок назначается топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4) или один из следующих кортикостероидов для наружного применения I–II класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7 суток;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7 суток.
18. При недостаточном эффекте от лечения кортикостероидами для наружного применения или при наличии медицинских противопоказаний к их назначению, при локализации на коже лица, шеи, складок при подостром воспалении назначается один из следующих ЛП для лечения заболеваний кожи:
- пимекролимус* (у пациентов с 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки и легкими движениями полностью втирается в кожу 12 недель или до исчезновения симптомов. Возможно длительное применение пимекролимуса в режиме проактивной терапии по интермиттирующей схеме (2 раза в неделю или 2 последовательных дня каждую неделю на места предыдущих высыпаний), длительность лечения определяется индивидуально;
- дерматопротекторные средства: пиритион цинка (у пациентов с 1 года), крем для наружного применения 2 мг/г, аэрозоль для наружного применения 2 мг/г, наносятся тонким слоем на пораженные участки 2 раза в сутки 3–4 недели.
19. При хроническом течении атопического дерматита на очаги лихенификации назначаются косметические средства, содержащие деготь: крем, содержащий 0,4 % и 2 % неочищенного каменноугольного дегтя (или в сочетании с белым или желтым мягким парафином), наносится тонким слоем на пораженные участки 1–2 раза в сутки до 12 месяцев.
20. При локализации на волосистой части головы назначается шампунь, содержащий до 2,5 % каменноугольного дегтя, наносятся на пораженные участки волосистой части головы на 5 минут (затем промывается водой) 2 раза в неделю до 12 месяцев.
21. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида 0,9 % или раствором нитрата серебра 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раза в сутки до прекращения мокнутия.
22. В случае острого (подострого) воспалительного процесса с вторичным инфицированием используется один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
- тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток;
- бетаметазон/гентамицин/клотримазол (у пациентов старше 2 лет), крем, мазь для наружного применения (500 мкг + 10 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- грамицидин/неомицина сульфат/нистатин/триамцинолона ацетонид (у пациентов старше 3 лет), крем, мазь для наружного применения (0,25 мг + 2,5 мг + 100 000 МЕ + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- гидрокортизон/натамицин/неомицин (у пациентов старше 1 года), крем для наружного применения (10 мг + 10 мг + 3500 ЕД)/г; мазь для наружного применения (10 мг + 10 мг + 3500 ЕД)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- флуметазон/клиохинол (у пациентов старше 2 лет), мазь для наружного применения (0,2 мг + 30 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- бетаметазон/гентамицин (у пациентов старше 1 года), крем для наружного применения (1 мг + 1 мг)/г; мазь для наружного применения (1 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток.
23. Симптоматическое лечение назначается при среднетяжелом и тяжелом течении и (или) в случаях неэффективности местного лечения.
24. При выраженном зуде назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, внутримышечно (далее – в/мышечно) 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
25. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
26. В случаях среднетяжелого, тяжелого течения при неэффективности местной терапии, антигистаминных ЛП назначается один из следующих иммунодепрессантов:
- циклоспорин (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 2,5–3 мг/кг массы тела в сутки в 2 приема с 12-часовым интервалом. При отсутствии динамики или недостаточной положительной динамике через 4 недели доза может быть увеличена до максимальной – 5 мг/кг массы тела в сутки (в зависимости от индивидуального состояния пациента). При достижении положительного результата доза снижается на 0,5–1,0 мг/кг в сутки каждые 2–8 недель до полной отмены (длительность непрерывной терапии циклоспорином составляет от 3 месяцев до 1 года). Противопоказано сочетание приема циклоспорина с фототерапией кожи;
- метотрексат* (у пациентов с 3 лет), таблетки 2,5 мг; 5 мг, внутрь 0,2–0,7 мг/кг в неделю или 10–15 мг на 1 м2 площади поверхности тела в неделю (при необходимости доза может быть увеличена до 20 мг в неделю);
- метотрексат* (у пациентов с 3 лет), раствор для инъекций, 7,5 мг/0,75 мл, 10 мг/1 мл, 15 мг/1,5 мл, 20 мг/2 мл, раствор для подкожного введения 50 мг/мл в преднаполненном шприце 7,5 мг/0,15 мл, 10 мг/0,2 мл, 12,5 мг/0,25 мл, 15 мг/0,3 мл, 17,5 мг/0,35 мл, 20 мг/0,4 мл, 22,5 мг/0,45 мл, 25 мг/0,5 мл, 27,5 мг/0,55 мл, 30 мг/0,6 мл, подкожно 7,5–10–15 мг в неделю (при необходимости доза может быть увеличена до 20 мг в неделю). После достижения терапевтического эффекта рекомендована поддерживающая терапия в минимальной эффективной дозе (не более 20 мг в неделю) (длительность терапии определяется индивидуально). При назначении внутрь таблетки принимаются в три приема через каждые 12 часов. Отсутствие эффекта от лечения в течение 3 месяцев является медицинским показанием к смене ЛП. Для снижения вероятности развития нежелательных реакций назначается фолиевая кислота, таблетки 1 мг – внутрь у пациентов от 1 года до 12 лет: 2,5–5 мг в неделю, у пациентов старше 12 лет: 5 мг в неделю через 24 часа после приема метотрексата или 1–5 мг в сутки, кроме дня приема метотрексата;
- азатиоприн*, таблетки 50 мг, внутрь 1–3 мг/кг в сутки, разделенные на 2–3 приема (в зависимости от клинического эффекта и гематологической переносимости), разделенные на 2–3 приема. При достижении клинического эффекта доза азатиоприна снижается до минимальной поддерживающей (определяется тяжестью заболевания, индивидуальным ответом пациента и гематологической переносимостью) с последующей отменой. Если в течение 3 месяцев клинический эффект не достигнут, то азатиоприн отменяется;
- микофенолата мофетил*, таблетки 500 мг, внутрь у пациентов в возрасте от 2 лет с площадью поверхности тела не менее 1,25 м2: 600 мг/м2 в сутки (не более 2 г в сутки), разделенная на 2 приема; пациентам с площадью поверхности тела 1,25–1,5 м2: по 750 мг 2 раза в сутки (суточная доза 1,5 г); пациентам с площадью поверхности тела более 1,5 м2: по 2 таблетки 500 мг 2 раза в сутки (суточная доза 2 г) (длительность терапии определяется индивидуально).
27. При тяжелом течении атопического дерматита и (или) в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
- преднизолон, раствор для инъекций 30 мг/мл, внутривенно (далее – в/венно) или в/мышечно у пациентов с 2 до 12 месяцев: в дозе 1–2 мг/кг массы тела, у пациентов с 1 до 14 лет: в дозе 2–3 мг/кг массы тела 5–7 дней.
28. При неэффективности лечения назначается преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь или в/мышечно 0,3–0,5 мг/кг массы тела в сутки до достижения клинического эффекта с постепенным снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой (длительность определяется индивидуально) или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
29. Фототерапия кожи (локальная узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм) назначается у пациентов с 14 лет при торпидном течении атопического дерматита (в соответствии с режимом назначения узкополосной средневолновой ультрафиолетовой терапии с длиной волны 311 нм согласно приложению 6). Перед назначением фототерапии пациентам для выявления медицинских противопоказаний рекомендуется консультация врача-педиатра, врача-педиатра участкового, врача – детского эндокринолога, врача-акушера-гинеколога (для пациентов женского пола). По медицинским показаниям рекомендуется обследование у других врачей-специалистов.
Фототерапия кожи, физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
33. При локализации на коже туловища назначаются:
33.1. один из следующих кортикостероидов для наружного применения II–III класса:
33.2. противогрибковые ЛП для наружного применения:
33.3. ЛП для лечения заболеваний кожи:
33.4. дерматопротекторные средства:
34. При локализации на коже лица назначается один из следующих кортикостероидов для наружного применения I–II класса:
35. В случаях упорного и тяжелого течения, при распространенном процессе и (или) неэффективности местного лечения назначается системная противогрибковая терапия с применением одного из следующих ЛП:
38.2. один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
ГЛАВА 6
43. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раз в сутки.
44. В случае зуда используется каламин, лосьон для наружного применения 15 мг/мл, наносится тонким слоем (на тампоне) на область высыпаний 2 раза в сутки до исчезновения симптомов.
45. При поражении кистей и (или) стоп дополнительно используются:
ЛП для лечения заболеваний кожи при наличии трещин: метилурацил (у пациентов с 3 лет), мазь для наружного применения 100 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки до исчезновения симптомов.
46. Для лечения заболеваний кожи назначается пимекролимус* (у пациентов старше 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель.
47. Косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно.
48. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
49. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
50. При остром течении аллергического контактного дерматита назначаются глюкокортикоиды для системного применения: преднизолон, раствор для инъекций 30 мг/мл, в/венно или в/мышечно у пациентов с 2 до 12 месяцев: в дозе 1–2 мг/кг массы тела, у пациентов с 1 до 14 лет: в дозе 2–3 мг/кг массы тела 5–7 дней.
Оценка безопасности системной иммуносупрессивной терапии осуществляется в соответствии с приложением 7.
54. Пациенту с простым раздражительным контактным дерматитом рекомендовано прекращение контакта с этиологическим фактором, вызвавшим развитие простого раздражительного контактного дерматита.
55. В качестве местного лечения назначается один из следующих глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
56. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раз в сутки до прекращения мокнутия.
57. Для лечения заболеваний кожи назначается пимекролимус* (у пациентов старше 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель.
60. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
ГЛАВА 8
65. Лечение пациентов с эксфолиативным дерматитом проводится в стационарных условиях.
66. В качестве местного лечения пациентам с эксфолиативным дерматитом назначаются:
66.1. влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 % или с кортикостероидами для наружного применения I класса (бетаметазона дипропионат, лосьон для наружного применения 0,5 мг/мл): смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 2 и более раз в сутки 2–3 недели;
66.2. косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения – наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения;
66.3. один из следующих глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
67. Для коррекции электролитных и кислотно-щелочных нарушений назначаются электролиты (натрия ацетат / натрия хлорид / калия хлорид), раствор для инфузий 0,9 %, в/венно капельно по 200–500 мл 1–2 раза в сутки до восполнения дефицита объема циркулирующей крови и нормализации электролитных и кислотно-щелочных нарушений.
69. В случае неясной этиологии эксфолиативного дерматита назначаются глюкокортикоиды для системного применения: преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней. При достижении суточной дозы 50 % от исходной снижается доза на 2,5 мг каждые 10–14 дней до поддерживающей 0,5 мг/кг в сутки до полного разрешения высыпаний и прекращения зуда или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
70. При остром, тяжелом течении проводится пульс-терапия: метилпреднизолон, лиофилизат для приготовления раствора для в/венного и в/мышечного введения, 250 мг во флаконе, в/венно капельно по 250–1000 мг разводится в 250 мл раствора натрия хлорида 0,9 % в течение 30–60 минут со скоростью 60 капель в минуту 1 раз в сутки 3 суток.
72. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
73. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
74. Системная антибактериальная терапия назначается в случаях осложнений инфекциями кожи в соответствии с результатами чувствительности выделенных микроорганизмов к антибактериальным ЛП.
75.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
75.3. один из цефалоспоринов 1 поколения:
75.4. один из цефалоспоринов 2 поколения:
75.5. один из цефалоспоринов 3 поколения:
76. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
77. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
78. В случае инфекции, вызванной метициллин-устойчивым золотистым стафилококком, пациентам назначаются:
78.1. линкозамиды:
78.2. сульфаниламиды:
78.3. оксазолидиноны:
78.4. гликопептиды:
78.5. тетрациклины:
79. В случае инфекции, вызванной b-гемолитическим стрептококком, назначаются:
79.1. пенициллины:
79.2. один из следующих цефалоспоринов 1 поколения:
79.3. линкозамиды:
83. При лечении пациентов с дерматитом, вызванным веществами, принятыми внутрь, рекомендовано:
84. В качестве местного лечения назначаются:
84.1. косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно;
84.2. один из глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
85. При лечении пациентов с дерматитом, вызванным веществами, принятыми внутрь, назначаются следующие энтеросорбенты:
86. При легкой степени тяжести дерматита, вызванного веществами, принятыми внутрь, назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом (при выраженном зуде):
87. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
88. При среднетяжелой, тяжелой степени дерматита, вызванного веществами, принятыми внутрь, и (или) в случае неэффективности лечения назначается один из следующих глюкокортикоидов для системного применения:
89. При среднетяжелой и тяжелой степени тяжести дерматита, вызванного веществами, принятыми внутрь, при нормальных показателях АД назначается один из следующих диуретиков (в случае, если они не были причиной аллергической реакции):
92. В качестве местного лечения назначаются:
92.1. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения;
92.2. один из кортикостероидов для наружного применения III–IV класса (в случае тяжелого течения) (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
92.3. кортикостероиды для наружного применения II класса (в случае среднетяжелого течения):
92.4. в случае выраженного зуда капсаицин и ЛП на его основе (по решению врачебного консилиума):
93. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
94. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
95. В случае неэффективности лечения антигистаминными ЛП для системного применения назначаются глюкокортикоиды для системного применения: преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
96. В случае тяжелого течения заболевания или в случае неэффективности лечения назначаются иммунодепрессанты: циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 3–5 мг/кг в сутки массы тела в сутки в 2 приема с 12-часовым интервалом. При достижении положительного результата доза снижается на 0,5–1,0 мг/кг в сутки каждые 2–8 недель до полной отмены. Противопоказано сочетание приема циклоспорина с фототерапией кожи.
97. Фототерапия кожи (локальная узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм) назначается у пациентов с 14 лет при торпидном течении простого хронического лишая и почесухи (в соответствии с режимом назначения узкополосной средневолновой ультрафиолетовой терапии с длиной волны 311 нм согласно приложению 6). Перед назначением фототерапии пациентам для выявления медицинских противопоказаний рекомендуется консультация врача-педиатра, врача-педиатра участкового, врача – детского эндокринолога, врача-акушера-гинеколога (для пациентов женского пола). По медицинским показаниям рекомендуется обследование у других врачей-специалистов.
100. В качестве местного лечения назначаются:
100.1. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно;
100.2. один из кортикостероидов для наружного применения III–IV класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
100.3. в случае выраженного зуда капсаицин и ЛП на его основе (по решению врачебного консилиума):
101. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
102. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
103. В случае неэффективности лечения антигистаминными ЛП для системного применения назначаются глюкокортикоиды для системного применения:
104. В случае тяжелого течения заболевания или в случае неэффективности лечения назначаются иммунодепрессанты:
105. Фототерапия кожи (локальная узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм) назначается у пациентов с 14 лет при торпидном течении почесухи узловатой (в соответствии с режимом назначения узкополосной средневолновой ультрафиолетовой терапии с длиной волны 311 нм согласно приложению 6). Перед назначением фототерапии пациентам для выявления медицинских противопоказаний рекомендуется консультация врача-педиатра, врача-педиатра участкового, врача – детского эндокринолога, врача-акушера-гинеколога (для пациентов женского пола). По медицинским показаниям рекомендуется обследование у других врачей-специалистов.
ГЛАВА 12
108. При лечении зуда пациентам рекомендуется исключить использование щелочного мыла, а также назначаются косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты) крем, мазь для наружного применения – наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно.
109. Для лечения зуда назначаются:
109.1. бензокаин (у пациентов с 12 лет), мазь для наружного применения 200 мг/1 г, наносится тонким слоем на пораженные участки 1–4 раза в сутки до исчезновения симптомов зуда;
109.2. ментол/прокаин/бензокаин (у пациентов с 12 лет), раствор спиртовой для наружного применения 2,5 г + 1 г + 1 г/100 мл, наносится на пораженные участки растирая 2–3 раза в сутки до исчезновения симптомов зуда, но не более 3–4 недель;
109.3. один из кортикостероидов для наружного применения I–II класса:
109.4. капсаицин и ЛП на его основе в случае выраженного зуда:
110. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
111. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
112. В случае тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
ГЛАВА 13
115. В качестве местного лечения назначаются:
115.1. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно;
115.2. один из следующих кортикостероидов для наружного применения II–III класса:
116. В случае острого (подострого) воспалительного процесса используется один из кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
117. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раз в сутки до прекращения мокнутия.
118. При отсутствии вторичного инфицирования назначается пимекролимус* (у пациентов с 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 8–12 недель или до исчезновения симптомов.
119. Системная антибактериальная терапия назначается в случаях неэффективности местного лечения, при распространенных, хронических, рецидивирующих очагах поражения.
120. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
120.1. пенициллины:
120.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
120.3. один из цефалоспоринов 1 поколения:
120.4. один из цефалоспоринов 2 поколения:
120.5. один из цефалоспоринов 3 поколения:
121. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
122. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
123. В случае инфекции, вызванной метициллин-устойчивым золотистым стафилококком, назначаются:
123.1. линкозамиды:
123.2. сульфаниламиды:
123.3. оксазолидиноны:
123.4. гликопептиды:
123.5. тетрациклины:
124. В случае инфекции, вызванной b-гемолитическим стрептококком, назначаются:
124.1. пенициллины:
124.2. один из следующих цефалоспоринов 1 поколения:
124.3. линкозамиды:
125. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
126. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
127. В случае среднетяжелого, тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
128. Физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 14
131. При остром течении заболевания назначается антисептический и дезинфицирующий ЛП: калия перманганат, порошок для приготовления раствора наружного применения 5 г, растворяется в 5–10 л теплой (40–45 °С) кипяченой питьевой воды, ванночки по 5–10 минут 4 раза в сутки до исчезновения симптомов мокнутия.
133. При осложнении вторичной инфекцией кожи назначается один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
134. Для лечения заболеваний кожи назначается:
135. При лечении дисгидроза пациентам также назначаются ЛП, содержащие деготь: кремы, содержащие 2–5 % неочищенного каменноугольного дегтя, наносятся тонким слоем на пораженные участки 1–2 раза в сутки до исчезновения симптомов.
136. При выраженном зуде назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом:
137. Без седативного эффекта назначается один из антигистаминных ЛП для системного применения:
138. Системная антибактериальная терапия назначается в случаях осложнения вторичной инфекцией кожи при неэффективности местного лечения.
139. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
139.1. пенициллины:
139.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
139.3. один из цефалоспоринов 1 поколения:
139.4. один из цефалоспоринов 2 поколения:
139.5. один из цефалоспоринов 3 поколения:
140. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
141. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
142. В случае среднетяжелого, тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
143. В случае тяжелого течения или в случае неэффективности лечения глюкокортикоидами для системного применения назначаются селективные иммунодепрессанты и антиметаболиты: азатиоприн*, таблетки 50 мг, внутрь 1–3 мг/кг в сутки (в зависимости от клинического эффекта (от нескольких недель до нескольких месяцев от начала лечения) и гематологической переносимости), разделенные на 2–3 приема. При достижении клинического эффекта доза азатиоприна снижается до минимальной поддерживающей с последующей отменой.
ГЛАВА 15
146. В качестве местного лечения назначаются:
146.1. один из следующих противогрибковых ЛП для наружного применения:
146.2. один из следующих кортикостероидов для наружного применения I–II класса (на очаги на коже пациента, подмышечной, генитальной и паховой областей, складок):
146.3. один из следующих кортикостероидов для наружного применения III–IV класса (на очаги поражения других локализаций):
147. При грибковой этиологии заболевания назначается противогрибковый ЛП для системного применения:
148. При выраженном зуде назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом:
149. Без седативного эффекта назначается один из следующих антигистаминных ЛП для системного применения:
150. В случае тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
151. Физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 16
154. При остром течении заболевания назначаются антисептические и дезинфицирующие ЛП: калия перманганат, порошок для приготовления раствора наружного применения 5 г растворяется в 5–10 л теплой (40–45 °С) кипяченой питьевой воды, ванночки по 5–10 минут 4 раза в сутки до исчезновения симптомов мокнутия.
155. При лечении инфекционного дерматита назначается один из следующих антибактериальных ЛП для наружного применения:
156. В случае острого (подострого) воспалительного процесса назначаются кортикостероиды для наружного применения в комбинации с антибактериальными ЛП: тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток.
157. В случае подострого и хронического воспалительного процесса и при вегетирующей пиодермии назначается один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
158. Для наружного применения назначается один из следующих антисептических ЛП:
159. В случае неэффективности местного лечения, при тяжелом течении, распространенном процессе назначаются антибактериальные ЛП для системного применения.
160. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
160.1. пенициллины:
160.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
160.3. один из цефалоспоринов 1 поколения:
160.4. один из цефалоспоринов 2 поколения:
160.5. один из цефалоспоринов 3 поколения:
161. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
162. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
163. При выраженном зуде назначается один из антигистаминных ЛП для системного применения с седативным эффектом:
164. Без седативного эффекта назначается один из следующих антигистаминных ЛП для системного применения:
165. В случае тяжелого течения заболевания или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
166. Физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 17
169. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раза в сутки до прекращения мокнутия.
170. Для наружного применения назначается один из следующих антисептических ЛП или их комбинация:
171. В случае бактериальной этиологии назначается один из следующих антибактериальных ЛП для наружного применения:
172. В случае грибковой этиологии назначается один из следующих противогрибковых ЛП для наружного применения:
173. В случае острого воспалительного процесса назначаются кортикостероиды для наружного применения в комбинации с антибактериальными ЛП: тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток.
174. В случае подострого и хронического воспалительного процесса назначается один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
ГЛАВА 18
177. В качестве местного лечения назначаются:
177.1. один из кортикостероидов для наружного применения I–II класса:
177.2. ЛП для лечения заболеваний кожи:
177.3. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения, наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения.
ГЛАВА 4
ЛЕЧЕНИЕ ПАЦИЕНТОВ С СЕБОРЕЙНЫМ ДЕРМАТИТОМ
32. При локализации на волосистой части головы назначается один из следующих противогрибковых, противовоспалительных и кератолитических ЛП для наружного применения:
- кетоконазол (у пациентов с 12 лет), шампунь для волосистой части головы 2 мг/г, наносится на пораженные участки волосистой части головы на 5 минут (затем промывается водой) 2 раза в неделю 4 недели, затем 1 раз в 1–2 недели до 6 месяцев;
- пиритион цинка (у пациентов с 1 года), шампунь для волосистой части головы 1 мг/г, 2 мг/г, наносится на пораженные участки волосистой части головы на 5 минут (затем промывается водой) 2–3 раза в неделю 2 недели, далее – при необходимости;
- сульфид селена (у пациентов с 1 года), шампунь для волосистой части головы 2 мг/г, наносится на пораженные участки волосистой части головы на 5 минут (затем промывается водой) 2–3 раза в неделю 2 недели, далее – при необходимости;
- бетаметазон/сапациентовиловая кислота (у пациентов с 2 лет), крем для наружного применения (0,5 мг + 30 мг)/г, мазь для наружного применения (0,5 мг + 30 мг)/г, раствор для наружного применения (0,5 мг + 20 мг)/г, лосьон для наружного применения (500 мкг + 20 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 10–14 суток.
33. При локализации на коже туловища назначаются:
33.1. один из следующих кортикостероидов для наружного применения II–III класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–3 недели;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2 недели;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4);
33.2. противогрибковые ЛП для наружного применения:
- миконазол (у пациентов с 3 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- изоконазол, крем для наружного применения 10 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- бифоназол, крем для наружного применения 10 мг/г, гель для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 20 суток;
- кетоконазол, крем для наружного применения 2 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- клотримазол, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- клотримазол (дети старше 5 лет), спрей для наружного применения 1 мг/г, распыляется на очаги поражения 2 раза в сутки 2–3 недели;
33.3. ЛП для лечения заболеваний кожи:
- пимекролимус* (у пациентов старше 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель;
33.4. дерматопротекторные средства:
- пиритион цинка (у пациентов с 1 года), крем для наружного применения 2 мг/г, аэрозоль для наружного применения 2 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель.
34. При локализации на коже лица назначается один из следующих кортикостероидов для наружного применения I–II класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
35. В случаях упорного и тяжелого течения, при распространенном процессе и (или) неэффективности местного лечения назначается системная противогрибковая терапия с применением одного из следующих ЛП:
- итраконазол* (у пациентов с 3 лет), капсулы 100 мг, внутрь пациентам в возрасте от 3 до 16 лет по 1 капсуле 1 раз в сутки 7 суток, в возрасте старше 16 лет по 2 капсулы 1 раз в сутки 7 суток, далее по 2 капсулы 1 раз в сутки 1 раз в две недели 18 недель или внутрь по 2 капсулы 1 раз в сутки первую неделю первого месяца, затем по 2 капсулы 1 раз в сутки первые двое суток каждого месяца 2–11 месяцев. Пациентам назначается, если ожидаемая польза превышает потенциальный риск;
- тербинафин (у пациентов с 2 лет), таблетки 250 мг, внутрь при массе тела от 20 до 40 кг: по 125 мг 1 раз в сутки; при массе тела более 40 кг: по 250 мг 1 раз в сутки 2–4 недели;
- флуконазол, капсулы 50 мг, 150 мг, внутрь пациентам в возрасте 12 лет и старше с массой тела более 50 кг: по 1 капсуле 50 мг 1 раз в сутки 2 недели или в суточной дозе 200 мг 1 раз в неделю 4 недели, или в суточной дозе 300 мг 1 раз в неделю 2 недели;
- кетоконазол (у пациентов с 3 лет), таблетки 200 мг, внутрь пациентам в возрасте старше 3 лет с массой тела от 15 до 30 кг: по 1/2 таблетки 1 раз в сутки; с массой тела более 30 кг: по 1 таблетке 1 раз в сутки 4 недели.
ГЛАВА 5
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПЕЛЕНОЧНЫМ ДЕРМАТИТОМ
38. При лечении пеленочного дерматита в качестве местного лечения назначаются:
38.1. один из следующих кортикостероидов для наружного применения I–II класса:
38.1. один из следующих кортикостероидов для наружного применения I–II класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 5–7 суток;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 5–7 суток;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4);
38.2. один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
- тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток;
- бетаметазон/гентамицин/клотримазол (у пациентов старше 2 лет), крем, мазь для наружного применения (500 мкг + 10 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- грамицидин/неомицина сульфат/нистатин/триамцинолона ацетонид (у пациентов старше 3 лет), крем для наружного применения (0,25 мг + 2,5 мг + 100 000 МЕ + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- гидрокортизон/натамицин/неомицин (у пациентов старше 1 года), крем для наружного применения (10 мг + 10 мг + 3500 ЕД)/г; мазь для наружного применения (10 мг + 10 мг + 3500 ЕД)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- флуметазон/клиохинол (у пациентов старше 2 лет), мазь для наружного применения (0,2 мг + 30 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
-
бетаметазон/гентамицин (у пациентов старше 1 года), крем для наружного применения (1 мг + 1 мг)/г; мазь для наружного применения (1 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
38.3. косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения.
ГЛАВА 6
ЛЕЧЕНИЕ ПАЦИЕНТОВ С АЛЛЕРГИЧЕСКИМ КОНТАКТНЫМ ДЕРМАТИТОМ
41. При лечении пациентов с аллергическим контактным дерматитом рекомендовано прекращение воздействия химических веществ, вызвавших развитие аллергического контактного дерматита.
42. В качестве местного лечения назначается один из следующих глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
42. В качестве местного лечения назначается один из следующих глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
- гидрокортизона бутират (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 5–7 дней;
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 5–7 дней;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 5–7 дней;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
43. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раз в сутки.
44. В случае зуда используется каламин, лосьон для наружного применения 15 мг/мл, наносится тонким слоем (на тампоне) на область высыпаний 2 раза в сутки до исчезновения симптомов.
45. При поражении кистей и (или) стоп дополнительно используются:
- антисептические и дезинфицирующие ЛП: калия перманганат, порошок для приготовления раствора наружного применения 5 г растворяется в 5–10 л теплой (40–45 °С) кипяченой питьевой воды, ванночки по 5–10 минут 4 раза в сутки до исчезновения симптомов мокнутия;
ЛП для лечения заболеваний кожи при наличии трещин: метилурацил (у пациентов с 3 лет), мазь для наружного применения 100 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки до исчезновения симптомов.
46. Для лечения заболеваний кожи назначается пимекролимус* (у пациентов старше 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель.
47. Косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно.
48. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
49. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14– 28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
50. При остром течении аллергического контактного дерматита назначаются глюкокортикоиды для системного применения: преднизолон, раствор для инъекций 30 мг/мл, в/венно или в/мышечно у пациентов с 2 до 12 месяцев: в дозе 1–2 мг/кг массы тела, у пациентов с 1 до 14 лет: в дозе 2–3 мг/кг массы тела 5–7 дней.
При тяжелом течении (вовлечение более 20 % поверхности кожи или открытых участков кожи) назначается преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
51. При неэффективности проводимого лечения пациентам с распространенными высыпаниями назначаются иммунодепрессанты:
51. При неэффективности проводимого лечения пациентам с распространенными высыпаниями назначаются иммунодепрессанты:
- циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг – внутрь в начальной дозе 2,5–3 мг/кг массы тела в сутки в 2 приема с 12-часовым интервалом 6 недель. При достижении положительного результата доза снижается на 1 мг/кг каждую неделю или на 0,5–1 мг/кг каждые 2 недели до полной отмены (длительность терапии определяется индивидуально).
Оценка безопасности системной иммуносупрессивной терапии осуществляется в соответствии с приложением 7.
ГЛАВА 7
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПРОСТЫМ РАЗДРАЖИТЕЛЬНЫМ КОНТАКТНЫМ ДЕРМАТИТОМ
54. Пациенту с простым раздражительным контактным дерматитом рекомендовано прекращение контакта с этиологическим фактором, вызвавшим развитие простого раздражительного контактного дерматита.
55. В качестве местного лечения назначается один из следующих глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
- гидрокортизона бутират (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 5–7 дней;
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 5–7 дней;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 5–7 дней;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
56. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раз в сутки до прекращения мокнутия.
57. Для лечения заболеваний кожи назначается пимекролимус* (у пациентов старше 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель.
58. Пациенту с простым раздражительным контактным дерматитом назначаются косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения.
59. Для системного применения с седативным эффектом при выраженном зуде назначается один из следующих антигистаминных ЛП:
59. Для системного применения с седативным эффектом при выраженном зуде назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
60. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
-
эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток. 61. При остром течении простого раздражительного контактного дерматита или неэффективности местного лечения и антигистаминных ЛП назначаются глюкокортикоиды для системного применения: преднизолон, раствор для инъекций 30 мг/мл, в/венно или в/мышечно у пациентов с 2 до 12 месяцев в дозе 1–2 мг/кг массы тела, у пациентов с 1 до 14 лет в дозе 2–3 мг/кг массы тела 5–7 дней.
При неэффективности лечения назначается преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
62. При тяжелом хроническом течении простого раздражительного контактного дерматита назначаются иммунодепрессанты: циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 2,5–3 мг/кг массы тела в сутки в 2 приема с 12-часовым интервалом 6 недель. При достижении положительного результата доза снижается на 1 мг/кг каждую неделю или на 0,5–1 мг/кг каждые 2 недели до полной отмены (длительность терапии определяется индивидуально).
62. При тяжелом хроническом течении простого раздражительного контактного дерматита назначаются иммунодепрессанты: циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 2,5–3 мг/кг массы тела в сутки в 2 приема с 12-часовым интервалом 6 недель. При достижении положительного результата доза снижается на 1 мг/кг каждую неделю или на 0,5–1 мг/кг каждые 2 недели до полной отмены (длительность терапии определяется индивидуально).
Оценка безопасности системной иммуносупрессивной терапии осуществляется в соответствии с приложением 7.
ГЛАВА 8
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ЭКСФОЛИАТИВНЫМ ДЕРМАТИТОМ
65. Лечение пациентов с эксфолиативным дерматитом проводится в стационарных условиях.
Пациентам рекомендовано:
- прекратить прием (введение) всех ЛП, кроме жизненно необходимых;
- диетическое питание (белковая диета).
66. В качестве местного лечения пациентам с эксфолиативным дерматитом назначаются:
66.1. влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 % или с кортикостероидами для наружного применения I класса (бетаметазона дипропионат, лосьон для наружного применения 0,5 мг/мл): смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 2 и более раз в сутки 2–3 недели;
66.2. косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения – наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения;
66.3. один из следующих глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–3 недели;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–4 недели;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–3 недели.
67. Для коррекции электролитных и кислотно-щелочных нарушений назначаются электролиты (натрия ацетат / натрия хлорид / калия хлорид), раствор для инфузий 0,9 %, в/венно капельно по 200–500 мл 1–2 раза в сутки до восполнения дефицита объема циркулирующей крови и нормализации электролитных и кислотно-щелочных нарушений.
68. Коррекция гипергидратации осуществляется с помощью применения одного из следующих диуретиков:
- фуросемид, таблетки 40 мг, внутрь 1–2 мг/кг массы тела в сутки в 1–2 приема;
- фуросемид, раствор для инфузий 20 мг/2 мл, в/венно или в/мышечно 2 мг/кг массы тела в сутки до снятия симптомов.
69. В случае неясной этиологии эксфолиативного дерматита назначаются глюкокортикоиды для системного применения: преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней. При достижении суточной дозы 50 % от исходной снижается доза на 2,5 мг каждые 10–14 дней до поддерживающей 0,5 мг/кг в сутки до полного разрешения высыпаний и прекращения зуда или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
70. При остром, тяжелом течении проводится пульс-терапия: метилпреднизолон, лиофилизат для приготовления раствора для в/венного и в/мышечного введения, 250 мг во флаконе, в/венно капельно по 250–1000 мг разводится в 250 мл раствора натрия хлорида 0,9 % в течение 30–60 минут со скоростью 60 капель в минуту 1 раз в сутки 3 суток.
Назначение глюкокортикоидов для системного применения противопоказано при подозрении на псориаз.
71. При отсутствии ответа на лечение глюкокортикоидами дополнительно к глюкокортикоидам или в виде монотерапии назначаются иммунодепрессанты: циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 5 мг/кг в сутки массы тела в сутки в 2 приема с 12-часовым интервалом.
71. При отсутствии ответа на лечение глюкокортикоидами дополнительно к глюкокортикоидам или в виде монотерапии назначаются иммунодепрессанты: циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 5 мг/кг в сутки массы тела в сутки в 2 приема с 12-часовым интервалом.
При достижении положительного результата доза снижается на 0,5–1,0 мг/кг в сутки каждые 2 недели до 1–3 мг/кг в сутки 3 месяца.
В случае псориатического генеза эксфолиативного дерматита назначается:
- метотрексат (у пациентов с 3 лет), таблетки 2,5 мг; 5 мг, внутрь 0,2–0,7 мг/кг в неделю или 10–15 мг на 1 м2 площади поверхности тела в неделю (при необходимости доза может быть увеличена до 20 мг в неделю);
- метотрексат (у пациентов с 3 лет), раствор для инъекций, 7,5 мг/0,75 мл, 10 мг/1 мл, 15 мг/1,5 мл, 20 мг/2 мл, раствор для подкожного введения 50 мг/мл в преднаполненном шприце 7,5 мг/0,15 мл, 10 мг/0,2 мл, 12,5 мг/0,25 мл, 15 мг/0,3 мл, 17,5 мг/0,35 мл, 20 мг/0,4 мл, 22,5 мг/0,45 мл, 25 мг/0,5 мл, 27,5 мг/0,55 мл, 30 мг/0,6 мл, подкожно 7,5–10–15 мг в неделю (при необходимости доза может быть увеличена до 20 мг в неделю). После достижения терапевтического эффекта рекомендована поддерживающая терапия в минимальной эффективной дозе (не более 20 мг в неделю) 8–12 недель. Для снижения вероятности развития нежелательных реакций назначается фолиевая кислота, таблетки 1 мг, у пациентов от 1 года до 12 лет внутрь 2,5–5 мг в неделю, у пациентов старше 12 лет внутрь 5 мг в неделю через 24 часа после приема метотрексата или 1–5 мг в сутки кроме дня приема метотрексата.
72. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
73. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
74. Системная антибактериальная терапия назначается в случаях осложнений инфекциями кожи в соответствии с результатами чувствительности выделенных микроорганизмов к антибактериальным ЛП.
75. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
75.1. пенициллины:- амоксициллин, таблетки 250 мг, 500 мг, порошок для приготовления суспензии внутрь 125 г/5 мл, порошок для приготовления суспензии внутрь 250 мг/5 мл, внутрь пациентам в возрасте до 3 лет: в дозе 30 мг/кг массы тела в сутки в 2–3 приема, пациентам в возрасте от 3 до 10 лет: в дозе 375 мг 2 раза в сутки, пациентам в возрасте старше 10 лет: в дозе 500–750 мг 2 раза в сутки – 7–10 суток;
- оксациллин, таблетки 250 мг, внутрь пациентам с массой тела до 40 кг: по 12,5–25 мг/кг 4 раза в сутки; пациентам с массой тела более 40 кг: по 2–4 таблетки 250 мг 4–6 раз в сутки 7–10 суток;
- оксациллин, порошок для приготовления раствора для в/венного и в/мышечного введения 1000 мг, в/мышечно или в/венно пациентам в возрасте от 0 до 1 месяцев: в дозе 20–40 мг/кг массы тела в сутки; пациентам в возрасте от 1 до 3 месяцев: в дозе 60–80 мг/кг массы тела в сутки; пациентам в возрасте от 3 месяцев до 2 лет: в дозе 1000 мг в сутки; пациентам в возрасте от 2 до 6 лет: в дозе 2000 мг в сутки, разделенной на 4 введения 7– 10 суток;
75.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (125 мг + 31,25 мг)/5 мл, (250 мг + 31,25 мг)/5 мл, внутрь пациентам в возрасте от 2 месяцев до 2 лет: в дозе от 20 мг/5 мг/кг массы тела в сутки до 40 мг/10 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 20 мг/5 мг/кг массы тела в сутки до 60 мг/15 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам весом более 40 кг: по 500 мг/125 мг 3 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (200 мг + 25,5 мг)/5 мл, (400 мг + 57 мг)/5 мл, внутрь пациентам в возрасте старше 2 месяцев и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема – 7–14 суток;
- амоксициллин/клавулановая кислота, таблетки 500 мг/125 мг или 875 мг/125 мг, внутрь пациентам весом более 40 кг: в дозе 500/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, диспергируемые таблетки 500 мг/125 мг, 875 мг/125 мг, внутрь пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема; пациентам весом более 40 кг: в дозе 500 мг/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
75.3. один из цефалоспоринов 1 поколения:
- цефалексин, капсулы 250 мг, 500 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 25–50 мг/кг массы тела в сутки, пациентам с массой тела более 40 кг: по 1 капсуле 250–500 мг 4 раза в сутки – 7–14 суток;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, в/мышечно или в/венно пациентам в возрасте 1 месяца и старше: в дозе 25–50 мг/кг массы тела в сутки, разделенной на 2–4 введения – 7–10 суток;
75.4. один из цефалоспоринов 2 поколения:
- цефуроксим, таблетки 125 мг, 250 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: по 1 таблетке 250 мг 2 раза в сутки – 7–10 суток;
- цефуроксим, порошок для приготовления раствора для инъекций 750 мг, в/венно новорожденным до 3 недель в дозе 30–100 мг/кг массы тела в сутки, разделенной на 2–3 введения; в/венно пациентам в возрасте старше 3 недель и массой тела менее 40 кг: в дозе 30–100 мг/кг массы тела в сутки, разделенной на 3–4 введения; в/мышечно или в/венно пациентам с массой тела более 40 кг: по 750 мг 3 раза в сутки – 7–10 суток;
- цефуроксим, гранулы для приготовления суспензии внутрь 125 мг/5 мл, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: 250 мг (10 мл) 2 раза в сутки – 7–10 суток;
- цефпрозил (у пациентов старше 14 лет), таблетки 500 мг, внутрь по 1 таблетке 500 мг 1 раз в сутки – 7–10 суток;
75.5. один из цефалоспоринов 3 поколения:
- цефподоксим (у пациентов старше 12 лет), таблетки 200 мг, внутрь по 400 мг 2 раза в сутки – 7–14 суток;
- цефтазидим, порошок для приготовления раствора для инъекций 1,0 г, в/венно пациентам в возрасте менее 2 месяцев в дозе 25–60 мг/кг массы тела в сутки, разделенной на 2 введения; в/венно пациентам в возрасте старше 2 месяцев и массой тела менее 40 кг: в дозе 100–150 мг/кг массы тела в сутки, разделенной на 3 введения; в/мышечно или в/венно пациентам массой тела более 40 кг: по 1000–2000 мг 3 раза в сутки – 7–10 суток;
- цефтриаксон, порошок для приготовления раствора для инъекций 500 мг, 1,0 г, в/мышечно пациентам в возрасте 0–14 дней в дозе 25–50 мг/кг массы тела в сутки 1 раз в сутки; в/венно пациентам от 15 дней до 12 лет и массой тела менее 50 кг: в дозе 50–100 мг/кг массы тела в сутки 1 раз в сутки; в/мышечно пациентам старше 12 лет и массой тела более 40 кг: по 1000–2000 мг 1 раз в сутки – 7–10 суток.
76. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
- эритромицин, таблетки 200 мг, 500 мг, внутрь пациентам в возрасте от 3 месяцев: в дозе 30–50 мг/кг массы тела в сутки – 7–14 суток;
- кларитромицин, таблетки, покрытые оболочкой 250 мг, внутрь пациентам старше 12 лет по 1 таблетке 250 мг 2 раза в сутки – 7–14 суток;
- азитромицин, таблетки, капсулы 250 мг, 500 мг, внутрь пациентам старше 12 лет и массой тела более 45 кг по 1 таблетке (капсуле) 500 мг в первый день однократно, затем по 1 таблетке 250 мг 1 раз в сутки 4 суток;
- азитромицин, порошок для приготовления суспензии внутрь, 200 мг/5 мл, внутрь в дозе 10 мг/кг массы тела в сутки в один прием – 3 суток.
77. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
- меропенем, порошок для приготовления раствора для инъекций 500 мг, 1 г, в/венно пациентам в возрасте менее 3 месяцев: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам в возрасте старше 3 месяцев до 11 лет и массой тела менее 50 кг: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам с массой тела более 50 кг: по 500 мг в разведении до 50–200 мл совместимой инфузионной жидкостью 3 раза в сутки (продолжительность инфузии составляет 15–30 минут) 5–10 суток;
- имипенем/циластатина натриевая соль, порошок 500 мг/500 мг, в/венно пациентам в возрасте старше 1 года разовая доза 15/15 или 25/25 мг/кг каждые 6 часов – 5–10 суток.
78. В случае инфекции, вызванной метициллин-устойчивым золотистым стафилококком, пациентам назначаются:
78.1. линкозамиды:
- клиндамицин, капсулы 150 мг, 300 мг, внутрь пациентам в возрасте старше 6 лет: в дозе 8–25 мг/кг массы тела в сутки, предварительно разделив на равные дозы в 3–4 приема – 7–10 суток;
78.2. сульфаниламиды:
- сульфаметоксазол/триметоприм, таблетки 400 мг/80 мг, внутрь пациентам в возрасте 6–12 лет: по 1 таблетке 400 мг/80 мг 2 раза в сутки; пациентам в возрасте старше 12 лет: по 2 таблетки 400 мг/80 мг 2 раза в сутки – 7–10 суток;
78.3. оксазолидиноны:
- линезолид, таблетки 300 мг, 600 мг, внутрь пациентам 12 лет и старше по 1 таблетке 600 мг 2 раза в сутки 10–14 суток;
- линезолид, раствор для инфузий 2 мг/мл, в/венно (только в стационарных условиях, продолжительность инфузии составляет 30–120 минут), пациентам в возрасте до 12 лет: в разовой дозе 10 мг/кг массы тела в сутки каждые 8 часов; пациентам 12 лет и старше: в разовой дозе 600 мг 2 раза в сутки 10–14 суток;
78.4. гликопептиды:
- ванкомицин, порошок для приготовления раствора для инъекций 500 мг, 1000 мг, в/венно капельно (продолжительность инфузии составляет не менее 60 минут) пациентам в возрасте от 1 месяца до 12 лет: в разовой дозе 10 мг/кг массы тела в сутки каждые 6 часов; пациентам 12 лет и старше: в разовой дозе 15–20 мг/кг каждые 8–12 часов – 7–14 суток;
- даптомицин, порошок для приготовления раствора для инфузий 500 мг, в/венно капельно (продолжительность инфузии составляет не менее 30 минут) пациентам в возрасте 1–2 лет: в дозе 10 мг/кг 1 раз в сутки; пациентам в возрасте 2–6 лет: в дозе 9 мг/кг 1 раз в сутки; пациентам в возрасте 7–11 лет: в дозе 7 мг/кг 1 раз в сутки; пациентам в возрасте 12–17 лет: в дозе 5 мг/кг 1 раз в сутки – 7–14 суток;
78.5. тетрациклины:
- доксициклин, капсулы 100 мг, таблетки растворимые 100 мг, внутрь пациентам 12 лет и старше с массой тела не менее 45 кг: по 2 капсулы 100 мг однократно в первые сутки, затем по 1 капсуле или таблетке растворимой 100 мг 2 раза в сутки 7–10 суток.
79. В случае инфекции, вызванной b-гемолитическим стрептококком, назначаются:
79.1. пенициллины:
- амоксициллин, таблетки 250 мг, 500 мг, порошок для приготовления суспензии внутрь 125 мг/5 мл, порошок для приготовления суспензии внутрь 250 мг/5 мл, внутрь пациентам в возрасте до 3 лет: в дозе 30 мг/кг массы тела в сутки, разделенной на 2–3 приема; пациентам в возрасте от 3 до 10 лет: 375 мг 2 раза в сутки; пациентам в возрасте старше 10 лет: по 500–750 мг 2 раза в сутки – 7–10 суток;
79.2. один из следующих цефалоспоринов 1 поколения:
- цефалексин, капсулы 250 мг, 500 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 25–50 мг/кг массы тела в сутки, пациентам с массой тела более 40 кг: по 1 капсуле 250–500 мг 4 раза в сутки – 7–14 суток;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, в/мышечно или в/венно: пациентам в возрасте 1 месяца и старше: в дозе 25–50 мг/кг массы тела в сутки 2–4 раза в сутки – 7–10 суток;
79.3. линкозамиды:
- клиндамицин, капсулы 150 мг, 300 мг, внутрь пациентам в возрасте старше 6 лет: в дозе 8–25 мг/кг массы тела в сутки, предварительно разделив на равные дозы в 3–4 приема – 7–10 суток.
ГЛАВА 9
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ДЕРМАТИТОМ, ВЫЗВАННЫМ ВЕЩЕСТВАМИ, ПРИНЯТЫМИ ВНУТРЬ
83. При лечении пациентов с дерматитом, вызванным веществами, принятыми внутрь, рекомендовано:
- прекратить прием (введение) всех ЛП, кроме жизненно необходимых;
- диетическое питание (гипоаллергенная диета).
84. В качестве местного лечения назначаются:
84.1. косметические средства, содержащие мягкий парафин, жиры, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно;
84.2. один из глюкокортикоидов для наружного применения I–III класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–3 недели;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–4 недели;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1 раз в сутки 2–3 недели.
85. При лечении пациентов с дерматитом, вызванным веществами, принятыми внутрь, назначаются следующие энтеросорбенты:
- лигнин гидролизный, порошок 10 г, таблетки 400 мг, внутрь у пациентов в возрасте до 1 года – по 1/2 таблетке 3–4 раза в сутки; 1–3 года – по 1/2–1 таблетке 3–4 раза в сутки; 4–7 лет – по 1 таблетке 3–4 раза в сутки; 7–12 лет – по 1–2 таблетки 3–4 раза в сутки (за 1–2 часа до или после еды и приема других ЛП) 3–10 суток;
- полиметилсилоксана полигидрат, паста для приема внутрь 225 г, внутрь у пациентов в возрасте до 1 года – по 2,5 г (0,5 чайной ложки) ЛП разводится в тройном объеме грудного молока или воды и применяется перед каждым кормлением 6 раз в сутки; у пациентов в возрасте от 1 года до 5 лет – по 7,5 г (0,5 столовой ложки) 3 раза в сутки, у пациентов в возрасте от 5 до 14 лет – по 15 г (1 столовой ложке) 3 раза в сутки, у пациентов старше 14 лет – по 22,5 г (1,5 столовой ложки) 3 раза в сутки 3–10 суток;
- уголь активированный, таблетки 250 мг, внутрь в дозе 0,5–1 г/кг в сутки в 3–4 приема (за 1–2 часа до или после еды и приема других ЛП) 3–10 суток.
86. При легкой степени тяжести дерматита, вызванного веществами, принятыми внутрь, назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом (при выраженном зуде):
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
87. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг – внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
88. При среднетяжелой, тяжелой степени дерматита, вызванного веществами, принятыми внутрь, и (или) в случае неэффективности лечения назначается один из следующих глюкокортикоидов для системного применения:
- преднизолон, раствор для инъекций 30 мг/мл, в/венно или в/мышечно у пациентов с 2 до 12 месяцев: в дозе 1–2 мг/кг массы тела, у пациентов с 1 до 14 лет: в дозе 2–3 мг/кг массы тела 5–7 дней;
- преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой в течение 1–2 месяцев;
- эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
89. При среднетяжелой и тяжелой степени тяжести дерматита, вызванного веществами, принятыми внутрь, при нормальных показателях АД назначается один из следующих диуретиков (в случае, если они не были причиной аллергической реакции):
- фуросемид, таблетки 40 мг, внутрь 1–2 мг/кг массы тела в сутки в 1–2 приема;
- фуросемид, раствор для инфузий 20 мг/2 мл, в/венно или в/мышечно 2 мг/кг массы тела в сутки 3–5 суток.
ГЛАВА 10
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПРОСТЫМ ХРОНИЧЕСКИМ ЛИШАЕМ И ПОЧЕСУХОЙ
92. В качестве местного лечения назначаются:
92.1. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения;
92.2. один из кортикостероидов для наружного применения III–IV класса (в случае тяжелого течения) (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- клобетазол (у пациентов с 1 года), мазь для наружного применения 0,5 мг/г, крем для наружного применения 0,5 мг/г, раствор для наружного применения 0,5 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
92.3. кортикостероиды для наружного применения II класса (в случае среднетяжелого течения):
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
92.4. в случае выраженного зуда капсаицин и ЛП на его основе (по решению врачебного консилиума):
- капсаицин (у пациентов с 12 лет), крем для наружного применения 0,5 мг/г, наносится тонким слоем на область зудящих высыпаний до исчезновения симптомов зуда 2–8 недель.
93. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток; диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
94. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
95. В случае неэффективности лечения антигистаминными ЛП для системного применения назначаются глюкокортикоиды для системного применения: преднизолон, таблетки 5 мг, внутрь 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
96. В случае тяжелого течения заболевания или в случае неэффективности лечения назначаются иммунодепрессанты: циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 3–5 мг/кг в сутки массы тела в сутки в 2 приема с 12-часовым интервалом. При достижении положительного результата доза снижается на 0,5–1,0 мг/кг в сутки каждые 2–8 недель до полной отмены. Противопоказано сочетание приема циклоспорина с фототерапией кожи.
97. Фототерапия кожи (локальная узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм) назначается у пациентов с 14 лет при торпидном течении простого хронического лишая и почесухи (в соответствии с режимом назначения узкополосной средневолновой ультрафиолетовой терапии с длиной волны 311 нм согласно приложению 6). Перед назначением фототерапии пациентам для выявления медицинских противопоказаний рекомендуется консультация врача-педиатра, врача-педиатра участкового, врача – детского эндокринолога, врача-акушера-гинеколога (для пациентов женского пола). По медицинским показаниям рекомендуется обследование у других врачей-специалистов.
Фототерапия кожи, физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 11
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПОЧЕСУХОЙ УЗЛОВАТОЙ
100. В качестве местного лечения назначаются:
100.1. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно;
100.2. один из кортикостероидов для наружного применения III–IV класса (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4):
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- клобетазол (у пациентов с 1 года), мазь для наружного применения 0,5 мг/г, крем для наружного применения 0,5 мг/г, раствор для наружного применения 0,5 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
100.3. в случае выраженного зуда капсаицин и ЛП на его основе (по решению врачебного консилиума):
- капсаицин* (у пациентов с 12 лет), крем для наружного применения 0,5 мг/г, наносится тонким слоем на область зудящих высыпаний до исчезновения симптомов зуда 2–8 недель.
101. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
102. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
103. В случае неэффективности лечения антигистаминными ЛП для системного применения назначаются глюкокортикоиды для системного применения:
- преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь или в/мышечно, начиная с 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой в течение 1–2 месяцев или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
104. В случае тяжелого течения заболевания или в случае неэффективности лечения назначаются иммунодепрессанты:
- циклоспорин* (у пациентов с 6 месяцев), капсулы 25 мг, 50 мг, 100 мг, внутрь в начальной дозе 3–5 мг/кг в сутки массы тела в сутки в 2 приема с 12-часовым интервалом. При достижении положительного результата доза снижается на 0,5–1,0 мг/кг в сутки каждые 2–8 недель до полной отмены. Противопоказано сочетание приема циклоспорина с фототерапией кожи.
105. Фототерапия кожи (локальная узкополосная средневолновая ультрафиолетовая терапия с длиной волны 311 нм) назначается у пациентов с 14 лет при торпидном течении почесухи узловатой (в соответствии с режимом назначения узкополосной средневолновой ультрафиолетовой терапии с длиной волны 311 нм согласно приложению 6). Перед назначением фототерапии пациентам для выявления медицинских противопоказаний рекомендуется консультация врача-педиатра, врача-педиатра участкового, врача – детского эндокринолога, врача-акушера-гинеколога (для пациентов женского пола). По медицинским показаниям рекомендуется обследование у других врачей-специалистов.
Фототерапия кожи, физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 12
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ЗУДОМ
108. При лечении зуда пациентам рекомендуется исключить использование щелочного мыла, а также назначаются косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты) крем, мазь для наружного применения – наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно.
109. Для лечения зуда назначаются:
109.1. бензокаин (у пациентов с 12 лет), мазь для наружного применения 200 мг/1 г, наносится тонким слоем на пораженные участки 1–4 раза в сутки до исчезновения симптомов зуда;
109.2. ментол/прокаин/бензокаин (у пациентов с 12 лет), раствор спиртовой для наружного применения 2,5 г + 1 г + 1 г/100 мл, наносится на пораженные участки растирая 2–3 раза в сутки до исчезновения симптомов зуда, но не более 3–4 недель;
109.3. один из кортикостероидов для наружного применения I–II класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–4 недели;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4);
109.4. капсаицин и ЛП на его основе в случае выраженного зуда:
- капсаицин* (у пациентов с 12 лет), крем для наружного применения 0,5 мг/г, наносится тонким слоем на область зудящих высыпаний до исчезновения симптомов зуда 2–8 недель.
110. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
111. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
112. В случае тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
- преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь или в/мышечно, начиная с 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой в течение 1–2 месяцев, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения, установленные согласно приложению 5.
ГЛАВА 13
ЛЕЧЕНИЕ ПАЦИЕНТОВ С МОНЕТОВИДНОЙ ЭКЗЕМОЙ
115. В качестве местного лечения назначаются:
115.1. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты) с рождения, крем, мазь для наружного применения, наносятся тонким слоем на пораженные участки 2–4 раза в сутки длительно;
115.2. один из следующих кортикостероидов для наружного применения II–III класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
116. В случае острого (подострого) воспалительного процесса используется один из кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
- тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток;
- бетаметазон/гентамицин/клотримазол (у пациентов старше 2 лет), крем, мазь для наружного применения (500 мкг + 10 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- грамицидин/неомицина сульфат/нистатин/триамцинолона ацетонид (у пациентов старше 3 лет), крем для наружного применения (0,25 мг + 2,5 мг + 100 000 МЕ + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- гидрокортизон/натамицин/неомицин (у пациентов старше 1 года), крем для наружного применения (10 мг + 10 мг + 3500 ЕД)/г; мазь для наружного применения (10 мг + 10 мг + 3500 ЕД)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- флуметазон/клиохинол (у пациентов старше 2 лет), мазь для наружного применения (0,2 мг + 30 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- бетаметазон/гентамицин (у пациентов старше 1 года), крем для наружного применения (1 мг + 1 мг)/г; мазь для наружного применения (1 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток.
117. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раз в сутки до прекращения мокнутия.
118. При отсутствии вторичного инфицирования назначается пимекролимус* (у пациентов с 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 8–12 недель или до исчезновения симптомов.
119. Системная антибактериальная терапия назначается в случаях неэффективности местного лечения, при распространенных, хронических, рецидивирующих очагах поражения.
120. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
120.1. пенициллины:
- амоксициллин, таблетки 250 мг, 500 мг, порошок для приготовления суспензии внутрь 125 г/5 мл, порошок для приготовления суспензии внутрь 250 мг/5 мл, внутрь пациентам в возрасте до 3 лет: в дозе 30 мг/кг массы тела в сутки в 2–3 приема, пациентам в возрасте от 3 до 10 лет: в дозе 375 мг 2 раза в сутки, пациентам в возрасте старше 10 лет: в дозе 500–750 мг 2 раза в сутки – 7–10 суток;
- оксациллин, таблетки 250 мг, внутрь пациентам с массой тела до 40 кг: по 12,5–25 мг/кг 4 раза в сутки; пациентам с массой тела более 40 кг: по 2–4 таблетки 250 мг 4–6 раз в сутки 7–10 суток;
- оксациллин, порошок для приготовления раствора для в/венного и в/мышечного введения 1000 мг, в/мышечно или в/венно пациентам в возрасте от 0 до 1 месяцев: в дозе 20–40 мг/кг массы тела в сутки; пациентам в возрасте от 1 до 3 месяцев: в дозе 60–80 мг/кг массы тела в сутки; пациентам в возрасте от 3 месяцев до 2 лет: в дозе 1000 мг в сутки; пациентам в возрасте от 2 до 6 лет: в дозе 2000 мг в сутки, разделенной на 4 введения 7–10 суток;
120.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (125 мг + 31,25 мг)/5 мл, (250 мг + 31,25 мг)/5 мл, внутрь пациентам в возрасте от 2 месяцев до 2 лет: в дозе от 20 мг/5 мг/кг массы тела в сутки до 40 мг/10 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 20 мг/5 мг/кг массы тела в сутки до 60 мг/15 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам весом более 40 кг: по 500 мг/125 мг 3 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (200 мг + 25,5 мг)/5 мл, (400 мг + 57 мг)/5 мл, внутрь пациентам в возрасте старше 2 месяцев и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема – 7–14 суток;
- амоксициллин/клавулановая кислота, таблетки 500 мг/125 мг или 875 мг/125 мг, внутрь пациентам весом более 40 кг: в дозе 500/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, диспергируемые таблетки 500 мг/125 мг, 875 мг/125 мг, внутрь пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема; пациентам весом более 40 кг: в дозе 500 мг/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
120.3. один из цефалоспоринов 1 поколения:
- цефалексин, капсулы 250 мг, 500 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 25–50 мг/кг массы тела в сутки, пациентам с массой тела более 40 кг: по 1 капсуле 250–500 мг 4 раза в сутки – 7–14 суток;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, в/мышечно или в/венно пациентам в возрасте 1 месяца и старше: в дозе 25–50 мг/кг массы тела в сутки, разделенной на 2–4 введения – 7–10 суток;
120.4. один из цефалоспоринов 2 поколения:
- цефуроксим, таблетки 125 мг, 250 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: по 1 таблетке 250 мг 2 раза в сутки – 7–10 суток;
- цефуроксим, порошок для приготовления раствора для инъекций 750 мг, в/венно новорожденным до 3 недель в дозе 30–100 мг/кг массы тела в сутки, разделенной на 2–3 введения; в/венно пациентам в возрасте старше 3 недель и массой тела менее 40 кг: в дозе 30–100 мг/кг массы тела в сутки, разделенной на 3–4 введения; в/мышечно или в/венно пациентам с массой тела более 40 кг: по 750 мг 3 раза в сутки – 7–10 суток;
- цефуроксим, гранулы для приготовления суспензии внутрь 125 мг/5 мл, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: 250 мг (10 мл) 2 раза в сутки – 7–10 суток;
- цефпрозил (у пациентов старше 14 лет), таблетки 500 мг, внутрь по 1 таблетке 500 мг 1 раз в сутки – 7–10 суток;
120.5. один из цефалоспоринов 3 поколения:
- цефподоксим (у пациентов старше 12 лет), таблетки 200 мг, внутрь по 400 мг 2 раза в сутки – 7–14 суток;
- цефтазидим, порошок для приготовления раствора для инъекций 1,0 г, в/венно пациентам в возрасте менее 2 месяцев в дозе 25–60 мг/кг массы тела в сутки, разделенной на 2 введения; в/венно пациентам в возрасте старше 2 месяцев и массой тела менее 40 кг: в дозе 100–150 мг/кг массы тела в сутки, разделенной на 3 введения; в/мышечно или в/венно пациентам массой тела более 40 кг: по 1000–2000 мг 3 раза в сутки – 7–10 суток;
- цефтриаксон, порошок для приготовления раствора для инъекций 500 мг, 1,0 г, в/мышечно пациентам в возрасте 0–14 дней в дозе 25–50 мг/кг массы тела в сутки 1 раз в сутки; в/венно пациентам от 15 дней до 12 лет и массой тела менее 50 кг: в дозе 50–100 мг/кг массы тела в сутки 1 раз в сутки; в/мышечно пациентам старше 12 лет и массой тела более 40 кг: по 1000–2000 мг 1 раз в сутки – 7–10 суток.
121. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
- эритромицин, таблетки 200 мг, 500 мг, внутрь пациентам в возрасте от 3 месяцев: в дозе 30–50 мг/кг массы тела в сутки – 7–14 суток;
- кларитромицин, таблетки, покрытые оболочкой 250 мг, внутрь пациентам старше 12 лет по 1 таблетке 250 мг 2 раза в сутки – 7–14 суток;
- азитромицин, таблетки, капсулы 250 мг, 500 мг, внутрь пациентам старше 12 лет и массой тела более 45 кг по 1 таблетке (капсуле) 500 мг в первый день однократно, затем по 1 таблетке 250 мг 1 раз в сутки 4 суток;
- азитромицин, порошок для приготовления суспензии внутрь, 200 мг/5 мл, внутрь в дозе 10 мг/кг массы тела в сутки в один прием – 3 суток.
122. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
- меропенем, порошок для приготовления раствора для инъекций 500 мг, 1 г, в/венно пациентам в возрасте менее 3 месяцев: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам в возрасте старше 3 месяцев до 11 лет и массой тела менее 50 кг: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам с массой тела более 50 кг: по 500 мг в разведении до 50–200 мл совместимой инфузионной жидкостью 3 раза в сутки (продолжительность инфузии составляет 15–30 минут) 5–10 суток;
- имипенем/циластатина натриевая соль, порошок 500 мг/500 мг, в/венно пациентам в возрасте старше 1 года разовая доза 15/15 или 25/25 мг/кг каждые 6 часов – 5–10 суток.
123. В случае инфекции, вызванной метициллин-устойчивым золотистым стафилококком, назначаются:
123.1. линкозамиды:
- клиндамицин, капсулы 150 мг, 300 мг, внутрь пациентам в возрасте старше 6 лет: в дозе 8–25 мг/кг массы тела в сутки, предварительно разделив на равные дозы в 3–4 приема – 7–10 суток;
123.2. сульфаниламиды:
- сульфаметоксазол/триметоприм, таблетки 400 мг/80 мг, внутрь пациентам в возрасте 6–12 лет: по 1 таблетке 400 мг/80 мг 2 раза в сутки; пациентам в возрасте старше 12 лет: по 2 таблетки 400 мг/80 мг 2 раза в сутки – 7–10 суток;
123.3. оксазолидиноны:
- линезолид, таблетки 300 мг, 600 мг, внутрь пациентам 12 лет и старше по 1 таблетке 600 мг 2 раза в сутки 10–14 суток;
- линезолид, раствор для инфузий 2 мг/мл, в/венно (только в стационарных условиях, продолжительность инфузии составляет 30–120 минут) пациентам в возрасте до 12 лет: в разовой дозе 10 мг/кг массы тела в сутки каждые 8 часов; пациентам 12 лет и старше: в разовой дозе 600 мг 2 раза в сутки 10–14 суток;
123.4. гликопептиды:
- ванкомицин, порошок для приготовления раствора для инъекций 500 мг, 1000 мг, в/венно капельно (продолжительность инфузии составляет не менее 60 минут) пациентам в возрасте от 1 месяца до 12 лет: в разовой дозе 10 мг/кг массы тела в сутки каждые 6 часов: пациентам 12 лет и старше: в разовой дозе 15–20 мг/кг каждые 8–12 часов – 7–14 суток;
- даптомицин, порошок для приготовления раствора для инфузий 500 мг, в/венно капельно (продолжительность инфузии составляет не менее 30 минут) пациентам в возрасте 1–2 лет: в дозе 10 мг/кг 1 раз в сутки; пациентам в возрасте 2–6 лет: в дозе 9 мг/кг 1 раз в сутки, пациентам в возрасте 7–11 лет: в дозе 7 мг/кг 1 раз в сутки, пациентам в возрасте 12–17 лет: в дозе 5 мг/кг 1 раз в сутки – 7–14 суток;
123.5. тетрациклины:
- доксициклин, капсулы 100 мг, таблетки растворимые 100 мг, внутрь пациентам 12 лет и старше с массой тела не менее 45 кг: по 2 капсулы 100 мг однократно в первые сутки, затем по 1 капсуле или таблетке растворимой 100 мг 2 раза в сутки 7–10 суток.
124. В случае инфекции, вызванной b-гемолитическим стрептококком, назначаются:
124.1. пенициллины:
- амоксициллин, таблетки 250 мг, 500 мг, порошок для приготовления суспензии внутрь 125 мг/5 мл, порошок для приготовления суспензии внутрь 250 мг/5 мл, внутрь пациентам в возрасте до 3 лет: в дозе 30 мг/кг массы тела в сутки, разделенной на 2–3 приема; пациентам в возрасте от 3 до 10 лет: 375 мг 2 раза в сутки; пациентам в возрасте старше 10 лет: по 500–750 мг 2 раза в сутки – 7–10 суток;
124.2. один из следующих цефалоспоринов 1 поколения:
- цефалексин, капсулы 250 мг, 500 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 25–50 мг/кг массы тела в сутки, пациентам с массой тела более 40 кг: по 1 капсуле 250–500 мг 4 раза в сутки – 7–14 суток;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, в/мышечно или в/венно: пациентам в возрасте 1 месяца и старше: в дозе 25–50 мг/кг массы тела в сутки 2–4 раза в сутки – 7–10 суток;
124.3. линкозамиды:
- клиндамицин, капсулы 150 мг, 300 мг, внутрь пациентам в возрасте старше 6 лет: в дозе 8–25 мг/кг массы тела в сутки, предварительно разделив на равные дозы в 3–4 приема – 7–10 суток.
125. Для системного применения с седативным эффектом (при выраженном зуде) назначается один из следующих антигистаминных ЛП:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
126. Для системного применения без седативного эффекта назначается один из следующих антигистаминных ЛП:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
127. В случае среднетяжелого, тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
- преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь, в/венно или в/мышечно, начиная с 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
128. Физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 14
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ДИСГИДРОЗОМ
131. При остром течении заболевания назначается антисептический и дезинфицирующий ЛП: калия перманганат, порошок для приготовления раствора наружного применения 5 г, растворяется в 5–10 л теплой (40–45 °С) кипяченой питьевой воды, ванночки по 5–10 минут 4 раза в сутки до исчезновения симптомов мокнутия.
При наличии пузырей осуществляется аспирация пузырных элементов стерильным шприцем.
После купирования острых явлений назначаются косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения – наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно до достижения клинического эффекта.
132. В случае тяжелого течения назначается один из кортикостероидов для наружного применения III–IV класса:
132. В случае тяжелого течения назначается один из кортикостероидов для наружного применения III–IV класса:
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- клобетазол (у пациентов с 1 года), мазь для наружного применения 0,5 мг/г, крем для наружного применения 0,5 мг/г, раствор для наружного применения 0,5 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
133. При осложнении вторичной инфекцией кожи назначается один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
- тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2 раза в сутки 5–10 суток;
- бетаметазон/гентамицин/клотримазол (у пациентов старше 2 лет), крем, мазь для наружного применения (500 мкг + 10 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- грамицидин/неомицина сульфат/нистатин/триамцинолона ацетонид (у пациентов старше 3 лет), крем для наружного применения (0,25 мг + 2,5 мг + 100 000 МЕ + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- гидрокортизон/натамицин/неомицин (у пациентов старше 1 года), крем для наружного применения (10 мг + 10 мг + 3500 ЕД)/г; мазь для наружного применения (10 мг + 10 мг + 3500 ЕД)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- флуметазон/клиохинол (у пациентов старше 2 лет), мазь для наружного применения (0,2 мг + 30 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- бетаметазон/гентамицин (у пациентов старше 1 года), крем для наружного применения (1 мг + 1 мг)/г; мазь для наружного применения (1 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток.
134. Для лечения заболеваний кожи назначается:
- пимекролимус* (у пациентов с 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 8–12 недель или до исчезновения симптомов.
135. При лечении дисгидроза пациентам также назначаются ЛП, содержащие деготь: кремы, содержащие 2–5 % неочищенного каменноугольного дегтя, наносятся тонким слоем на пораженные участки 1–2 раза в сутки до исчезновения симптомов.
136. При выраженном зуде назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
137. Без седативного эффекта назначается один из антигистаминных ЛП для системного применения:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
138. Системная антибактериальная терапия назначается в случаях осложнения вторичной инфекцией кожи при неэффективности местного лечения.
139. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
139.1. пенициллины:
- амоксициллин, таблетки 250 мг, 500 мг, порошок для приготовления суспензии внутрь 125 г/5 мл, порошок для приготовления суспензии внутрь 250 мг/5 мл, внутрь пациентам в возрасте до 3 лет: в дозе 30 мг/кг массы тела в сутки в 2–3 приема, пациентам в возрасте от 3 до 10 лет: в дозе 375 мг 2 раза в сутки, пациентам в возрасте старше 10 лет: в дозе 500–750 мг 2 раза в сутки – 7–10 суток;
- оксациллин, таблетки 250 мг, внутрь пациентам с массой тела до 40 кг: по 12,5–25 мг/кг 4 раза в сутки; пациентам с массой тела более 40 кг: по 2–4 таблетки 250 мг 4–6 раз в сутки 7–10 суток;
- оксациллин, порошок для приготовления раствора для в/венного и в/мышечного введения 1000 мг, в/мышечно или в/венно пациентам в возрасте от 0 до 1 месяцев: в дозе 20–40 мг/кг массы тела в сутки; пациентам в возрасте от 1 до 3 месяцев: в дозе 60–80 мг/кг массы тела в сутки; пациентам в возрасте от 3 месяцев до 2 лет: в дозе 1000 мг в сутки; пациентам в возрасте от 2 до 6 лет: в дозе 2000 мг в сутки, разделенной на 4 введения 7–10 суток;
139.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (125 мг + 31,25 мг)/5 мл, (250 мг + 31,25 мг)/5 мл, внутрь пациентам в возрасте от 2 месяцев до 2 лет: в дозе от 20 мг/5 мг/кг массы тела в сутки до 40 мг/10 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 20 мг/5 мг/кг массы тела в сутки до 60 мг/15 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам весом более 40 кг: по 500 мг/125 мг 3 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (200 мг + 25,5 мг)/5 мл, (400 мг + 57 мг)/5 мл, внутрь пациентам в возрасте старше 2 месяцев и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема – 7–14 суток;
- амоксициллин/клавулановая кислота, таблетки 500 мг/125 мг или 875 мг/125 мг, внутрь пациентам весом более 40 кг: в дозе 500/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, диспергируемые таблетки 500 мг/125 мг, 875 мг/125 мг, внутрь пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема; пациентам весом более 40 кг: в дозе 500 мг/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
139.3. один из цефалоспоринов 1 поколения:
- цефалексин, капсулы 250 мг, 500 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 25–50 мг/кг массы тела в сутки, пациентам с массой тела более 40 кг: по 1 капсуле 250–500 мг 4 раза в сутки – 7–14 суток;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, в/мышечно или в/венно пациентам в возрасте 1 месяца и старше: в дозе 25–50 мг/кг массы тела в сутки, разделенной на 2–4 введения – 7–10 суток;
139.4. один из цефалоспоринов 2 поколения:
- цефуроксим, таблетки 125 мг, 250 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: по 1 таблетке 250 мг 2 раза в сутки – 7–10 суток;
- цефуроксим, порошок для приготовления раствора для инъекций 750 мг, в/венно новорожденным до 3 недель в дозе 30–100 мг/кг массы тела в сутки, разделенной на 2–3 введения; в/венно пациентам в возрасте старше 3 недель и массой тела менее 40 кг: в дозе 30–100 мг/кг массы тела в сутки, разделенной на 3–4 введения; в/мышечно или в/венно пациентам с массой тела более 40 кг: по 750 мг 3 раза в сутки – 7–10 суток;
- цефуроксим, гранулы для приготовления суспензии внутрь 125 мг/5 мл, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: 250 мг (10 мл) 2 раза в сутки – 7–10 суток;
- цефпрозил (у пациентов старше 14 лет), таблетки 500 мг, внутрь по 1 таблетке 500 мг 1 раз в сутки – 7–10 суток;
139.5. один из цефалоспоринов 3 поколения:
- цефподоксим (у пациентов старше 12 лет), таблетки 200 мг, внутрь по 400 мг 2 раза в сутки – 7–14 суток;
- цефтазидим, порошок для приготовления раствора для инъекций 1,0 г, в/венно пациентам в возрасте менее 2 месяцев в дозе 25–60 мг/кг массы тела в сутки, разделенной на 2 введения; в/венно пациентам в возрасте старше 2 месяцев и массой тела менее 40 кг: в дозе 100–150 мг/кг массы тела в сутки, разделенной на 3 введения; в/мышечно или в/венно пациентам массой тела более 40 кг: по 1000–2000 мг 3 раза в сутки – 7–10 суток;
- цефтриаксон, порошок для приготовления раствора для инъекций 500 мг, 1,0 г, в/мышечно пациентам в возрасте 0–14 дней в дозе 25–50 мг/кг массы тела в сутки 1 раз в сутки; в/венно пациентам от 15 дней до 12 лет и массой тела менее 50 кг: в дозе 50–100 мг/кг массы тела в сутки 1 раз в сутки; в/мышечно пациентам старше 12 лет и массой тела более 40 кг: по 1000–2000 мг 1 раз в сутки – 7–10 суток.
140. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
- эритромицин, таблетки 200 мг, 500 мг, внутрь пациентам в возрасте от 3 месяцев: в дозе 30–50 мг/кг массы тела в сутки – 7–14 суток;
- кларитромицин, таблетки, покрытые оболочкой 250 мг, внутрь пациентам старше 12 лет по 1 таблетке 250 мг 2 раза в сутки – 7–14 суток;
- азитромицин, таблетки, капсулы 250 мг, 500 мг, внутрь пациентам старше 12 лет и массой тела более 45 кг по 1 таблетке (капсуле) 500 мг в первый день однократно, затем по 1 таблетке 250 мг 1 раз в сутки 4 суток;
- азитромицин, порошок для приготовления суспензии внутрь, 200 мг/5 мл, внутрь в дозе 10 мг/кг массы тела в сутки в один прием – 3 суток.
141. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
- меропенем, порошок для приготовления раствора для инъекций 500 мг, 1 г, в/венно пациентам в возрасте менее 3 месяцев: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам в возрасте старше 3 месяцев до 11 лет и массой тела менее 50 кг: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам с массой тела более 50 кг: по 500 мг в разведении до 50–200 мл совместимой инфузионной жидкостью 3 раза в сутки (продолжительность инфузии составляет 15–30 минут) 5–10 суток;
- имипенем/циластатина натриевая соль, порошок 500 мг/500 мг, в/венно пациентам в возрасте старше 1 года разовая доза 15/15 или 25/25 мг/кг каждые 6 часов – 5–10 суток.
142. В случае среднетяжелого, тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
- преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь, в/венно или в/мышечно, начиная с 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
143. В случае тяжелого течения или в случае неэффективности лечения глюкокортикоидами для системного применения назначаются селективные иммунодепрессанты и антиметаболиты: азатиоприн*, таблетки 50 мг, внутрь 1–3 мг/кг в сутки (в зависимости от клинического эффекта (от нескольких недель до нескольких месяцев от начала лечения) и гематологической переносимости), разделенные на 2–3 приема. При достижении клинического эффекта доза азатиоприна снижается до минимальной поддерживающей с последующей отменой.
ГЛАВА 15
ЛЕЧЕНИЕ ПАЦИЕНТОВ С КОЖНОЙ АУТОСЕНСИБИЛИЗАЦИЕЙ
146. В качестве местного лечения назначаются:
146.1. один из следующих противогрибковых ЛП для наружного применения:
- миконазол (у пациентов с 3 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- изоконазол, крем для наружного применения 10 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- бифоназол, крем для наружного применения 10 мг/г, гель для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 20 суток;
- кетоконазол, крем для наружного применения 2 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- клотримазол, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- клотримазол (дети старше 5 лет), спрей для наружного применения 1 мг/г – распылять на очаги поражения 2 раза в сутки 2–3 недели;
146.2. один из следующих кортикостероидов для наружного применения I–II класса (на очаги на коже пациента, подмышечной, генитальной и паховой областей, складок):
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7 суток;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7 суток;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4);
146.3. один из следующих кортикостероидов для наружного применения III–IV класса (на очаги поражения других локализаций):
- мометазона фуроат (у пациентов с 2 лет), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- клобетазол (у пациентов с 1 года), мазь для наружного применения 0,5 мг/г, крем для наружного применения 0,5 мг/г, раствор для наружного применения 0,5 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2 недели, затем 1 раз в сутки 2 недели, затем 3 раза в неделю 2 недели;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
147. При грибковой этиологии заболевания назначается противогрибковый ЛП для системного применения:
- тербинафин (у пациентов старше 3 лет), таблетки 250 мг, внутрь пациентам с массой тела от 20 до 40 кг: по 125 мг 1 раз в сутки, пациентам с массой тела более 40 кг: по 250 мг 1 раз в сутки 2–4 недели.
148. При выраженном зуде назначается один из следующих антигистаминных ЛП для системного применения с седативным эффектом:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
149. Без седативного эффекта назначается один из следующих антигистаминных ЛП для системного применения:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг, внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
150. В случае тяжелого течения или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
- преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь, в/венно или в/мышечно, начиная с 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
151. Физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 16
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ИНФЕКЦИОННЫМ ДЕРМАТИТОМ
154. При остром течении заболевания назначаются антисептические и дезинфицирующие ЛП: калия перманганат, порошок для приготовления раствора наружного применения 5 г растворяется в 5–10 л теплой (40–45 °С) кипяченой питьевой воды, ванночки по 5–10 минут 4 раза в сутки до исчезновения симптомов мокнутия.
155. При лечении инфекционного дерматита назначается один из следующих антибактериальных ЛП для наружного применения:
- неомицина сульфат (5000 МЕ/5 мг) + бацитрацин цинк (250 МЕ), порошок для наружного применения, наносится тонким слоем на пораженные участки 2–3 раза в сутки (при необходимости накладывается повязка) 7–14 суток;
- гентамицин (у пациентов старше 3 лет), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2–3 раза в сутки 7–14 суток;
- эритромицин (у пациентов старше 12 лет), мазь для наружного применения 10 тыс. ЕД/г, наносится тонким слоем на область высыпаний 2–3 раза в сутки 7–14 суток;
- клиндамицин (у пациентов старше 12 лет), раствор для наружного применения 10 мг/мл, наносится тонким слоем на область высыпаний 2–3 раза в сутки 7–14 суток.
156. В случае острого (подострого) воспалительного процесса назначаются кортикостероиды для наружного применения в комбинации с антибактериальными ЛП: тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток.
157. В случае подострого и хронического воспалительного процесса и при вегетирующей пиодермии назначается один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
- бетаметазон/гентамицин/клотримазол (у пациентов старше 2 лет), крем, мазь для наружного применения (500 мкг + 10 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- грамицидин/неомицина сульфат/нистатин/триамцинолона ацетонид (у пациентов старше 3 лет), крем для наружного применения (0,25 мг + 2,5 мг + 100 000 МЕ + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- гидрокортизон/натамицин/неомицин (у пациентов старше 1 года), крем для наружного применения (10 мг + 10 мг + 3500 ЕД)/г; мазь для наружного применения (10 мг + 10 мг + 3500 ЕД)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- флуметазон/клиохинол (у пациентов старше 2 лет), мазь для наружного применения (0,2 мг + 30 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- бетаметазон/гентамицин (у пациентов старше 1 года), крем для наружного применения (1 мг + 1 мг)/г; мазь для наружного применения (1 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток.
158. Для наружного применения назначается один из следующих антисептических ЛП:
- хлоргексидин (хлоргексидина биглюконат) (у пациентов с 12 лет), раствор для наружного (местного) применения 0,5 мг/мл, местно в виде орошений и аппликаций – 5–10 мл ЛП на пораженную поверхность кожи с экспозицией 1–3 минуты 2–3 раза в сутки (на тампоне или путем орошения) 10–14 суток;
- бриллиантовый зеленый, раствор спиртовой для наружного применения 10 мг/мл, местно на область высыпаний 2 раза в сутки 7–10 суток;
- повидон-йод (у пациентов с 2 лет), раствор спиртовой для наружного применения 10 мг/мл, местно на область высыпаний 2 раза в сутки 7–14 суток;
- повидон-йод (у пациентов с 3 лет), мазь для наружного применения 100 мг/г, местно на область высыпаний тонким слоем, не втирая, 1–2 раза в сутки 7–14 суток;
- сульфадиазин серебра (у пациентов старше 3 месяцев), мазь для наружного применения 10 мг/г, тонким слоем (2–4 мм) мази на пораженные участки (под повязку или открытым способом) 1–2 раза в сутки 7–10 суток;
- сульфадиазин серебра (у пациентов старше 2 месяцев), крем для наружного применения 10 мг/г, тонким слоем на пораженные участки (под повязку или открытым способом) 1–2 раза в сутки 7–10 суток.
159. В случае неэффективности местного лечения, при тяжелом течении, распространенном процессе назначаются антибактериальные ЛП для системного применения.
160. В случае инфекции, вызванной Staphylococcus, Streptococcus, в качестве ЛП первого выбора назначается один из следующих антибактериальных ЛП:
160.1. пенициллины:
- амоксициллин, таблетки 250 мг, 500 мг, порошок для приготовления суспензии внутрь 125 г/5 мл, порошок для приготовления суспензии внутрь 250 мг/5 мл, внутрь пациентам в возрасте до 3 лет: в дозе 30 мг/кг массы тела в сутки в 2–3 приема, пациентам в возрасте от 3 до 10 лет: в дозе 375 мг 2 раза в сутки, пациентам в возрасте старше 10 лет: в дозе 500–750 мг 2 раза в сутки – 7–10 суток;
- оксациллин, таблетки 250 мг, внутрь пациентам с массой тела до 40 кг: по 12,5–25 мг/кг 4 раза в сутки; пациентам с массой тела более 40 кг: по 2–4 таблетки 250 мг 4–6 раз в сутки 7–10 суток;
- оксациллин, порошок для приготовления раствора для в/венного и в/мышечного введения 1000 мг, в/мышечно или в/венно пациентам в возрасте от 0 до 1 месяцев: в дозе 20–40 мг/кг массы тела в сутки; пациентам в возрасте от 1 до 3 месяцев: в дозе 60–80 мг/кг массы тела в сутки; пациентам в возрасте от 3 месяцев до 2 лет: в дозе 1000 мг в сутки; пациентам в возрасте от 2 до 6 лет: в дозе 2000 мг в сутки, разделенной на 4 введения 7–10 суток;
160.2. комбинации пенициллинов с ингибиторами бета-лактамаз:
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (125 мг + 31,25 мг)/5 мл, (250 мг + 31,25 мг)/5 мл, внутрь пациентам в возрасте от 2 месяцев до 2 лет: в дозе от 20 мг/5 мг/кг массы тела в сутки до 40 мг/10 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 20 мг/5 мг/кг массы тела в сутки до 60 мг/15 мг/кг массы тела в сутки, разделенной на 3 приема; пациентам весом более 40 кг: по 500 мг/125 мг 3 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, порошок для приготовления суспензии внутрь (200 мг + 25,5 мг)/5 мл, (400 мг + 57 мг)/5 мл, внутрь пациентам в возрасте старше 2 месяцев и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема – 7–14 суток;
- амоксициллин/клавулановая кислота, таблетки 500 мг/125 мг или 875 мг/125 мг, внутрь пациентам весом более 40 кг: в дозе 500/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
- амоксициллин/клавулановая кислота, диспергируемые таблетки 500 мг/125 мг, 875 мг/125 мг, внутрь пациентам в возрасте старше 2 лет и весом менее 40 кг: в дозе от 25/3,6 мг/кг массы тела в сутки до 45/6,4 мг/кг массы тела в сутки, разделенной на 2 приема; пациентам весом более 40 кг: в дозе 500 мг/125 мг по 1 таблетке 3 раза в сутки или 875/125 мг по 1 таблетке 2 раза в сутки – 7–14 суток;
160.3. один из цефалоспоринов 1 поколения:
- цефалексин, капсулы 250 мг, 500 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 25–50 мг/кг массы тела в сутки, пациентам с массой тела более 40 кг: по 1 капсуле 250–500 мг 4 раза в сутки – 7–14 суток;
- цефазолин, порошок для приготовления раствора для инъекций 1000 мг, в/мышечно или в/венно пациентам в возрасте 1 месяца и старше: в дозе 25–50 мг/кг массы тела в сутки, разделенной на 2–4 введения – 7–10 суток;
160.4. один из цефалоспоринов 2 поколения:
- цефуроксим, таблетки 125 мг, 250 мг, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: по 1 таблетке 250 мг 2 раза в сутки – 7–10 суток;
- цефуроксим, порошок для приготовления раствора для инъекций 750 мг, в/венно новорожденным до 3 недель в дозе 30–100 мг/кг массы тела в сутки, разделенной на 2–3 введения; в/венно пациентам в возрасте старше 3 недель и массой тела менее 40 кг: в дозе 30–100 мг/кг массы тела в сутки, разделенной на 3–4 введения; в/мышечно или в/венно пациентам с массой тела более 40 кг: по 750 мг 3 раза в сутки – 7–10 суток;
- цефуроксим, гранулы для приготовления суспензии внутрь 125 мг/5 мл, внутрь пациентам с массой тела менее 40 кг: в дозе 15 мг/кг 2 раза в сутки (максимально 250 мг 2 раза в сутки); пациентам с массой тела более 40 кг: 250 мг (10 мл) 2 раза в сутки – 7–10 суток;
- цефпрозил (у пациентов старше 14 лет), таблетки 500 мг, внутрь по 1 таблетке 500 мг 1 раз в сутки – 7–10 суток;
160.5. один из цефалоспоринов 3 поколения:
- цефподоксим (у пациентов старше 12 лет), таблетки 200 мг, внутрь по 400 мг 2 раза в сутки – 7–14 суток;
- цефтазидим, порошок для приготовления раствора для инъекций 1,0 г, в/венно пациентам в возрасте менее 2 месяцев в дозе 25–60 мг/кг массы тела в сутки, разделенной на 2 введения; в/венно пациентам в возрасте старше 2 месяцев и массой тела менее 40 кг: в дозе 100–150 мг/кг массы тела в сутки, разделенной на 3 введения; в/мышечно или в/венно пациентам массой тела более 40 кг: по 1000–2000 мг 3 раза в сутки – 7–10 суток;
- цефтриаксон, порошок для приготовления раствора для инъекций 500 мг, 1,0 г, в/мышечно пациентам в возрасте 0–14 дней в дозе 25–50 мг/кг массы тела в сутки 1 раз в сутки; в/венно пациентам от 15 дней до 12 лет и массой тела менее 50 кг: в дозе 50–100 мг/кг массы тела в сутки 1 раз в сутки; в/мышечно пациентам старше 12 лет и массой тела более 40 кг: по 1000–2000 мг 1 раз в сутки – 7–10 суток.
161. Пациентам с аллергией на бета-лактамные антибактериальные ЛП при инфекции, вызванной Staphylococcus, Streptococcus, назначается один из следующих макролидов:
- эритромицин, таблетки 200 мг, 500 мг, внутрь пациентам в возрасте от 3 месяцев: в дозе 30–50 мг/кг массы тела в сутки – 7–14 суток;
- кларитромицин, таблетки, покрытые оболочкой 250 мг, внутрь пациентам старше 12 лет по 1 таблетке 250 мг 2 раза в сутки – 7–14 суток;
- азитромицин, таблетки, капсулы 250 мг, 500 мг, внутрь пациентам старше 12 лет и массой тела более 45 кг по 1 таблетке (капсуле) 500 мг в первый день однократно, затем по 1 таблетке 250 мг 1 раз в сутки 4 суток;
- азитромицин, порошок для приготовления суспензии внутрь, 200 мг/5 мл, внутрь в дозе 10 мг/кг массы тела в сутки в один прием – 3 суток.
162. В тяжелых случаях пациентам с инфекцией, вызванной Staphylococcus, Streptococcus, назначается один из следующих карбапенемов:
- меропенем, порошок для приготовления раствора для инъекций 500 мг, 1 г, в/венно пациентам в возрасте менее 3 месяцев: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам в возрасте старше 3 месяцев до 11 лет и массой тела менее 50 кг: в дозе 30–60 мг/кг массы тела в сутки, разделенной на 3 введения; в/венно пациентам с массой тела более 50 кг: по 500 мг в разведении до 50–200 мл совместимой инфузионной жидкостью 3 раза в сутки (продолжительность инфузии составляет 15–30 минут) 5–10 суток;
- имипенем/циластатина натриевая соль, порошок 500 мг/500 мг, в/венно пациентам в возрасте старше 1 года разовая доза 15/15 или 25/25 мг/кг каждые 6 часов – 5–10 суток.
163. При выраженном зуде назначается один из антигистаминных ЛП для системного применения с седативным эффектом:
- клемастин, таблетки 1 мг, у пациентов в возрасте от 6 до 12 лет внутрь по 1/2–1 таблетки 2 раза в сутки 7–10 суток; пациентам в возрасте старше 12 лет внутрь по 1 таблетке 2 раза в сутки 7–10 суток;
- клемастин, раствор для инъекций 1 мг/мл, 2 мл, у пациентов в возрасте старше 1 года 25 мкг/кг в сутки, разделяя на 2 инъекции, в/мышечно 7–10 суток;
- диметинден, капли для приема внутрь 1 мг/мл, у пациентов в возрасте от 1 месяца до 12 лет в суточной дозе 2 капли/кг массы тела, разделяя на 3 приема 7–10 суток; у пациентов в возрасте старше 12 лет по 20–40 капель внутрь 3 раза в сутки 7–10 суток;
- мебгидролин, таблетки 50 мг, 100 мг, внутрь у пациентов в возрасте от 3 до 5 лет по 1 таблетке (50 мг) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 5 до 10 лет по 1 таблетке (50 мг) 2–3 раза в сутки 7–10 суток; у пациентов в возрасте старше 10 лет по 100–200 мг 1–2 раза в сутки 7–10 суток;
- хлоропирамин, таблетки 25 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 1/2 таблетки 2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет по 1/2 таблетки 2–3 раза в сутки; у пациентов старше 14 лет по 1 таблетке 3–4 раза в сутки 7–10 суток;
- хлоропирамин, раствор для инъекций 10 мг/мл, 2 мл; 20 мг/мл, 1 мл, в/мышечно у пациентов в возрасте от 1 до 12 месяцев 5 мг (0,25 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 1 года до 6 лет 10 мг (0,5 мл) 1–2 раза в сутки 7–10 суток; у пациентов в возрасте от 6 до 14 лет 10–20 мг (0,5–1 мл) в/мышечно 1–2 раза в сутки 7–10 суток; у пациентов старше 14 лет по 20 мг (1 мл) 1–2 раза в сутки 7–10 суток;
- прометазин, раствор для инъекций 25 мг/мл, 2 мл, в/мышечно у пациентов в возрасте от 2 лет до 5 лет по 6,25 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 5 лет до 10 лет по 6,25–12,5 мг 1 раз в сутки (вечером) 7–10 суток, у пациентов в возрасте от 10 лет и старше по 25–50 мг 1 раз в сутки (вечером) 7–10 суток.
164. Без седативного эффекта назначается один из следующих антигистаминных ЛП для системного применения:
- хифенадин, таблетки 10 мг, 25 мг, 50 мг, внутрь у пациентов в возрасте до 3 лет по 5 мг 2–3 раза в сутки 14–28 суток, у пациентов в возрасте от 3 лет до 7 лет по 10 мг 2 раза в сутки 14–28 суток, у пациентов в возрасте от 7 лет до 12 лет по 10–15 мг 2–3 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 25–50 мг 2–4 раза в сутки 14–28 суток;
- фексофенадин, таблетки 60 мг, внутрь у пациентов в возрасте от 6 лет до 12 лет по 1/2 таблетки (30 мг) 2 раза в сутки 14–28 суток; у пациентов в возрасте 12 лет и старше по 1 таблетке 2 раза в сутки 14–28 суток;
- цетиризина гидрохлорид, капли для приема внутрь 10 мг/мл, таблетки 10 мг, внутрь у пациентов в возрасте от 6 месяцев до 1 года по 5 капель 1 раз в сутки 14–28 суток, у пациентов в возрасте от 1 года до 2 лет по 5 капель 1–2 раза в сутки 14–28 суток, у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке 1 раз в сутки или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- лоратадин, сироп 5 мг/5 мл, таблетки 10 мг, внутрь у пациентов в возрасте от 2 до 6 лет (при массе тела 30 кг и менее) по 5 мл 1 раз в сутки 14–28 суток, у пациентов в возрасте 6 лет и старше (при массе тела более 30 кг) по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- дезлоратадин, сироп 0,5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 6 до 11 месяцев по 2 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 11 месяцев до 5 лет по 2,5 мл сиропа 1 раз в сутки 14–28 суток, у пациентов в возрасте от 5 до 12 лет по 5 мл сиропа раз в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 10 мл сиропа 1 раз в сутки 14–28 суток;
- левоцетиризин, капли для приема внутрь 5 мг/мл, таблетки 5 мг, внутрь у пациентов в возрасте от 2 до 6 лет по 5 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте от 6 до 12 лет по 1 таблетке или по 10 капель 2 раза в сутки 14–28 суток, у пациентов в возрасте 12 лет и старше по 1 таблетке или 20 капель 1 раз в сутки 14–28 суток;
- биластин, таблетки 20 мг, внутрь у пациентов в возрасте 12 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток;
- эбастин, таблетки 10 мг – внутрь у пациентов в возрасте от 6 до 15 лет по 1/2 таблетки (5 мг) 1 раз в сутки 14–28 суток; у пациентов в возрасте 15 лет и старше по 1 таблетке 1 раз в сутки 14–28 суток.
165. В случае тяжелого течения заболевания или в случае неэффективности лечения назначаются глюкокортикоиды для системного применения:
- преднизолон, таблетки 5 мг, раствор для инъекций 30 мг/мл, внутрь, в/венно или в/мышечно, начиная с 1–2 мг/кг массы тела в сутки до достижения клинического эффекта со снижением дозы на 2,5–5 мг в 5–7 дней с последующей отменой, или эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4).
166. Физиотерапевтические методы лечения (ультрафиолетовое облучение общее, ультрафиолетовое облучение местное 4–20 процедур; квантовая гемотерапия, светотерапия поляризованным светом 6–8 процедур ежедневно или через день) назначается после консультации врача-физиотерапевта.
ГЛАВА 17
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ЭРИТЕМАТОЗНОЙ ОПРЕЛОСТЬЮ
169. В случае везикуляции и мокнутия используются влажно-высыхающие повязки с раствором натрия хлорида, 0,9 % или раствором нитрата серебра, 0,5 %: смоченная в растворе марля (8–12 слоев) накладывается на пораженный участок кожи, покрывается тонким слоем гигроскопической ваты и прибинтовывается на 1–3 часа 3–5 раза в сутки до прекращения мокнутия.
170. Для наружного применения назначается один из следующих антисептических ЛП или их комбинация:
- хлоргексидин (хлоргексидина биглюконат) (у пациентов с 12 лет), раствор для наружного (местного) применения 0,5 мг/мл, местно в виде орошений и аппликаций, 5–10 мл ЛП на пораженную поверхность кожи с экспозицией 1–3 минуты 2–3 раза в сутки (на тампоне или путем орошения) 10–14 суток;
- бриллиантовый зеленый, раствор спиртовой для наружного применения 10 мг/мл, местно на область высыпаний 2 раза в сутки 7–10 суток.
171. В случае бактериальной этиологии назначается один из следующих антибактериальных ЛП для наружного применения:
- неомицина сульфат (5000 МЕ/5 мг) + бацитрацин цинк (250 МЕ), порошок для наружного применения, наносится тонким слоем на пораженные участки 2–3 раза в сутки (при необходимости накладывается повязку) 7–14 суток;
- гентамицин (у пациентов старше 3 лет), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2–3 раза в сутки 7–14 суток;
- эритромицин (у пациентов старше 12 лет), мазь для наружного применения 10 тыс. ЕД/г, наносится тонким слоем на область высыпаний 2–3 раза в сутки 7–14 суток;
- клиндамицин (у пациентов старше 12 лет), раствор для наружного применения 10 мг/мл, наносится тонким слоем на область высыпаний 2–3 раза в сутки 7–14 суток.
172. В случае грибковой этиологии назначается один из следующих противогрибковых ЛП для наружного применения:
- миконазол (у пациентов с 3 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- изоконазол, крем для наружного применения 10 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- бифоназол, крем для наружного применения 10 мг/г, гель для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 20 суток;
- кетоконазол, крем для наружного применения 2 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- клотримазол, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 2–3 недели;
- клотримазол (дети старше 5 лет), спрей для наружного применения 1 мг/г, распыляется на очаги поражения 2 раза в сутки 2–3 недели.
173. В случае острого воспалительного процесса назначаются кортикостероиды для наружного применения в комбинации с антибактериальными ЛП: тетрациклин/триамцинолон (у пациентов старше 14 лет), аэрозоль для наружного применения (23,12 мг + 0,58 мг)/г, распыляется на пораженные участки 2–4 раза в сутки 5–10 суток.
174. В случае подострого и хронического воспалительного процесса назначается один из следующих кортикостероидов для наружного применения в комбинации с антибактериальными ЛП:
- бетаметазон/гентамицин/клотримазол (у пациентов старше 2 лет), крем, мазь для наружного применения (500 мкг + 10 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- грамицидин/неомицина сульфат/нистатин/триамцинолона ацетонид (у пациентов старше 3 лет), крем для наружного применения (0,25 мг + 2,5 мг + 100 000 МЕ + 1 мг)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- гидрокортизон/натамицин/неомицин (у пациентов старше 1 года), крем для наружного применения (10 мг + 10 мг + 3500 ЕД)/г; мазь для наружного применения (10 мг + 10 мг + 3500 ЕД)/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7–10 суток;
- флуметазон/клиохинол (у пациентов старше 2 лет), мазь для наружного применения (0,2 мг + 30 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток;
- бетаметазон/гентамицин (у пациентов старше 1 года), крем для наружного применения (1 мг + 1 мг)/г; мазь для наружного применения (1 мг + 1 мг)/г, наносится тонким слоем на область высыпаний 1–2 раза в сутки 7–10 суток.
ГЛАВА 18
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ПИТИРИАЗОМ БЕЛЫМ
177. В качестве местного лечения назначаются:
177.1. один из кортикостероидов для наружного применения I–II класса:
- триамцинолона ацетонид (у пациентов с 1 года), мазь для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7 суток;
- гидрокортизон (у пациентов с 6 месяцев), мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г, наносится тонким слоем на область высыпаний 2 раза в сутки 7 суток;
- другой топический глюкокортикоид (по классификации глюкокортикоидов для наружного применения, применяемых в дерматологии, установленной согласно приложению 4);
177.2. ЛП для лечения заболеваний кожи:
- пимекролимус* (у пациентов с 2 лет), крем для наружного применения 10 мг/г, наносится тонким слоем на пораженные участки 2 раза в сутки 4–6 недель;
177.3. косметические средства, содержащие мягкий парафин, жиры, церамиды, сквалан, декспантенол (эмоленты), крем, мазь для наружного применения, наносится тонким слоем на пораженные участки 2–4 раза в сутки длительно до клинического улучшения.
ГЛАВА 19
МЕДИЦИНСКОЕ НАБЛЮДЕНИЕ ПАЦИЕНТОВ С АТОПИЧЕСКИМ ДЕРМАТИТОМ, ПОЧЕСУХОЙ В АМБУЛАТОРНЫХ УСЛОВИЯХ
178. Медицинское наблюдение пациентов с атопическим дерматитом, почесухой осуществляется врачом-дерматовенерологом по месту жительства (месту пребывания) 1 раз в месяц в течение 2 месяцев после установления диагноза, далее 2 раза в год до выздоровления.
179. Диагностическими исследованиями по месту жительства (месту пребывания) пациента в течение 1 месяца после установления диагноза атопического дерматита, почесухи являются:
179. Диагностическими исследованиями по месту жительства (месту пребывания) пациента в течение 1 месяца после установления диагноза атопического дерматита, почесухи являются:
- общий (клинический) анализ крови – однократно;
- общий анализ мочи – однократно;
- биохимический анализ крови – однократно.
180. Диагностическими исследованиями по месту жительства (месту пребывания) пациента с атопическим дерматитом, почесухой через 2 месяца медицинского наблюдения являются:
- общий (клинический) анализ крови – 1 раз в год;
- общий анализ мочи – 1 раз в год;
- биохимический анализ крови – 1 раз в год.
181. Пациентам, находящимся на иммуносупрессивной терапии, показаны регулярный контроль за клинико-лабораторными показателями, проведение инструментальных и иных диагностических исследований по месту жительства (месту проживания) в зависимости от степени тяжести заболевания и вида иммуносупрессивной терапии.
182. При наличии медицинских показаний проводится консультация врача-аллерголога-иммунолога.
______________________________
* Назначается по решению врачебного консилиума (off-label).
Информация
Источники и литература
-
Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2024
- Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2024 -
-
www.minzdrav.gov.by
- www.minzdrav.gov.by -
Информация
Приложение 1
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Диагностические критерии для постановки диагноза атопического дерматита*
|
Основные диагностические критерии
|
Дополнительные диагностические критерии
|
|
кожный зуд;
|
сухость кожи (ксероз);
|
|
типичная морфология и локализация поражения кожи:
|
гиперлинеарность ладоней («складчатые») и подошв или фолликулярный гиперкератоз;
|
|
у пациентов до 2 лет – эритема и высыпания на коже лица и разгибательных поверхностей конечностей, у пациентов старше 2 лет – лихенификация и расчесы в области сгибов конечностей;
|
повышение содержания общего и специфических IgE в сыворотке крови;
|
|
начало заболевания в раннем детском возрасте (до 2 лет);
|
|
|
склонность к кожным инфекциям кожи;
|
|
|
локализация кожного процесса на кистях и стопах; экзема сосков;
|
|
|
хейлит;
|
|
|
|
|
|
хроническое рецидивирующее течение;
|
|
|
рецидивирующие конъюнктивиты;
|
|
|
наличие атопических заболеваний у пациента или его близких родственников
|
симптом Денни-Моргана (дополнительная складка нижнего века);
|
|
кератоконус;
|
|
|
передняя субкапсулярная катаракта;
|
|
|
гиперпигментация кожи периорбитальной области;
|
|
|
бледность, эритема;
|
|
|
себорейная экзема;
|
|
|
складки на передней поверхности шеи;
|
|
|
зуд при повышенном потоотделении;
|
|
|
обострение патологического процесса и усиление зуда под влиянием провоцирующих факторов (шерстяная одежда, мыло, аллергены, ирританты, пищевые продукты, эмоциональный стресс и иное);
|
|
|
перифолликулярная акцентуация;
|
|
|
непереносимость пищи;
|
|
|
сезонность обострений (ухудшение в холодное время года и улучшение летом);
|
|
|
белый дермографизм
|
______________________________
* Для постановки диагноза атопического дерматита необходимо сочетание 3 основных и не менее 3 дополнительных диагностических критериев.
Приложение 2
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Степени тяжести атопического дерматита
|
№ п/п
|
Степень тяжести
|
Характеристика
|
Частота обострений
|
|
1
|
Легкая
|
Ограниченные проявления кожного процесса, незначительный кожный зуд, хороший эффект от проводимого лечения.
Длительность ремиссии составляет 8–10 месяцев в году и более
|
1–2 раза в год с продолжительностью рецидива до 1 месяца
|
|
2
|
Средняя
|
Распространенный характер поражений кожи, упорное течение с незначительным эффектом от проводимого лечения.
Длительность ремиссии составляет 2–3 месяца в году
|
3–4 раза в год с продолжительностью рецидива более 1 месяца
|
|
3
|
Тяжелая
|
Распространенный или диффузный характер поражений кожи, выраженный зуд, приводящий к нарушению сна, упорное течение с незначительным эффектом от проводимого лечения. Может сопровождаться симптомами интоксикации (гипертермия, лимфаденопатия, лейкоцитоз, увеличение СОЭ). Длительность ремиссий составляет 1–1,5 месяца в году
|
5 раз в год и более
|
Приложение 3
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Индекс SCORAD (Scoring of Atopic Dermatitis)*
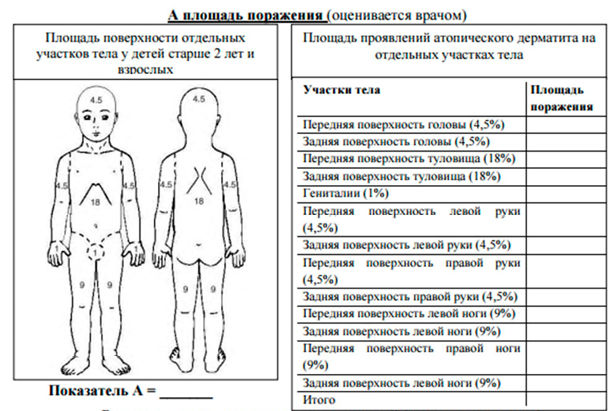

к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Индекс SCORAD (Scoring of Atopic Dermatitis)*


______________________________
* SCORAD предусматривает балльную оценку шести объективных симптомов: эритема, отек/папулезные элементы, корки/мокнутие, экскориации, лихенификация/шелушение, сухость кожи.
Интенсивность каждого признака оценивается по шкале: 0 – отсутствие, 1 – слабая, 2 – умеренная, 3 – сильная.
Расчет индекса SCORAD производится по формуле:
SCORAD = А/5 + 7*В/2 + С,
где: А – распространенность поражения кожи,
В – сумма уровней интенсивности клинических симптомов атопического дерматита,
С – сумма оценок субъективных нарушений по визуальной аналоговой шкале.
В – сумма уровней интенсивности клинических симптомов атопического дерматита,
С – сумма оценок субъективных нарушений по визуальной аналоговой шкале.
Значения индекса могут варьировать в пределах от 0 (нет заболевания) до 103 (максимально тяжелое течение атопического дерматита).
Атопический дерматит легкой степени тяжести соответствует значению SCORAD <25;
атопический дерматит средней степени тяжести соответствует значению от 25 до 50;
атопический дерматит тяжелой степени соответствует значению 50.
Приложение 4
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Классификация глюкокортикоидов для наружного применения, применяемых в дерматологии
|
№ п/п
|
Класс
|
Активность
|
ЛП
|
Форма выпуска
|
|
1
|
I
|
Слабоактивные
|
Гидрокортизон
|
мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г
|
|
Преднизолон
|
мазь для наружного применения 5 мг/г
|
|||
|
2
|
II
|
Умеренно активные
|
Триамцинолон
|
мазь для наружного применения 1 мг/г
|
|
Гидрокортизона бутират
|
мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г
|
|||
|
3
|
III
|
Высокоактивные
|
Флуоцинолона ацетонид
|
мазь для наружного применения 0,25 мг/г
|
|
Бетаметазон
|
мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г
|
|||
|
Метилпреднизолона ацепонат
|
мазь для наружного применения 1 мг/г, эмульсия для наружного применения 1 мг/г
|
|||
|
Мометазон
|
мазь для наружного применения 1 мг/г, крем для наружного применения 1 мг/г
|
|||
|
4
|
|
Очень высокоактивные К
|
Клобетазол
|
мазь для наружного применения 0,5 мг/г, крем для наружного применения 0,5 мг/г
|
Приложение 5
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Эквивалентные противовоспалительные дозы системных глюкокортикоидов для перорального применения
|
№ п/п
|
ЛП
|
Эквивалентная доза, мг
|
Период полувыведения из тканей, ч
|
|
1
|
Короткого действия:
|
|
|
|
1.1
|
гидрокортизон, таблетки 20 мг
|
20
|
8–12
|
|
1.2
|
кортизон, таблетки 25 мг
|
25
|
8–12
|
|
2
|
Среднедлительного действия:
|
|
|
|
2.1
|
преднизолон, таблетки 5 мг
|
5
|
18–36
|
|
2.2
|
метилпреднизолон, таблетки 4 мг
|
4
|
18–36
|
|
2.3
|
триамцинолон, таблетки 4 мг
|
4
|
24–36
|
|
3
|
Длительного действия:
|
|
|
|
3.1
|
дексаметазон, таблетки 0,5 мг
|
0,75
|
36–54
|
Приложение 6
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Режим назначения узкополосной средневолновой ультрафиолетовой терапии с длиной волны 311 нм
Начальная доза облучения составляет 50–70 % от минимальной эритемной дозы. При дозировании облучения в зависимости от типа кожи и степени загара пациента облучение начинают с дозы 0,1–0,3 Дж/см2. Процедуры проводятся 3–4 раза в неделю. При отсутствии эритемы разовая доза повышается каждую процедуру или через процедуру на 5–30 %, или на 0,05–0,2 Дж/см2, при появлении слабовыраженной эритемы доза остается постоянной. Курс лечения составляет 15–35 процедур.
Приложение 7
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Оценка безопасности системной иммуносупрессивной терапии
|
№ п/п
|
ЛП
|
Контролируемые показатели
|
Периодичность исследований
|
|
1
|
Метотрексат
|
общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови (АЛТ, АСТ, гамма-глютамилтранспептидаза, билирубин (общий, прямой, непрямой), щелочная фосфатаза, мочевина, креатинин, холестерин, общий белок)
|
1 раз в неделю в течение первого месяца лечения, затем 1 раз в 2 недели в течение 3 месяцев, начиная с четвертого месяца – 1 раз в 2–3 месяца
|
|
тест на беременность (для пациентов женского пола, если применимо)
|
до лечения
|
||
|
при достижении кумулятивной дозы 3,5–4 г: консультация врача-гастроэнтеролога
|
1 раз в 3–6 месяцев
|
||
|
при достижении кумулятивной дозы 3,5–4 г: эластометрия или эластография печени
|
1 раз в 12 месяцев
|
||
|
2
|
Циклоспорин
|
общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови (АЛТ, АСТ, гамма-глютамилтранспептидаза, билирубин (общий, прямой, непрямой), щелочная фосфатаза, мочевина, креатинин, общий белок); контроль АД; тест на беременность до лечения (для пациентов женского пола, если применимо)
|
1 раз в 2 недели в течение 3 месяцев, затем 1 раз в месяц
|
|
3
|
Глюкокортикоиды
|
общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови (АЛТ, АСТ, гамма-глютамилтранспептидаза, билирубин (общий, прямой, непрямой), глюкоза, щелочная фосфатаза, мочевина, креатинин, общий белок, натрий, калий, хлорид, кислотно-основное состояние крови)
|
первый месяц лечения 1 раз в неделю, затем каждые 2 недели 2 месяца, начиная с третьего месяца – 1 раз в 2–3 месяца
|
|
коагулограмма (протромбиновое время, активированное частичное тромбопластиновое время, фибриноген, международное нормализованное отношение)
|
1 раз в 6 месяцев
|
||
|
ЭКГ
|
1 раз в 6 месяцев
|
||
|
рентгенография органов грудной клетки
|
1 раз в год
|
||
|
денситометрия
|
1 раз в год
|
||
|
УЗИ органов брюшной полости, почек, щитовидной железы, органов малого таза, простаты
|
1 раз в год
|
||
|
маммография
|
1 раз в год
|
||
|
эзофагогастродуоденоскопия
|
1 раз в год
|
||
|
4
|
Генно-инженерные биологические ЛП
|
общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови (АЛТ, АСТ, гамма-глютамилтранспептидаза, билирубин (общий, прямой, непрямой), глюкоза, щелочная фосфатаза, мочевина, креатинин, холестерин, общий белок, натрий, калий, хлорид, бикарбонат), уровень С-реактивного белка
|
1 раз в 3 месяца
|
|
мониторинг туберкулеза (проба Манту, диаскин-тест, квантифероновый тест)
|
1 раз в 6 месяца
|
||
|
5
|
Гидроксихлорохин
|
общий (клинический) анализ крови
|
1 раз в 1 месяц
|
|
консультация врача-офтальмолога
|
1 раз в 6 месяцев
|
||
|
6
|
Изотретиноин
|
общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови (АЛТ, АСТ, гамма-глютамилтранспептидаза, билирубин (общий, прямой, непрямой), щелочная фосфатаза, мочевина, креатинин, общий белок, триглицериды, холестерин); тест на беременность до лечения (для пациентов женского пола, если применимо)
|
1 раз в месяц
|
|
7
|
Ацитретин
|
общий (клинический) анализ крови, общий анализ мочи, биохимический анализ крови (АЛТ, АСТ, гамма-глютамилтранспептидаза, билирубин (общий, прямой, непрямой), щелочная фосфатаза, мочевина, креатинин, общий белок, триглицериды, холестерин)
|
первый месяц лечения 1 раз в 2 недели, затем 1 раз в 1–3 месяца
|
|
тест на беременность (для пациентов женского пола, если применимо)
|
до лечения
|
||
|
при длительной терапии – рентгенологический контроль костной системы
|
1 раз в 12 месяцев
|
Приложение 8
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Классификация дерматита, вызванного веществами, принятыми внутрь, по степени тяжести
к клиническому протоколу
«Диагностика и лечение пациентов (детское население) с дерматитом и экземой»
Классификация дерматита, вызванного веществами, принятыми внутрь, по степени тяжести
|
№ п/п
|
Степень тяжести
|
Характеристика
|
|
1
|
Легкая
|
Ограниченное поражение кожи (до 10 % кожной поверхности) при отсутствии полостных и геморрагических высыпных элементов, отсутствие поражения слизистых оболочек, незначительные изменения лабораторных показателей, отсутствие нарушений общего состояния
|
|
2
|
Средняя
|
Распространенное, но не универсальное поражение кожи, отсутствие буллезных и геморрагических элементов, интенсивный кожный зуд, быстрое развитие кожного поражения, в клиническом анализе крови – эозинофилия, умеренное повышение СОЭ
|
|
3
|
Тяжелая
|
Распространенное поражение кожи (субтотальное или тотальное), поражение слизистых оболочек, наличие буллезных и (или) геморрагических элементов сыпи, болезненность при пальпации как пораженных, так и непораженных участков кожи, нарушение общего состояния (признаки интоксикации, повышение температуры тела и иное), существенные отклонения в клиническом анализе крови и результатах биохимического исследования крови
|
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.