Диагностика и лечение злокачественных новообразований: Почечно-клеточный рак
 Версия: Клинические протоколы 2006-2019 (Беларусь)
Версия: Клинические протоколы 2006-2019 (Беларусь)
Злокачественное новообразование почки, кроме почечной лоханки (C64)
Онкология
Общая информация
Краткое описание
ПОСТАНОВЛЕНИЕ
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
6 июля 2018 г. № 60
Об утверждении клинического протокола «Алгоритмы диагностики и лечения злокачественных новообразований»
На основании подпункта 8.3 пункта 8 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446 «О некоторых вопросах Министерства здравоохранения и мерах по реализации Указа Президента Республики Беларусь от 11 августа 2011 г. № 360», Министерство здравоохранения Республики Беларусь
ПОСТАНОВЛЯЕТ:
1. Утвердить прилагаемый клинический протокол «Алгоритмы диагностики и лечения злокачественных новообразований».
2. Начальникам главных управлений по здравоохранению областных исполнительных комитетов, председателю комитета по здравоохранению Минского городского исполнительного комитета, руководителям государственных организаций, подчиненных Министерству здравоохранения Республики Беларусь, обеспечить проведение диагностики, лечение и профилактику заболеваний в соответствии с клиническим протоколом.
3. Настоящее постановление вступает в силу после его официального опубликования.
Министр В.А.Малашко
УТВЕРЖДЕНО
Постановление
Министерства здравоохранения
Республики Беларусь
06.07.2018 № 60
КЛИНИЧЕСКИЙ ПРОТОКОЛ «Алгоритмы диагностики и лечения злокачественных новообразований»
ГЛАВА 32
ПОЧЕЧНО-КЛЕТОЧНЫЙ РАК (С64)
Классификация
ГЛАВА 1
ОБЩИЕ СВЕДЕНИЯ О TNM КЛАССИФИКАЦИИ
Система TNM для классификации злокачественных опухолей была разработана французом Р. Denoix в 1943–1952 гг. В 1953 г. Комитет по номенклатуре опухолей и статистике, организованный UICC, и Международная комиссия по стадированию рака достигли соглашения по классификации анатомической распространенности опухолей на основе системы TNM. В 1954 г. Международный противораковый союз (UICC) создает Комитет по клинической классификации и прикладной статистике, который в 1958 г. публикует первые рекомендации по клинической классификации рака молочной железы и гортани.
В результате многолетней деятельности Комитета в 1968 г. издается первая редакция TNM классификация злокачественных опухолей. По мере разработки классификации для новых локализаций опухолей и уточнения более ранних рекомендаций в 1974, 1978, 1987, 1997, 2002 и 2009 гг. публикуются 2-я, 3-я, 4-я, 5-я, 6-я и 7-я редакции.
Настоящая (8-я) редакция правил классификации и стадирования полностью соответствуют 8-й редакции руководства по стадированию рака и одобрена всеми национальными TNM комитетами.
В данном руководстве используются морфологические формы злокачественных новообразований в соответствии с классификацией МКБ-О-3, адаптированной под МКБ-10 (проставление кодов врачом-патологом в морфологическом заключении обязательно).
UICC признает необходимость постоянства TNM классификации в течение определенного периода времени, необходимого для накопления данных. Поэтому классификация не должна изменяться до тех пор, пока не будут сделаны крупные достижения в диагностике и лечении злокачественных опухолей, требующие пересмотра настоящей классификации.
Общие правила системы TNM
TNM система для описания анатомической распространенности болезни основывается на оценке 3 компонентов:
Т – распространение первичной опухоли;
N – отсутствие или наличие метастазов в регионарных лимфатических узлах и степень их поражения;
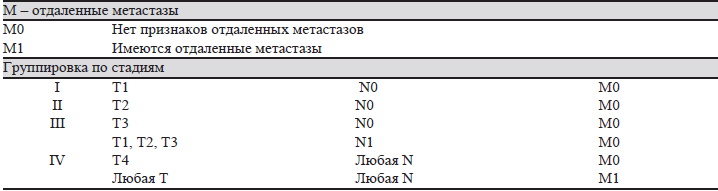
М – отсутствие или наличие отдаленных метастазов.
К этим трем компонентам добавляются цифры, указывающие на распространенность злокачественного процесса:
Т0, Т1, Т2, Т3, Т4; N0, N1, N2, N3; M0, M1.
В действительности система является «стенографическим» описанием распространенности злокачественной опухоли.
Общие правила классификации, применяемые для опухолей всех локализаций, следующие:
Для каждой локализации имеются две классификации:
Клиническая классификация, обозначаемая TNM (или cTNM). Она основывается на результатах обследования до лечения. Эти данные получают при врачебном осмотре, лучевой диагностике, эндоскопии, биопсии, хирургическом диагностическом вмешательстве и других методах обследования.
Патологическая классификация, обозначаемая pTNM. Она основана на данных обследования до лечения, дополненных или измененных в результате хирургического вмешательства и морфологического исследования. Гистологическая оценка первичной опухоли включает резецированную опухоль или биопсию, позволяющую оценить наивысшую Т категорию. Гистологическая оценка регионарных лимфатических узлов включает исследование удаленных узлов в количестве, адекватном для установления отсутствия метастазов в регионарных лимфатических узлах (pN0) и достаточном для оценки наиболее высокой pN категории. Отдаленные метастазы должны быть подтверждены при микроскопическом исследовании (рМ).
После обозначения Т, N, М и/или рТ, pN и рМ категорий они могут группироваться по стадиям. TNM классификация и стадии, установленные однажды, должны оставаться неизменными в медицинских документах. Клиническая стадия служит основой для выбора лечения, тогда как патологическая стадия обеспечивает наиболее точные данные для оценки прогноза и расчета конечных результатов.
При сомнении в правильности оценки Т, N или М категории должно быть выбрано меньшее значение категории, (т.е. меньшее распространение опухоли).
В случае множественных опухолевых очагов в органе должна классифицироваться опухоль с более высокой Т категорией, а в скобках указываться множественность (т) или количество опухолей, например: Т2(т) или Т1(5). При одновременном поражении парных органов каждая опухоль должна классифицироваться отдельно. При опухолях печени, яичников и фаллопиевой трубы множественные очаги поражения являются критерием Т классификации.
Выявление второй опухоли в одном органе в течение 2 месяцев с момента выявления первой нужно расценивать как синхронное поражение.
TNM категории и стадия могут подразделяться или объединяться для клинических и научных целей (например, любые Т, N или М могут быть разбиты на подгруппы). Однако рекомендованные основные обозначения не должны изменяться.
Анатомические области и локализации.
Локализации в этой классификации обозначаются кодовым номером Международной классификации онкологических болезней.
TNM/pTNM классификация.
Используются следующие общие определения:
Т/рТ – первичная опухоль:
TX/рTX – первичная опухоль не может быть оценена;
Т0/рТ0 – нет доказательств первичной опухоли;
Tis/pTis – рак «in situ»;
Т1/рТ1, Т2/рТ2, ТЗ/рТЗ, Т4/рТ4 – размер или местное распространение опухоли в порядке увеличения.
N/pN – регионарные лимфатические узлы:
Nx/pNx – регионарные лимфатические узлы не могут быть оценены;
N0/pN0 – отсутствуют метастазы в регионарных лимфоузлах;
Nl/pNl, N2/pN2, N3/pN3 – возрастающее поражение регионарных лимфатических узлов.
Непосредственное распространение первичной опухоли на лимфатические узлы классифицируется как метастазы в лимфатических узлах. Метастаз в любом лимфоузле, не относящемся к регионарному, расценивается как отдаленный метастаз.
Опухолевый узел в области регионарных лимфатических узлов, не имеющий гистологических признаков лимфоузла, классифицируется как метастаз в регионарном лимфатическом узле, если имеет форму и ровный контур лимфатического узла. Опухолевый узел с неровным контуром классифицируется в рТ категории.
Когда размер является критерием pN классификации, производится измерение метастатического очага, а не всего лимфатического узла.
Случаи с микрометастазами, когда размеры метастазов не превышают 0,2 см, могут обозначаться добавлением «(mi)», например: pNl(mi) или pN2(mi).
М/рМ – отдаленные метастазы:
МХ/рМХ – отдаленные метастазы не могут быть оценены;
М0/рМ0 – нет отдаленных метастазов;
М1/рМ1 – имеются отдаленные метастазы;
Категория М может быть в дальнейшем специфицирована в соответствии со следующими обозначениями (таблица 1.1):
Таблица 1.1
| Легкие | PUL | Костный мозг | MAR |
| Кости | OSS | Плевра | PLE |
| Печень | HEP | Брюшина | PER |
| Головной мозг | BRA | Надпочечники | ADR |
| Лимфоузлы | LYM | Кожа | SKI |
| Другие | ОТН |
Подразделения TNM.
Главные категории в классификации могут иметь подразделения, придающие критерию большую специфичность (например; Tla, lb или N2a, 2b).
Сигнальный лимфоузел.
Это первый лимфоузел, получающий лимфу из первичной опухоли. Если в нем имеется метастаз, то и другие лимфоузлы могут быть поражены. Если этот лимфоузел не поражен, то и наличие метастазов в других узлах маловероятно. Иногда встречаются более одного сигнальных лимфоузлов.
При оценке сигнального лимфоузла применяются следующие определения:
Главные категории в классификации могут иметь подразделения, придающие критерию большую специфичность (например; Tla, lb или N2a, 2b).
Сигнальный лимфоузел.
Это первый лимфоузел, получающий лимфу из первичной опухоли. Если в нем имеется метастаз, то и другие лимфоузлы могут быть поражены. Если этот лимфоузел не поражен, то и наличие метастазов в других узлах маловероятно. Иногда встречаются более одного сигнальных лимфоузлов.
При оценке сигнального лимфоузла применяются следующие определения:
- pNX(sn) – сигнальный узел не может быть оценен; pN0(sn) – нет поражения сигнального узла;
- pN1(sn) – есть поражение сигнального узла.
Отдельные опухолевые клетки
Отдельные опухолевые клетки (ITC) представляют собой единичные опухолевые клетки или маленькие кластеры клеток не более 0,2 мм в наибольшем измерении. ITC обычно не демонстрируют метастатической активности (пролиферацию или реакцию стромы) или инвазии стенок сосудистого или лимфатического синуса. Случаи с ITC в лимфатических узлах или отдаленных органах и тканях должны классифицироваться как N0 или М0 соответственно.
Это же применимо и к случаям, когда наличие опухолевых клеток или их компонентов подтверждается неморфологическими исследованиями, такими как проточная морфометрия или анализ ДНК.
Случаи с ITC должны анализироваться отдельно.
Классификация ITC:
- pN0 – гистологически не выявляются метастазы в регионарных лимфатических узлах, не проводились исследования по выявлению ITC;
- pN0(i-) – гистологически нет метастазов в регионарных лимфатических узлах, негативные морфологические данные по выявлению ITC;
- pN0(i+) – гистологически нет метастазов в регионарных лимфатических узлах, позитивные морфологические данные по выявлению ITC;
- pN0(mol-) – гистологически нет метастазов в регионарных лимфатических узлах, негативные неморфологические данные по выявлению ITC;
- pN0 (mol+) – гистологически нет метастазов в регионарных лимфатических узлах, неморфологическими методами выявляются ITC.
При исследовании ITC в сигнальном лимфоузле к обозначениям выше приведенной классификации в скобках указывается «(sn)», например: pN0(i+) (sn).
Отдельные опухолевые клетки, выявленные в костном мозгу морфологическими методами, классифицируются аналогично схеме для N, например: pM0(i+), а неморфологическими – pM0(mol+).
Гистопатологическая дифференцировка.
Это стадирование позволяет оценить степень агрессивности опухолей некоторых гистологических типов и может влиять на прогноз и выбор лечения.
Для большинства локализаций выделяется 4 степени дифференцировки опухолей:
- G1 – хорошо дифференцированные;
- G2 – умеренно дифференцированные;
- G3 – низко дифференцированные;
- G4 – недифференцированные.
При наличии различных степеней дифференцировки в опухоли указывается наименее благоприятная степень.
Саркомы костей и мягких тканей классифицируется также с использованием градаций «высокая степень» и «низкая степень» дифференцировки.
Для некоторых форм рака (молочной железы, тела матки, печени) рекомендуются специальные системы стадирования по степеням.
Дополнительные дескрипторы.
Для идентификации особых случаев в TNM/pTNM используются символы m, у, r, а.
Хотя они не влияют на группировку по стадиям, но указывают опухоли, которые должны анализироваться отдельно:
- m – используется для обозначения множественных опухолей одной локализации;
- у – в тех случаях, когда классификация приводится в течение или после проведения комбинированного (многокомпонентного) лечения, cTNM или pTNM категория обозначается префиксом «у», например: ycTNM или ypTNM. При оценке распространения опухоли до начала комбинированного лечения символ «у» не исключается;
- r – рецидив опухоли после радикального лечения при классификации обозначается префиксом «r» (rcTNM или rpTNM);
- а – применяется для обозначения классификации опухолей, впервые выявленных при аутопсии.
Необязательные дескрипторы.
L – инвазия лимфатических сосудов.
Классифицируется как LX, L0 и L1.
V – инвазия вен.
Классифицируется как VX, VO, VI (микроскопическая инвазия) и V2 (макроскопическая инвазия). Макроскопическое вовлечение стенки вены при отсутствии опухоли в просвете сосуда классифицируется как V2.
С-фактор
С-фактор или «фактор надежности» отражает достоверность классификации с учетом использованных методов диагностики. Его использование не является обязательным.
Определения С-фактора:
- С1 – данные стандартных диагностических методов (осмотр, пальпация, рентгенологическое исследование, эндоскопическое исследование),
- С2 – данные, полученные при использовании специальных диагностических методов (рентгенологическое исследование в специальных проекциях, томография, компьютерная томография, ультразвуковое исследование, лимфография, ангиография, сцинтиграфия, магнитно-резонансная томография, ПЭТ/КТ, эндоскопия, биопсия, цитологическое исследование);
- С3 – данные хирургического диагностического вмешательства, включая биопсию и цитологическое исследование;
- С4 – данные, полученные после радикальной операции и гистологического исследования удаленного препарата;
- С5 – данные патологоанатомического вскрытия.
Степени С-фактора могут использоваться при описании категорий Т, N и М (например: Т3С2, N2C1, М0С2).
Клиническая классификация TNM соответствует CI, С2 и С3 степеням, тогда как pTNM эквивалентна С4.
Классификация остаточных опухолей (R).
TNM/pTNM классификация описывает анатомическую распространенность опухоли без рассмотрения вопросов лечения. R-классификация описывает статус опухоли после лечения. Она отражает эффект лечения и является прогностическим фактором. При R- классификации оценивается не только первичная опухоль, но и остающиеся отдаленные метастазы.
Эта классификация может применяться после хирургического лечения, лучевой или химиотерапии, а также после комбинированного лечения. После консервативного лечения остаточная опухоль оценивается клиническими методами. После хирургического лечения R-классификация требует тесного сотрудничества хирурга и морфолога.
Случаи с макроскопически определяемой остаточной опухолью (R2) могут подразделяться на R2a (без микроскопического подтверждения) и R2b (микроскопически подтвержденные).
R0 группа может включать пациентов как с М0, так и с Ml. В последнем случае отдаленные метастазы, как и первичная опухоль, должны быть полностью удалены. Трудности с R-классификацией могут возникнуть при удалении опухоли по частям, а не «en blok». В таких случаях уместна категория RX.
Наличие микроскопически определяемой инвазивной опухоли по линии резекции классифицируется как R1, а в случае неинвазивной карциномы – R1 (is).
Группировка по стадиям.
Комбинация всех значений дескрипторов TNM позволяет получить 24 категории TNM, описывающие распространенность опухоли. Для табличного представления данных и анализа эти категории объединяются в ограниченное количество групп – стадий. Каждая стадия более или менее однородна по прогнозу и критерию выживаемости относящихся к ней пациентов.
Карцинома «in situ» относится к стадии 0, а опухоли с отдаленными метастазами – к стадии IV (за исключением некоторых локализаций, например, папиллярного и фолликулярного рака щитовидной железы).
Для патологической стадии необходимо морфологическое исследование достаточного количества тканей, позволяющее оценить наибольшее значение Т и N. Если же имеется морфологическое подтверждение отдаленных метастазов, то и классификация (рМ1) и стадия являются патологическими.
Термин «стадия» употребляется только для комбинаций Т, N, М или рТ, pN или рМ категорий. Необходимо избегать выражений типа «Т стадия» или «N стадия»
ПОЧЕЧНО-КЛЕТОЧНЫЙ РАК (С64)

32.3. Гистологическая классификация (ВОЗ, 2016) (таблица 32.4).
Таблица 32.4. Гистологическая классификация (ВОЗ, 2016)
Гистологическая классификация рака почки
Светлоклеточный почечно-клеточный рак (80–90 %) 8310/3
Мультилокулярная кистозная опухоль почки с низким злокачественным потенциалом 8316/1*
Папиллярный рак почки (10–15 %) 8260/3
– тип I – высокодифференцированные опухоли с хромофильной цитоплазмой и благоприятным прогнозом
– тип II – преимущественно низкодифференцированные опухоли с эозинофильной цитоплазмой и высоким риском развития метастазов
Наследственный лейомиоматоз и почечно-клеточный рак (HLRCC) 8311/3*
Хромофобный рак почки (4–5 %) 8317/3
Рак эпителия собирательных канальцев (или протоков Беллини) (1 %) 8319/3
Медуллярный рак почки 8510/3*
MiT-транслокационный рак почки 8311/3*
Рак почки с недостаточностью сукцинатдегидрогеназы 8311/3
Муцинозная тубулярная и веретеноклеточная карцинома 8480/3*
Тубулокистозный рак почки 8316/3*
Приобретенный поликистоз почек, ассоциированный с почечно-клеточным раком 8316/3
Светлоклеточный папиллярный почечно-клеточный рак 8323/1
Неклассифицируемый почечно-клеточный рак 8312/3
Гистологическая степень злокачественности (ISUP 2013, ВОЗ 2016)
Примечания:
Определение степени злокачественности по Фурману не используется в связи с проблемами воспроизводимости, интерпретации и отсутствием валидации
Гистологическая степень злокачественности (ISUP 2013, ВОЗ 2016)
GX – степень злокачественности не может быть установлена
G1 – ядрышки отсутствуют или бледные базофильные при увеличении ×400
G2 – ядрышки заметные и эозинофильные при увеличении ×400 и видимые, но не выраженные при увеличении ×100
G3 – ядрышки заметные и эозинофильные при увеличении ×100
G4 – выраженный ядерный плеоморфизм, наличие многоядерных гигантских клеток, и/или рабдоидная и/или саркоматоидная дифференцировки
Примечания:
Определение степени злокачественности по Фурману не используется в связи с проблемами воспроизводимости, интерпретации и отсутствием валидации
Вышеуказанную систему определения степени злокачественности следует применять только для светлоклеточного и папиллярного рака
Хромофобный тип ПКР не Грейдируется
Эпидемиология
32.1. Основные статистические показатели (таблица 32.1).
Таблица 32.1
Основные статистические показатели
| Показатель | Число | |
| 2011 | 2016 | |
| Число вновь выявленных случаев заболевания | 1911 | 2106 |
| Заболеваемость на 100 000 населения (грубый интенсивный показатель) | 20,2 | 22,2 |
| Диагноз установлен в I стадии заболевания (% к вновь выявленным случаям) | 52,4 | 58,1 |
| Диагноз установлен в II стадии заболевания (% к вновь выявленным случаям) | 10,5 | 6,4 |
| Диагноз установлен в III стадии заболевания (% к вновь выявленным случаям) | 22,9 | 17,5 |
| Диагноз установлен в IV стадии заболевания (% к вновь выявленным случаям) | 14,2 | 18 |
| Прожили менее года с момента установления диагноза из числа заболевших в предыдущем году (одногодичная летальность в %) | 16,4 | 14,7 |
| Умерло от злокачественных новообразований | 560 | 579 |
| Смертность на 100 000 населения Грубый интенсивный показатель | 5,9 | 6,1 |
| Отношение смертности к заболеваемости в % (интенсивные показатели) | 29,2 | 27,5 |
| Число пациентов, состоящих на учете на конец года | 12500 | 15944 |
| Из них состоящих на учете 5 и более лет, % | 52,6 | 55,6 |
Факторы и группы риска
Таблица 32.3. Прогностические факторы
| Прогностические факторы | Связанные с опухолью |
Связанные с пациентом
|
Связанные с окружающей средой
|
| Основные | Стадия |
Возможность выполнения операции
|
|
| Дополнительные |
Гистологический тип
Степень дифференцировки (только для светлоклеточного рака)
Гистологические признаки некроза, саркоматоидная гистология
Наличие симптомов
|
Общее состояние
Наследственные заболевания
|
Лимфодиссекция
Адреналэктомия
Метастазэктомия
Иммунотерапия /
таргетная терапия
|
| Исследуемые |
Плоидность ДНК
Генетические альтерации
Молекулярные маркеры
|
Диагностика
32.4. Диагностические мероприятия
32.4.1. Обязательный объем обследования
- физикальное исследование
- УЗИ органов брюшной полости и забрюшинного пространства
- КТ органов брюшной полости с контрастным усилением (нативная, артериальная, нефрографическая, экскреторная фазы)
- рентгенография Грудной клетки
- КТ Грудной клетки при наличии подозрения на метастазы в легких
- общий анализ крови, биохимический анализ крови (креатинин, билирубин, глюкоза, электролиты (К, Ca, Na, Cl), щелочная фосфатаза), общий анализ мочи
- коагулограмма, анализ крови на сифилис (реакция микропреципитации), определение Группы крови и резус-фактора, ЭКГ – перед проведением хирургического лечения (дополнительно)
- уровень ЛДГ и скорректированного кальция (общий кальций и альбумин сыворотки) и оценка общего состояния по шкале Карновского или ECOG для определения прогностической Группы у пациентов с нерезектабельными метастазами
32.4.2. Дополнительные методы обследования
- остеосцинтиграфия
- рентгенография/КТ/MPT зон гиперфиксации радиофармпрепарата
- КТ/МРТ головного мозга
- сцинтиграфия почек с раздельным определением функции почек
- при нарушении функции почек (снижение СКФ)
- у пациентов с единственной почкой или двухсторонним поражением почек
- биопсия опухоли почки (минимум 2 столбика, предпочтительно коаксиальная техника)
- при активном наблюдении
- перед аблативными методами лечения
- перед назначением системного лечения при отсутствии гистологического заключения
32.6. Наблюдение, сроки и объем обследования
32.6.1. Режим наблюдения после радикального лечения в зависимости от стадии представлен в таблице 32.6.
32.6.2. Объем обследования
- общий анализ крови
- биохимический анализ крови
- общий анализ мочи
- УЗИ органов брюшной полости, почек и забрюшинного пространства
- КТ органов Грудной клетки и брюшной полости
Таблица 32.6
|
Стадия
|
6 мес
|
1 год
|
2 год
|
3 год
|
4 год
|
5 год
|
> 5 лет
|
|
I–II
|
УЗИ
|
КТ
|
УЗИ
|
КТ
|
УЗИ
|
КТ
|
прекращение
|
|
III–IV
|
КТ
|
КТ
|
КТ
|
КТ
|
КТ
|
КТ
|
КТ каждые 2 года
|
КТ = органов Грудной клетки и брюшной полости
УЗИ = УЗИ органов брюшной полости, почек и забрюшинного пространства
Лечение
32.5. Общие принципы лечения
32.5.1. Лечение локализованного ПКР
32.5.1.1. Резекция почки при ПКР
Резекция почки является методом выбора локализованных опухолей почки независимо от размера при наличии технической возможности, в том числе в случае нормальной функции контралатеральной почки. При резекции может выполняться классическая резекция почки, энуклео-резекция и энуклеация опухоли при наличии псевдокапсулы.
Лапароскопическая резекция почки может выполняться при локализованных опухолях (T1a-T2N0) в центрах, имеющих опыт лапароскопической хирургии.
32.5.1.2. Радикальная нефрэктомия
Радикальная нефрэктомия является методом выбора в лечении локализованного ПКР при невозможности выполнения резекции почки. При выполнении радикальной нефрэктомии следует соблюдать следующие принципы:
Использование оперативного доступа, позволяющего выполнить перевязку почечных сосудов до проведения манипуляции на почке.
Удаление почки единым блоком с опухолью, окружающей жировой клетчаткой и фасциями.
Адреналэктомия на стороне поражения выполняется только при наличии подозрения на метастатическое поражение надпочечника по данным КТ независимо от стадии.
Лимфодиссекция при отсутствии клинического поражения регионарных лимфоузлов не рекомендуется.
Лимфодиссекция при отсутствии клинического поражения регионарных лимфоузлов не рекомендуется.
Лапароскопическая радикальная нефрэктомия является методом выбора хирургического лечения локализованных опухолях почки (T1-T3a) при соблюдении принципов открытой радикальной нефрэктомии.
32.5.1.3. Радиочастотная абляция (РЧА)
РЧА показана пациентам с периферическими опухолями почки и противопоказаниями к хирургическому лечению. РЧА может проводиться лапароскопически или перкутанно.
32.5.1.4. Наблюдение
Наблюдение как метод лечения может применяться при опухолях меньше 4 см у пожилых пациентов с выраженной сопутствующей патологией и высоким риском осложнений оперативного вмешательства. Активное наблюдение подразумевает начальное определение размеров опухоли (при помощи КТ, МРТ или УЗИ) и решение вопроса о начале лечения при клиническом прогрессировании опухоли в ходе наблюдения (быстрый рост опухоли (более 0,8 см в год), увеличение размеров опухоли более 4 см, появление метастазов).
32.5.2. Лечение местнораспространенного ПКР
При распространении опухолевого тромба в просвет почечной или нижней полой вены (НПВ) выполняется удаление опухолевого тромба, при необходимости с резекцией участка НПВ.
В случае распространения опухоли на окружающие органы и ткани выполняются комбинированные операции с резекцией пораженных органов.
32.5.3. Лечение метастатического ПКР
32.5.3.1. У первичных пациентов с ПКР с резектабельными отдаленными метастазами и удовлетворительным общим состоянием показана радикальная нефрэктомия с удалением метастазов, так как полное удаление метастатических опухолей улучшает прогноз. Адъювантная терапия после полного удаления опухоли и метастазов не улучшает результаты лечения и не показана. Алгоритм лечения пациентов с синхронными отдаленными метастазами приведен на рисунке 1.
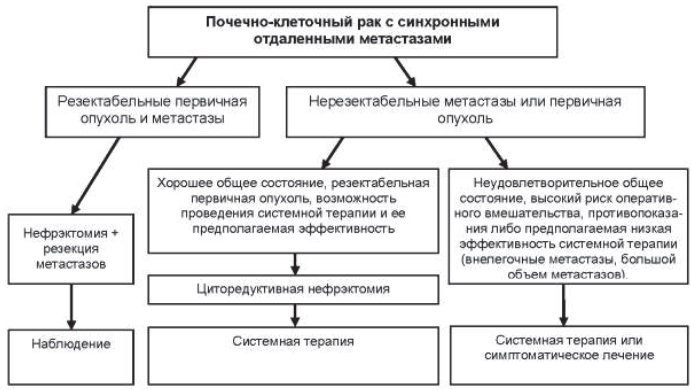
Рисунок 32.1 – Лечение пациентов с ПКР с синхронными отдаленными метастазами
32.5.3.2. Циторедуктивная нефрэктомия с последующей системной терапией у пациентов с множественными и/или нерезектабельными отдаленными метастазами показана при удовлетворительным общем состоянии, наличии большой первичной опухоли и небольшом объеме метастатических очагов.
32.5.4. Системная терапия распространенного ПКР
32.5.4.1. Таргетная терапия
При возможности по решению консилиума могут применяться следующие препараты таргетной терапии (показания к назначению таргетных препаратов отражены в таблице 32.5)
- ингибиторы тирозинкиназы (сунитиниб, сорафениб, пазопаниб, акситиниб)
- ингибиторы-mTOR (темсиролимус, эверолимус)
- моноклональные антитела (бевацизумаб в комбинации с интерфероном-альфа)
Для оценки прогноза следует использовать шкалу MSKCC, учитывая нижеперечисленные факторы риска:
- общее состояние по шкале Карновского > 80 баллов или ECOG>1
- интервал от выявления опухоли до начала системной терапии менее 12 мес.
- концентрация гемоглобина в крови ниже нормы
- уровень ЛДГ > 1,5 раза выше нормы
- скорректированный уровень кальция в сыворотке крови > 2,4 ммоль/л [=уровень кальция (ммоль/л) + 0,02×(40-уровень альбумина плазмы (г/л)]
К Группе благоприятного прогноза относятся пациенты, без факторов риска, к Группе промежуточного прогноза – не более 2 факторов риска, к Группе неблагоприятного прогноза – ≥3 факторов риска.
Таблица 32.5
|
Терапия 1 линии
|
Выбор
|
Препарат
|
|
благоприятный / промежуточный прогноз
|
1
1 1 2 3 |
Сунитиниб
Пазопаниб
Бевацизумаб+интерферон-альфа
Интерферон-альфа
Общая гипертермия
|
|
неблагоприятный прогноз
|
1
2 3 |
Темсиролимус
Сунитиниб
Пазопаниб
|
|
Терапия 2 линии
|
Выбор
|
Препарат
|
|
после цитокинов или общей гипертермии
|
1
2 3 4 |
Акситиниб
Пазопаниб
Сорафениб
Сунитиниб
|
|
после первой линии ингибиторов VEGF
|
1
2 3 |
Акситиниб
Эверолимус
Сорафениб
|
32.5.4.2. Иммунотерапия
Иммунотерапия интерфероном-альфа 5 млн МЕ/м2 подкожно или внутримышечно 3 раза в неделю. Лечение продолжается до прогрессирования болезни или полной регрессии метастазов. Оценка эффекта каждые 3 месяца.
32.5.4.3. Общая гипертермия
Общая гипертермия с гипергликемией и химиотерапией доксорубицином в дозе 60 мг/м2 на фоне введения интерферона-альфа или без. При частичной регрессии метастазов в случае появления технических возможностей производится их хирургическое удаление.
32.5.5. Лечение пациентов с местным рецидивом или метахронными отдаленными метастазами (рисунок 32.2)
32.5.5.1. При местном рецидиве после органоуносящего лечения при наличии возможности показано удаление рецидива.
32.5.5.2. При местном рецидиве после органосохраняющего лечения показано оперативное лечение (нефрэктомия, резекция почки, абляция) в зависимости от клинической ситуации.
32.5.5.3. У пациентов с резектабельными метахронными метастазами и удовлетворительным общим состоянием показано удаление метастазов, особенно при наличии эффекта от предоперационной системной терапии.
32.5.5.4. У пациентов с множественными и/или нерезектабельными метахронными метастазами и удовлетворительным общим состоянием показано проведение системной терапии.
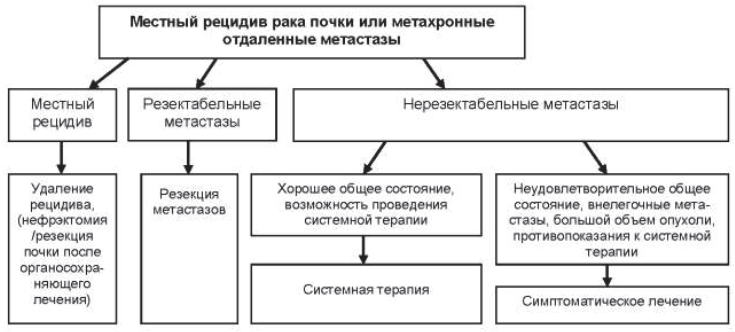
Рисунок 32.2 – Алгоритм лечения пациентов с местным рецидивом или метахронными отдаленными метастазами
32.5.6. Дополнительные способы лечения метастатического ПКР
32.5.6.1. В случаях невозможности выполнить нефрэктомию у первичных пациентов с отдаленными метастазами при макрогематурии может выполняться эмболизация почечной артерии с гемостатической целью.
32.5.6.2. Паллиативная лучевая терапия показана при метастазах в костях скелета с выраженным болевым синдромом либо угрозой патологического перелома. Наличие нерезектабельных костных метастазов является показанием к терапии бисфосфонатами.
32.5.6.3. При наличии нерезектабельных метастазов в головном мозгу показана паллиативная лучевая терапия на головной мозг.
Информация
Источники и литература
-
Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2006-2019
- Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2006-2019 -
-
www.minzdrav.gov.by
- www.minzdrav.gov.by -
Информация
ГЛАВА 2
ОЦЕНКА ОБЩЕГО СОСТОЯНИЯ ОНКОЛОГИЧЕСКОГО ПАЦИЕНТА
Общее состояние онкологического пациента (Performance status) рекомендовано оценивать по индексу Карновского (0–100 баллов) или шкале ECOG (0–4 балла) (таблицы 2.1, 2.2).
Таблица 2.1. Индекс Карновского
Таблица 2.1. Индекс Карновского
|
Нормальная физическая активность, пациент не нуждается в специальном уходе
|
100 баллов | Состояние нормальное, нет жалоб и симптомов заболевания |
| 90 баллов | Нормальная активность сохранена, но имеются незначительные симптомы заболевания | |
| 80 баллов | Нормальная активность возможна при дополнительных усилиях, при умеренно выраженных симптомах заболевания | |
|
Ограничение нормальной активности при сохранении полной независимости пациента
|
70 баллов | Пациент обслуживает себя самостоятельно, но не способен к нормальной деятельности или работе |
| 60 баллов | Пациент иногда нуждается в помощи, но в основном обслуживает себя сам | |
| 50 баллов | Пациенту часто требуется помощь и медицинское обслуживание | |
|
Пациент не может обслуживать себя самостоятельно, необходим уход или госпитализация
|
40 баллов | Большую часть времени пациент проводит в постели, необходим специальный уход и посторонняя помощь |
| 30 баллов | Пациент прикован к постели, показана госпитализация, хотя терминальное состояние не обязательно | |
| 20 баллов | Сильные проявления болезни, необходима госпитализация и поддерживающая терапия | |
| 10 баллов | Умирающий пациент, быстрое прогрессирование заболевания | |
| 0 баллов | Смерть |
Таблица 2.2. Оценка статуса пациента по шкале ECOG
| Оценка | |
| 0 | Пациент полностью активен, способен выполнять все, как и до заболевания (90–100 баллов по шкале Карновского) |
| 1 | Пациент неспособен выполнять тяжелую, но может выполнять легкую или сидячую работу (например, легкую домашнюю или канцелярскую работу, 70–80 баллов по шкале Карновского) |
| 2 | Пациент лечится амбулаторно, способен к самообслуживанию, но не может выполнять работу. Более 50 % времени бодрствования проводит активно – в вертикальном положении (50–60 баллов по шкале Карновского) |
| 3 | Пациент способен лишь к ограниченному самообслуживанию, проводит в кресле или постели более 50 % времени бодрствования (30–40 баллов по шкале Карновского) |
| 4 | Пациент, совершенно не способен к самообслуживанию, прикован к креслу или постели (10–20 баллов по шкале Карновского) |
Приложение
ТАБЛИЦЫ СООТВЕТСТВИЯ «СТАДИЯ-TNM» ДЛЯ РЯДА ЛОКАЛИЗАЦИЙ: ТОНКИЙ КИШЕЧНИК, АМПУЛА ФАТЕРОВА СОСКА, ТИМОМА, МЕЗОТЕЛИОМА ПЛЕВРЫ, КАРЦИНОМА МЕРКЕЛЯ КОЖИ, КОРА НАДПОЧЕЧНИКА
ТОНКИЙ КИШЕЧНИК C17
Таблица 1. Группировка по стадиям
| Стадия 0 | Tis | N0 | M0 |
| Стадия I | Т1, Т2 | N0 | M0 |
| Стадия IIА | Т3 | N0 | M0 |
| Стадия IIB | T4 | N0 | M0 |
| Стадия IIIA | Любая Т | N1 | M0 |
| Стадия IIIB | Любая Т | N2 | M0 |
| Стадия IV | Любая Т | Любая N | M1 |
АМПУЛА ФАТЕРОВА СОСКА C24.1
Таблица 2. Группировка по стадиям
| Стадия 0 | Tis | N0 | M0 |
| Стадия IA | Т1a | N0 | M0 |
| Стадия IB | Т1b, Т2 | N0 | M0 |
| Стадия IIА | Т3a | N0 | M0 |
| Стадия IIB | Т3b | N0 | M0 |
| Стадия IIIA | Т1a, Т1b, Т2, T3 | N1 | M0 |
| Стадия IIIB | Т4 | Любая N | M0 |
| Стадия IV | Любая Т | Любая N | M1 |
ТИМОМА C37, C38.1-3
Таблица 3. Группировка по стадиям
| Стадия I | T1 | N0 | M0 |
| Стадия II | T2 | N0 | M0 |
| Стадия IIIА | T3 | N0 | M0 |
| Стадия IIIB | T4 | N0 | M0 |
| Стадия IVA | Любая Т |
N1
N0, N1
|
M0
M1A
|
| Стадия IVB | Любая Т | Любая N | M1B |
МЕЗОТЕЛИОМА ПЛЕВРЫ C45.0
Таблица 4. Группировка по стадиям
| Стадия IA | T1 | N0 | M0 |
| Стадия IB | T2, T3 | N0 | M0 |
| Стадия II | T1, T2 | N1 | M0 |
| Стадия IIIА | T3 | N1 | M0 |
| Стадия IIIB | T1, T2, T3, T4 |
N1 Любая N |
M0 |
| Стадия IV | Любая Т | Любая N | M1 |
КАРЦИНОМА МЕРКЕЛЯ C44, C63.2
Таблица 5а. Группировка по стадиям клиническая
| Стадия 0 | Tis | N0 | M0 |
| Стадия I | Т1 | N0 | M0 |
| Стадия IIА | T2, Т3 | N0 | M0 |
| Стадия IIB | Т4 | N0 | M0 |
| Стадия III | Любая Т | N1, N2, N3 | M0 |
| Стадия IV | Любая Т | Любая N | M1 |
Таблица 5б. Группировка по стадиям патоморфологическая
| Стадия 0 | Tis | N0 | M0 |
| Стадия I | Т1 | N0 | M0 |
| Стадия IIА | Т2, T3 | N0 | M0 |
| Стадия IIB | Т4 | N0 | M0 |
| Стадия IIIA |
Т0
Т1, Т2, T3, Т4
|
N1b
N1a
|
M0 |
| Стадия IIIB | Любая Т | N1, N2, N3 | M0 |
| Стадия IV | Любая Т | Любая N | M1 |
КОРА НАДПОЧЕЧНИКА C74.0
Таблица 6. Группировка по стадиям
| Стадия I | Т1 | N0 | M0 |
| Стадия II | Т2 | N0 | M0 |
| Стадия III |
Т1, T2
Т3, T4
|
N1
N0, N1
|
M0 |
| Стадия IV | Любая Т | Любая N | M1 |
Под редакцией
д-р мед. наук, проф. О.Г.Суконко,
д-р мед. наук, проф., член-корр. НАН Беларуси С.А.Красный
Авторский коллектив:
Антоненкова Нина Н., д.м.н., доц.;
Ануфреенок И.В., к.м.н.;
Артемова Н.А., д.м.н., доц.;
Баранов А.Ю., к.м.н.;
Баранов Е.В., к.м.н.;
Бармотько М.А.;
Грачев Ю.Н., к.м.н.;
Демешко П.Д., д.м.н.;
Демидчик Ю.Е., д.м.н., проф.;
Дзюбан В.П.;
Доломанова Е.В.;
Дубровский А.Ч., к.м.н.;
Евмененко А.А.;
Ермаков Н.Б., к.м.н.;
Жаврид Э.А., д.м.н., проф.;
Жарков В.В, д.м.н., проф.;
Жиляева Е.П.;
Жуковец А.Г., к.м.н.;
Зеленкевич И.А., к.м.н.;
Ильин И.А., к.м.н.;
Караник В.С., к.м.н.;
Карман А.В., к.м.н., доц.;
Киселев П.Г., к.м.н.;
Клименко Д.П.;
Колядич Г.И., к.м.н.;
Кондратович В.А.;
Котов А.А., к.м.н.;
Кохнюк В.Т., д.м.н., проф.;
Красный С.А., д.м.н., проф.;
Крутилина Н.И., д.м.н., проф.;
Курченков А.Н., к.м.н.;
Курчин В.П., д.м.н.;
Левин Л.Ф.;
Леонова Т.А.;
Мавричев А.С., д.м.н., проф.;
Мавричев С.А., к.м.н.;
Малькевич В.Т., д.м.н., доц.;
Маньковская С.В.;
Матылевич О.П., к.м.н.;
Минайло И.И., к.м.н.;
Минич А.А., к.м.н.;
Моисеев П.И., к.м.н.;
Набебина Т.И., к.м.н.;
Науменко Л.В., к.м.н.;
Океанов А.Е., д.м.н., проф.;
Пархоменко Л.Б., к.м.н., доц.;
Петрушенко Ю.И.;
Писаренко А.М.;
Поляков С.Л., к.м.н.;
Портянко А.С., д.м.н., доц.;
Прохорова В.И., д.м.н., проф.;
Ребеко И.В., к.м.н.;
Ревтович М.Ю., к.м.н.;
Ролевич А.И., д.м.н.;
Рындин А.А.;
Рябчевский А.Н.;
Синайко В.В., к.м.н.;
Субоч Е.И., к.м.н.;
Суколинская Е.В., к.м.н.;
Суконко О.Г., д.м.н., проф.;
Суслова В.А., к.м.н.;
Тризна Н.М., к.м.н.;
Фридман М.В., д.м.н.;
Шаповал Е.В., д.м.н.;
Шмак А.И., д.м.н.
Список сокращений:
CTV – клинический объем облучения
GTV – определяемый объем опухоли
ICD – Международная классификация болезней
ITC – отдельные опухолевые клетки
PTV – планируемый объем облучения
UICC – Международный противораковый союз
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
АЧТВ – активированное частичное тромбопластиновое время
ВАТС – видео-ассистированной тораскопии
ВОЗ – Всемирная организация здравоохранения
ВПЧ – вирус папилломы человека
ВЯВ – внутренняя яремная вена;
ГИСО – гастроинтенстинальные стромальные опухоли
ГПДР – гастропанкреатодуоденальная резекция
ГЦР – гепатоцеллюлярный рак
ЖКТ – желудочно-кишечный тракт
ИГХ – иммуногистохимическое исследование
ИОУЗИ – интраоперационное УЗИ
КТ – компьютерная томография
ЛДГ – лактатдегидрогеназа
МНО – международное нормализованное отношение
МРТ – магнитно-резонансная томография
МСКТ – многослойная компьютерная томография
ОГК – органы Грудной клетки
ПВ – протромбиновое время
ПЖ – поджелудочная железа
ПЭТ – позитронно-эмиссионная томография
РЖП – рак желчного пузыря
РОД – разовая облучающая доза
РПК – рак прямой кишки
РПХГ – ретроградная панкреатохолангиография
СОД – суммарная облучающая доза
ТВ – тромбиновое время
ТДПЭ – тотальная дуоденопанкреатэктомия
УЗИ – ультразвуковое исследование
ФВД – функция внешнего дыхания
ФДГ – фтордезоксиглюкоза
ФЭГДС – фиброгастродуоденоскопия
ХЦР – холангиоцеллюлярного рака
ЦНС – центральная нервная система
ЧЧХГ – чрескожная чреспеченочная холангиография
ЧЭИ – чрескожная этаноловая инъекция
ЩФ – щелочная фосфатаза
ЭВВ – эмболизация воротной вены
ЭКГ – электрокардиограмма
ЭУЗИ – эндоскопическое ультразвуковое исследование
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.