Диагностика и лечение демпинг-синдрома (взрослое население)
Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки
 Версия: Клинические протоколы 2025 (Беларусь)
Версия: Клинические протоколы 2025 (Беларусь)
Другие нарушения органов пищеварения после медицинских процедур, не классифицированные в других рубриках (K91.8), Синдромы оперированного желудка (K91.1)
Гастроэнтерология
Общая информация
Краткое описание
УТВЕРЖДЕНО
Постановление
Министерства здравоохранения
Республики Беларусь
11.11.2025 № 185
КЛИНИЧЕСКИЙ ПРОТОКОЛ
«Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
ГЛАВА 1
ОБЩИЕ ПОЛОЖЕНИЯ
1. Настоящий клинический протокол определяет общие требования к объему оказания медицинской помощи в амбулаторных и стационарных условиях пациентам (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки (шифры по международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (далее – МКБ-10) – К20 Эзофагит, К21 Гастроэзофагеальный рефлюкс, К22.2 Непроходимость пищевода, К25 Язва желудка, К26 Язва двенадцатиперстной кишки, К27 Пептическая язва неуточненной локализации, К28 Гастроеюнальная язва, К29 Гастрит и дуоденит, К30 Функциональная диспепсия, К91.1 Синдромы оперированного желудка, К91.2 Нарушение всасывания после хирургического вмешательства, не классифицированное в других рубриках, Y40 Антибиотики системного действия, Y41 Другие противоинфекционные и противопаразитарные средства системного действия, Y42 Гормоны и их синтетические заменители и антагонисты, не классифицированные в других рубриках, Y43 препараты преимущественно системного действия, Y44 Препараты, влияющие преимущественно на компоненты крови, Y45 Аналгезирующие, жаропонижающие и противовоспалительные средства).
2. Диагностика заболеваний пищевода, желудка и двенадцатиперстной кишки установлена согласно приложению 1.
3. Фармакотерапия назначается в соответствии с настоящим клиническим протоколом с учетом всех индивидуальных особенностей пациента, тяжести заболевания, наличия сопутствующей патологии и клинико-фармакологической характеристики лекарственных препаратов (далее – ЛП). При этом необходимо учитывать наличие индивидуальных медицинских противопоказаний, аллергологический и фармакологический анамнез.
Применение ЛП осуществляется по медицинским показаниям и в режиме дозирования в соответствии с общей характеристикой ЛП и инструкцией по медицинскому применению (листком–вкладышем). Допускается включение в схему лечения ЛП по медицинским показаниям, не указанным в инструкции по медицинскому применению (листке–вкладыше), дополнительно указываются особые условия назначения, способ применения, доза, длительность и кратность приема.
По решению врачебного консилиума объем лечения может быть расширен с использованием других методов, не включенных в настоящий клинический протокол, если это осуществляется в интересах пациента по жизненным показаниям.
98. Демпинг-синдромом является группа симптомов, которая чаще всего развивается у пациентов, перенесших хирургическое вмешательство по полному или частичному удалению желудка, пищевода, или у пациентов, кому было выполнено хирургическое шунтирование, за счет быстрого перемещения гиперосмолярного химуса из желудка в тонкую кишку. Возникает, как правило, в первые 6 месяцев после хирургического вмешательства.
ГЛАВА 8
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДЕМПИНГ-СИНДРОМА
98. Демпинг-синдромом является группа симптомов, которая чаще всего развивается у пациентов, перенесших хирургическое вмешательство по полному или частичному удалению желудка, пищевода, или у пациентов, кому было выполнено хирургическое шунтирование, за счет быстрого перемещения гиперосмолярного химуса из желудка в тонкую кишку. Возникает, как правило, в первые 6 месяцев после хирургического вмешательства.
Классификация
ГЛАВА 8
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДЕМПИНГ-СИНДРОМА
99.1. по варианту развития и течению:
99. Выделяются следующие классификации демпинг-синдрома:
99.1. по варианту развития и течению:
- ранний демпинг-синдром – гастроинтестинальные и системные симптомы, возникающие во время приема пищи или в течение 1 часа после еды. Наиболее чувствительным клиническим признаком раннего демпинг-синдрома является увеличение частоты пульса более чем на 10 ударов в минуту через 30 минут после приема 75 г глюкозы, растворенной в 200 мл воды;
- поздний демпинг-синдром – вазомоторные симптомы, возникающие через 1–3 часа после приема пищи. Лабораторным признаком является спонтанная, а также выявленная при выполнении модифицированного перорального теста нарушения толерантности к глюкозе гипогликемия ниже 2,8 ммоль/л;
- сочетание раннего и позднего демпинг-синдрома;
99.2. по степени тяжести течения:
- I степень (легкая). Провоцирующими факторами возникновения приступа являются сладкая пища и молоко. Симптомы (слабость, головокружение, потливость, бледность) слабо выражены и непродолжительны по времени (чаще 10–15 минут, не более получаса).
Гемодинамика во время приступа, как правило, стабильная. При рентгенологическом исследовании верхних отделов ЖКТ эвакуация контрастного вещества из культи желудка проходит за 15–20 минут, а длительность пассажа по тонкой кишке – 3–4 часа;
- II степень (средней тяжести). Приступы могут возникать после приема любой пищи и длятся 30–60 минут. Симптомы (слабость, головокружение, потливость, бледность) имеют более выраженный характер, к ним могут присоединяться вазомоторные симптомы (жалобы на шум в ушах, тошноту, парестезии, ощущение жара, тахикардии). Стул неустойчивый. Отмечается изменение гемодинамики: частота сердечных сокращений (далее – ЧСС) возрастает на 15–20 ударов в минуту, систолическое артериальное давление (далее – АД) снижается на 10 мм рт.ст. По данным рентгеноскопии, эвакуация сульфата бария занимает 10–15 минут, а пассаж по тонкой кишке проходит за 2,5–3 часа;
- III степень (тяжелая форма заболевания). Расстройства возникают после каждого приема пищи, протекают по типу тяжелого вегетативного криза (ЧСС возрастает на 20–30 ударов в минуту, АД снижается на 15–20 мм рт.ст.) продолжительностью 1,5–2 часа. Контраст из культи желудка эвакуируется за 5–10 минут, а его пассаж по тонкой кишке совершается за 2–2,5 часа.
100. Формулировка диагноза включает:
- указание на заболевание и объем проведенного хирургического вмешательства;
- вариант развития демпинг-синдрома;
- тяжесть течения демпинг-синдрома.
Клиническая картина
Cимптомы, течение
ГЛАВА 8
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДЕМПИНГ-СИНДРОМА
101. Клиническими критериями демпинг-синдрома являются:
- гастроинтестинальные симптомы (боли в животе, абдоминальный дискомфорт, ощущение переполнения живота, вздутие, урчание в животе, тошнота, рвота, диарея);
- системные (вазомоторные) симптомы (ощущение жара, потливость, бледность, липкость кожи, слабость, усталость, желание прилечь после еды, учащенное сердцебиение, тремор, головные боли, головокружение, спутанностью сознания, обморок, синкопальное состояние, потеря сознания).
Диагностика
ГЛАВА 8
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДЕМПИНГ-СИНДРОМА
- индекс Сигстада > 7 по системе диагностических баллов Сигстада согласно приложению 12;
- положительный модифицированный пероральный тест нарушения толерантности к глюкозе (тест считается положительным, если возникает поздняя (120–180 минут) гипогликемия или если происходит раннее (30 минут) повышение уровня гематокрита (более чем на 3 %), или увеличивается частота пульса более чем на 10 ударов в минуту через 30 минут после приема глюкозы;
- рентгенологические особенности демпинг-синдрома (быстрое опорожнение культи желудка от принятого контрастного вещества, значительное усиление перистальтики тонкой и толстой кишки, сменяющееся инертностью; характерен провал первой 1/3 или 1/2 порции контрастной взвеси из желудка в тощую кишку в течение 1–2 минут с более длительной эвакуацией оставшейся части контраста);
- положительный результат водородного дыхательного теста после приема глюкозы;
- исключение иных причин симптомов (послеоперационные стриктуры, спайки, инсулинома и иное).
102. Диагностическими являются следующие критерии демпинг-синдрома или их сочетание:
- наличие гастроинтестинальных (абдоминальная боль, вздутие, урчание в животе, тошнота, рвота, диарея) и (или) системных (слабость, головокружение, потливость, бледность, желание прилечь после еды, учащенное сердцебиение) симптомов, возникающих во время приема пищи и (или) после еды у пациента, перенесшего хирургическое вмешательство на пищеводе или желудке;
- индекс Сигстада > 7 по системе диагностических баллов Сигстада согласно приложению 12;
- положительный модифицированный пероральный тест нарушения толерантности к глюкозе (тест считается положительным, если возникает поздняя (120–180 минут) гипогликемия или если происходит раннее (30 минут) повышение уровня гематокрита (более чем на 3 %), или увеличивается частота пульса более чем на 10 ударов в минуту через 30 минут после приема глюкозы;
- рентгенологические особенности демпинг-синдрома (быстрое опорожнение культи желудка от принятого контрастного вещества, значительное усиление перистальтики тонкой и толстой кишки, сменяющееся инертностью; характерен провал первой 1/3 или 1/2 порции контрастной взвеси из желудка в тощую кишку в течение 1–2 минут с более длительной эвакуацией оставшейся части контраста);
- положительный результат водородного дыхательного теста после приема глюкозы;
- исключение иных причин симптомов (послеоперационные стриктуры, спайки, инсулинома и иное).
103. Оценка статуса питания проводится:
- по ИМТ согласно приложению 13;
- в соответствии с критериями высокого нутритивного риска согласно приложению 14;
- по шкале нутритивного риска (NSR) согласно приложению 15;
- в соответствии с клинической диагностикой саркопении согласно приложению 16;
- инструментальными методами: биоимпедансный анализ состава тела человека; двойная рентгеновская абсорбциометрия; инфракрасная спектроскопия.
Лечение
ГЛАВА 8
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДЕМПИНГ-СИНДРОМА
104. Целями лечения демпинг-синдрома являются:
- купирование (уменьшение) симптомов;
- предотвращение развития мальнутриции.
106.1. комплекс мероприятий по коррекции питания и образа жизни: употребление в пищу продуктов с высоким содержанием клетчатки и белков; отказ от продуктов, содержащих быстро усваиваемые углеводы, и жидкостей, повышающих осмолярность в просвете кишечной трубки (молоко, соки); частое дробное питание небольшими порциями; откладывание приема жидкости минимум на 30 минут после еды; горизонтальное положение в течение 30 минут после еды для замедления опорожнения желудка и уменьшения симптомов;
106.2. применение добавок к пище, повышающих ее вязкость (гуаровая камедь, пектин и глюкоманнан);
106.3. фармакотерапию при неэффективности модификации питания и образа жизни: при раннем и позднем демпинг-синдроме назначается октреотид (раствор для инъекций 0.01 % 1 мл) 25–50 мкг подкожно 1–3 раза в сутки за 15–30 минут до приема пищи, по желанию пациента или в зависимости от планируемого потребления калорий (углеводов) в течение нескольких недель или месяцев;
106.4. хирургическое вмешательство при рефрактерном демпинг-синдроме:
107. Медицинское наблюдение пациентов с демпинг-синдромом в амбулаторных условиях осуществляется в организациях здравоохранения, оказывающих медицинскую помощь по месту жительства (месту пребывания), месту работы (учебы, службы) граждан, иных организациях здравоохранения.
Медицинское наблюдение пациентов при демпинг-синдроме осуществляется врачом-хирургом (при отсутствии врачом – терапевтом участковым (врачом общей практики) до исчезновения симптомов.
106. Лечение пациента с демпинг-синдромом включает:
106.1. комплекс мероприятий по коррекции питания и образа жизни: употребление в пищу продуктов с высоким содержанием клетчатки и белков; отказ от продуктов, содержащих быстро усваиваемые углеводы, и жидкостей, повышающих осмолярность в просвете кишечной трубки (молоко, соки); частое дробное питание небольшими порциями; откладывание приема жидкости минимум на 30 минут после еды; горизонтальное положение в течение 30 минут после еды для замедления опорожнения желудка и уменьшения симптомов;
106.2. применение добавок к пище, повышающих ее вязкость (гуаровая камедь, пектин и глюкоманнан);
106.3. фармакотерапию при неэффективности модификации питания и образа жизни: при раннем и позднем демпинг-синдроме назначается октреотид (раствор для инъекций 0.01 % 1 мл) 25–50 мкг подкожно 1–3 раза в сутки за 15–30 минут до приема пищи, по желанию пациента или в зависимости от планируемого потребления калорий (углеводов) в течение нескольких недель или месяцев;
106.4. хирургическое вмешательство при рефрактерном демпинг-синдроме:
- наложение питающей еюностомы или гастростомы (рефрактерный демпинг-синдром после фундопликации по Ниссену) для обеспечения энтерального питания;
- повторное реконструктивное хирургическое вмешательство.
107. Медицинское наблюдение пациентов с демпинг-синдромом в амбулаторных условиях осуществляется в организациях здравоохранения, оказывающих медицинскую помощь по месту жительства (месту пребывания), месту работы (учебы, службы) граждан, иных организациях здравоохранения.
Медицинское наблюдение пациентов при демпинг-синдроме осуществляется врачом-хирургом (при отсутствии врачом – терапевтом участковым (врачом общей практики) до исчезновения симптомов.
Госпитализация
ГЛАВА 8
ДИАГНОСТИКА И ЛЕЧЕНИЕ ДЕМПИНГ-СИНДРОМА
105. Медицинскими показаниями для госпитализации пациента с демпинг-синдромом являются:
- ранний и (или) поздний демпинг-синдром II–III степени (пациент госпитализируется в терапевтическое или гастроэнтерологическое отделение РОЗ, ГОЗ, ООЗ);
- рефрактерный демпинг-синдром при необходимости наложения питательной еюностомы или гастростомы (пациент госпитализируется в хирургическое отделение РОЗ, ГОЗ, ООЗ), при необходимости повторного хирургического вмешательства (пациент госпитализируется в хирургическое отделение ООЗ).
Информация
Источники и литература
-
Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов 2025
-
www.minzdrav.gov.by
Информация
ПОСТАНОВЛЕНИЕ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ
РЕСПУБЛИКИ БЕЛАРУСЬ
11 ноября 2025 г. № 185
Об утверждении клинических протоколов
На основании абзаца девятого части первой статьи 1 Закона Республики Беларусь от 18 июня 1993 г. № 2435-XII «О здравоохранении», подпункта 8.3 пункта 8 Положения о Министерстве здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446, Министерство здравоохранения Республики Беларусь ПОСТАНОВЛЯЕТ:
1. Утвердить:
клинический протокол «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с заболеваниями кишечника» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с заболеваниями печени» (прилагается);
клинический протокол «Диагностика и лечение пациентов (взрослое население) с заболеваниями желчного пузыря, желчевыводящих путей и поджелудочной железы» (прилагается).
2. Признать утратившим силу постановление Министерства здравоохранения Республики Беларусь от 1 июня 2017 г. № 54 «Об утверждении клинического протокола «Диагностика и лечение пациентов с заболеваниями органов пищеварения».
3. Настоящее постановление вступает в силу после его официального опубликования.
Министр А.В.Ходжаев
СОГЛАСОВАНО
Брестский областной исполнительный комитет
Витебский областной исполнительный комитет
Гомельский областной исполнительный комитет
Гродненский областной исполнительный комитет
Могилевский областной исполнительный комитет
Минский областной исполнительный комитет
Минский городской исполнительный комитет
Государственный пограничный комитет Республики Беларусь
Комитет государственной безопасности Республики Беларусь
Министерство внутренних дел Республики Беларусь
Министерство обороны Республики Беларусь
Министерство по чрезвычайным ситуациям Республики Беларусь
Национальная академия наук Беларуси
Управление делами Президента Республики Беларусь
Диагностика заболеваний пищевода, желудка и двенадцатиперстной кишки
Приложение 1
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Диагностика заболеваний пищевода, желудка и двенадцатиперстной кишки
| № п/п | Наименование заболевания (синдрома) | Шифры по МКБ-10 | Диагностика | |
| обязательная | дополнительная | |||
| 1 | ГЭРБ |
К21.0;
К21.9
|
Измерение длины тела, масса тела, ИМТ.
ОАК.
Общий анализ мочи (далее – ОАМ).
БИК: глюкоза, ХС, билирубин, АсАТ, АлАТ.
Электрокардиограмма (далее – ЭКГ).
ЭГДС с гастробиопсией, при подозрении на пищевод Барретта – с биопсией слизистой оболочки дистального отдела пищевода
|
Рентгенография пищевода и желудка с контрастированием, при необходимости – исследование на трохоскопе (при дисфагии, подозрении на ГПОД).
УЗИ ОБП (при симптомах диспепсии).
Суточная внутрипищеводная рН-метрия (импедансометрия) (при отсутствии эффекта от стандартной терапии, отсутствии типичных симптомов, подозрении на функциональное заболевание пищевода).
Эндоскопия пищевода с увеличением (при пищеводе Барретта или подозрении на него), хромоэндоскопия.
Терапевтический тест с ИПП (при загрудинной боли или других симптомах, связь которых с рефлюксом требуется уточнить).
Консультация врача-кардиолога, проба с физической нагрузкой (велоэргометрия, тредмил), холтеровское мониторирование ЭКГ (далее – ХМ ЭКГ) (при болях в грудной полости).
Консультация врача-оториноларинголога (при наличии соответствующих атипичных симптомов).
Консультация врача-пульмонолога (при хроническом кашле, симптомах бронхоспазма).
Консультация врача-онколога (при пищеводе Барретта с дисплазией)
|
| 2 | ЭоЭ |
К20;
К22.2
|
Измерение длины тела, массы тела, ИМТ.
ОАК с определением числа эозинофилов.
ОАМ.
БИК: глюкоза, ХС, билирубин, АсАТ, АлАТ.
ЭКГ.
ЭГДС с биопсией слизистой оболочки пищевода (не менее 6 биоптатов: по 3 из дистального и среднего (проксимального) сегментов пищевода), а также биопсия из желудка и двенадцатиперстной кишки (для исключения эозинофильного поражения)
|
Рентгенография пищевода и желудка с контрастированием, при необходимости – исследование на трохоскопе (при дисфагии), с целью определения наличия и распространенности стриктур.
УЗИ ОБП (при симптомах диспепсии).
Суточная внутрипищеводная рН-метрия (импедансометрия) (для верификации сочетания с ГЭРБ).
Манометрия пищевода высокого разрешения (для оценки сократительной функции пищевода и нижнего пищеводного сфинктера).
ЭГДС высокого разрешения, хромоэндоскопия.
Консультация врача-эндоскописта, врача-хирурга (при стриктурах и сужении пищевода).
Консультация врача – аллерголога-иммунолога (при симптомах пищевой аллергии).
Консультация врача-кардиолога, проба с физической нагрузкой (велоэргометрия, тредмил), ХМ ЭКГ (при болях в грудной полости)
|
| 3 |
Гастродуоденальные язвы;
НПВП-гастропатия
|
К25–30;
Y40;
Y41;
Y42;
Y43;
Y44;
Y45
|
Измерение длины тела, массы тела, ИМТ.
ОАК.
ОАМ.
БИК: билирубин, АсАТ, АлАТ, глюкоза, ХС, мочевина, креатинин.
ЭКГ.
ЭГДС; при язве желудка – биопсия краев язвы (в случае язвы желудка, осложненной кровотечением, биопсия выполняется при контрольной ЭГДС, во время которой не выявлено признаков кровотечения) (3–4 биоптата) для исключения малигнизации и биопсия вдали от края язвы – для гистологической диагностики гастрита и оценки Нр-инфекции.
Определение Нр-инфекции (до начала лечения): быстрый уреазный тест
с биоптатом желудка или гистологическое исследование биоптатов желудка, взятых не из края язвы, или 13С-дыхательный тест, или определение антигенов Hp-инфекции в кале, или определение антител к Нр-инфекции в сыворотке крови*.
УЗИ ОБП
|
Определение групп крови по системам АВО и резус (при наличии симптомов кровотечения).
Общий белок (при нарушении статуса питания).
ЩФ, ГГТП, амилаза (при повышении АсАТ, АлАТ, ХС).
Электролиты крови (при рвоте).
Железо, ферритин (при кровотечении, анемии).
Рентгеноскопия желудка и двенадцатиперстной кишки.
Релаксационная дуоденография (при подозрении на пилородуоденальный стеноз, рак желудка, дуоденостаз).
Биопсия дуоденальной слизистой оболочки (при постбульбарных язвах, подозрительных на болезнь Крона).
Суточная внутрипищеводная рН-метрия (импедансометрия) (при язвах, резистентных к стандартной антисекреторной терапии).
Консультация врача-хирурга (при наличии осложнений: кровотечение; пенетрация; перфорация; пилородуоденальный стеноз).
Консультация врача-онколога (при диагностике ракового изъязвления, при малигнизации язвы), при дисплазии тяжелой степени.
Эндосонография поджелудочной железы (при подозрении на гастриному)
|
| 4 | Хронический гастрит |
К29.3;
К29.4;
K29.5;
К29.6;
К29.7;
К29.8;
К29.9
|
Измерение длины тела, массы тела, ИМТ.
ОАК.
ОАМ.
БИК: глюкоза, ХС, билирубин, АсАТ, АлАТ.
ЭКГ.
ЭГДС с гастробиопсией:
- из антрального отдела желудка (2 фрагмента – по малой и по большой кривизне в 2 см от пилоруса) – для первичной диагностики гастрита, ассоциированного с Нр-инфекцией, пациентам, которым ранее не проводилась эрадикация;
- из антрального отдела желудка (2 фрагмента – по малой и по большой кривизне в 2 см от пилоруса) и тела желудка (2 фрагмента – по малой и большой кривизне в 8 см от кардии) – для оценки результата эрадикационной терапии, а также пациентам, которым ранее проводилась эрадикационная терапия без контроля эффективности;
- биопсия для стадирования по OLGA – всем пациентам старше 40 лет, которым ЭГДС проводится впервые; пациентам, у которых ранее выявлялась атрофия умеренной или тяжелой степени, метаплазия или дисплазия слизистой оболочки желудка; при подозрении на аутоиммунный гастрит; при наследственном анамнезе, отягощенном по раку желудка
|
Определение Нр-инфекции методами, отличными от гистологического (при необходимости быстрого ответа, сомнительных результатах гистологического исследования): быстрый уреазный тест или дыхательный 13С-тест, или определение антигенов Нр-инфекции в кале.
Определение антител к Нр-инфекции в сыворотке крови (в случае имевшего место за последние 2 недели приема ИПП, за последние 4 недели приема любых антибактериальных ЛП или при тяжелой атрофии слизистой оболочки желудка, или в случаях желудочно-кишечного кровотечения. Серологическое исследование не применяется при эрадикационной терапии в анамнезе).
Развернутый ОАК, включая MCV, MCH, ретикулоциты (при активном хеликобактерном гастрите, ассоциированном с анемией).
Пепсиноген I и II сыворотки крови (для серологической диагностики атрофического гастрита при отсутствии или сомнительных результатах гистологического исследования биоптатов желудка).
Железо, ферритин (при активном хеликобактерном гастрите, ассоциированном с анемией, или подозрении на латентный дефицит железа).
Витамин В12, антитела к париетальным клеткам и внутреннему
фактору Кастла (при атрофии в теле желудка в сочетании с симптомами макроцитарной анемии).
Консультация врача-гематолога, стернальная пункция (при подозрении на В12-дефицитную анемию).
УЗИ щитовидной железы, тиреотропный гормон (далее – ТТГ)
и антитела к тиреоидной пероксидазе (далее – АТ-ТПО) (при аутоиммунном гастрите). При превышении верхней границы референсного диапазона ТТГ, АТ-ТПО – консультация врача-эндокринолога.
Консультация врача-онколога (при наличии дисплазии тяжелой степени).
Консультация врача – аллерголога-иммунолога (при эозинофильном гастрите).
Антитела к глиадину и тканевой трансглютаминазе (при лимфоцитарном гастрите).
Илеоколоноскопия, энтероскопия (при гранулематозном гастрите).
Эндоскопия с увеличением, хромоскопия (при распространенной кишечной метаплазии, дисплазии, подозрении на ранний рак)
|
| 5 | Диспепсия | К30 |
Измерение длины тела, массы тела, ИМТ.
ОАК.
ОАМ.
БИК: билирубин, АсАТ, АлАТ, глюкоза, ХС, мочевина, креатинин.
ЭКГ.
УЗИ ОБП.
Определение Нр-инфекции (до начала лечения): гистологически или быстрый уреазный тест, или дыхательный 13С-тест, или определение антигенов Нр-инфекции в кале, или определение антител
к Нр-инфекции в сыворотке крови.
ЭГДС с гастробиопсией (осуществляется при любом из следующих случаев: наличие симптомов тревоги независимо от возраста; возраст старше 30 лет; при отсутствии эффекта от лечения)
|
Рентгеноконтрастное исследование желудка, релаксационная рентгеноконтрастная дуоденография (при подозрении на гастростаз, дуоденостаз).
Суточная внутрипищеводная рН-метрия (импедансометрия) (при отсутствии эффекта от стандартной терапии).
Консультация врача-психотерапевта (при неэффективности стандартной терапии)
|
| 6 | Демпинг-синдром | К91.1 |
Оценка статуса питания.
ОАК.
ОАМ.
БИК: глюкоза, альбумин, ХС, билирубин, АсАТ, АлАТ, ЩФ, ГГТП, альфа-амилаза; электролиты (калий, натрий, хлориды), СРБ, сывороточное железо, ферритин.
Модифицированный пероральный тест толерантности к глюкозе (75 г глюкозы, растворенной в 200 мл воды) с 30-минутными интервалами (в течение трех часов измеряются концентрация глюкозы в крови, уровень гематокрита, ЧСС и АД).
ЭКГ.
ЭГДС с биопсией слизистой оболочки, в том числе из культи желудка и гастроэнтероанастомоза (или эзофагоэнтероанастомоза).
Пассаж бария для определения ускоренной эвакуации из культи желудка и по тонкой кишке.
УЗИ ОБП
|
Водородный дыхательный тест с глюкозой.
Илеоколоноскопия.
Компьютерная томография (далее – КТ) (либо магнитно-резонансная томография (далее – МРТ) ОБП с внутривенным контрастированием и контрастированием пищеварительного тракта.
Энтерография.
Магнитно-резонансная холангиопанкреатография
|
| 7 | СПП | К91.2 |
Оценка статуса питания.
ОАК.
ОАМ.
БИК: глюкоза, альбумин, ХС, билирубин, АсАТ, АлАТ, ЩФ, ГГТП, альфа-амилаза; электролиты (калий, натрий, хлориды), СРБ, сывороточное железо, ферритин.
Копрограмма.
ЭКГ.
ЭГДС с биопсией слизистой оболочки, в том числе из гастроэнтероанастомоза или эзофагоэнтероанастомоза.
Обзорная рентгенография ОБП.
Пассаж бария для определения эвакуации из культи желудка и по тонкой кишке.
УЗИ ОБП.
Консультация врача-хирурга.
|
Илеоколоноскопия.
КТ или МРТ ОБП с внутривенным контрастированием и контрастированием пищеварительного тракта.
Энтерография.
Водородный дыхательный тест с глюкозой или галактозой.
|
______________________________
* Антитела к Нр-инфекции в сыворотке крови могут определяться в случае приема ИПП за последние 2 недели, приема любых антибактериальных ЛП за последние 4 недели или при тяжелой атрофии слизистой оболочки желудка, или в случаях желудочно-кишечного кровотечения. Серологическое исследование не применяется при эрадикационной терапии в анамнезе.
Терапевтический тест с ИПП
Стандартные дозы ИПП
Приложение 2
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Терапевтический тест с ИПП
| Медицинские показания |
наличие атипичных пищеводных или внепищеводных симптомов, подозрительных на ГЭРБ;
необходимость подтверждения связи симптомов с гастроэзофагельным рефлюксом
|
| Методика |
до начала теста регистрируются частота и тяжесть симптомов;
прием ИПП в высокой дозе (двойная доза утром и стандартная доза вечером) в течение 7–14 дней, продолжается регистрация частоты и тяжести симптомов
|
| Оценка |
положительный тест – уменьшение симптомов на 50 % и более или исчезновение;
отрицательный тест – нет существенных изменений симптомов
|
| Интерпретация | положительный тест подтверждает диагноз ГЭРБ |
Приложение 3
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Стандартные дозы ИПП
| № п/п | Международное непатентованное наименование | Форма выпуска | Стандартная доза |
| 1 | Омепразол | капсулы | 20 мг |
| 2 | Пантопразол | таблетки, кишечнорастворимые, покрытые пленочной оболочкой | 40 мг |
| 3 | Лансопразол | капсулы | 30 мг |
| 4 | Рабепразол | таблетки, кишечнорастворимые, покрытые пленочной оболочкой | 20 мг |
| 5 | Эзомепразол |
капсулы,
таблетки, кишечнорастворимые, покрытые пленочной оболочкой
|
20 мг |
Приложение 4
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Шкала активности ЭоЭ*
| № п/п | Описание \ Баллы | 1 балл | 2 балла | 4 балла | 15 баллов |
| 1 | Симптомы и осложнения | ||||
| 1.1 | Симптомы | Еженедельно | Ежедневно | Много раз за день или нарушают социальную активность | - |
| 1.2 | Осложнения | – | Вклинивание пищи в пищевод с экстренным обращением за медицинской помощью |
Вклинивание пищи в пищевод с экстренным обращением за медицинской помощью.
Госпитализация в связи с ЭоЭ
|
Перфорация пищевода.
Дефицит массы тела.
Рефрактерное течение ЭоЭ, необходимость прибегать к элементной диете, ГКС, терапии иммуномодуляторами
|
| 2 | Характеристика активности воспаления | ||||
| 2.1 | Эндоскопические особенности (отек, борозды, экссудат) | Локализованные | Диффузные | - | - |
| 2.2 | Гистологические особенности | 15–60 эозинофилов в поле зрения микроскопа высокого разрешения | Более 60 эозинофилов в поле зрения микроскопа высокого разрешения | - | - |
| 3 | Характеристика подслизистого фиброза | ||||
| Эндоскопические особенности (кольца, стриктуры | Легко проходимы для эндоскопа | Присутствуют, требуют дилатации или расширяются при затрудненном прохождении эндоскопа | - | Стандартный эндоскоп не проходит, повторяющиеся дилатации в возрасте старше 18 лет или хотя бы 1 дилатация в возрасте до 18 лет | |
______________________________
* Заполняется на каждом визите пациента с оценкой клинико-эндоскопической активности ЭоЭ:
неактивный: менее 1 балла;
легкая степень: 0–6 баллов;
средняя: 7–14 баллов;
высокая: более 15 баллов.
Шкала EREFS
Приложение 5
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Шкала EREFS
| № п/п | Критерии | Степень | Характеристика |
| 1 | Эксудат (Exudates) | 0 | Отсутствует |
| 1 | Слабый (белый налет, покрывающий до 10 % поверхности пищевода) | ||
| 2 | Сильный (белый налет, покрывающий более 10 % поверхности пищевода) | ||
| 2 | Кольца (Rings) | 0 | Отсутствуют |
| 1 | Слабые (тонкие циркулярные кольца при растяжении пищевода) | ||
| 2 | Умеренные (четкие циркулярные кольца, не препятствующие проведению стандартного взрослого эндоскопа диаметром 8,5–9 мм) | ||
| 3 | Сильные (четкие циркулярные кольца, препятствующие проведению стандартного взрослого эндоскопа диаметром 8,5–9 мм) | ||
| 3 | Отек (Edema) | 0 | Отсутствует (выраженный сосудистый рисунок) |
| 1 | Слабый (уменьшение выраженности сосудистого рисунка) | ||
| 2 | Сильный (отсутствие сосудистого рисунка) | ||
| 4 | Борозды (Furrows) | 0 | Отсутствуют |
| 1 | Слабые (вертикальные линии без видимого углубления) | ||
| 2 | Сильные (вертикальные линии с выраженным углублением (вдавлением) в слизистую оболочку) | ||
| 5 | Стриктуры (Strictures) | 0 | Отсутствуют |
| 1 | Присутствуют |
Приложение 6
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Основные эрадикационные протоколы
| № п/п | Название эрадикационного протокола | Содержание эрадикационного протокола | Длительность лечения (дни) |
| 1 | Стандартная висмут-содержащая квадротерапия |
ИПП в стандартной дозе внутрь 2 раза в сутки
+ коллоидного висмута трикалия дицитрата (таблетки, покрытые оболочкой, 120 мг) внутрь по 120 мг 4 раза в сутки за 30 минут до еды, последний прием возможен на ночь;
+ тетрациклин (таблетки, покрытые оболочкой, 100 мг) внутрь 500 мг 4 раза в сутки;
+ метронидазол (таблетки 250 мг) внутрь 500 мг 3 раза в сутки во время или после еды
|
10–14 |
| 2 | Висмут-содержащая квадротерапия с фуразолидоном и амоксициллином |
ИПП в стандартной дозе внутрь 2 раза в сутки
+ коллоидного висмута трикалия дицитрата (таблетки, покрытые оболочкой 120 мг) внутрь по 240 мг 2 раза в сутки за 30 минут до еды;
+ амоксициллин (таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг; капсулы 500 мг) внутрь 1000 мг 2 раза в сутки;
+ фуразолидон (таблетки 50 мг) внутрь 200 мг 2 раза в сутки
|
14 |
| 3 | Левофлоксацин-содержащая тройная терапия |
ИПП в стандартной дозе внутрь 2 раза в сутки
+ левофлоксацин (таблетки, капсулы) внутрь 500 мг 2 раза в сутки;
+ амоксициллин (таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг; капсулы 500 мг) внутрь 1000 мг 2 раза в сутки
|
10–14 |
| 4 | Висмут-содержащая квадротерапия с левофлоксацином |
ИПП в стандартной дозе внутрь 2 раза в сутки
+ левофлоксацин (таблетки, капсулы) внутрь 500 мг 2 раза в сутки;
+ амоксициллин (таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг; капсулы 500 мг) внутрь 1000 мг 2 раза в сутки;
+ коллоидного висмута трикалия дицитрата (таблетки, покрытые оболочкой, 120 мг) внутрь по 240 мг 2 раза в сутки за 30 минут до еды
|
14 |
| 5 | Тройная терапия с рифабутином |
ИПП в стандартной или двойной дозе внутрь 2 раза в сутки
+ амоксициллин (таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг; капсулы 500 мг) внутрь 1000 мг 2 раза в сутки;
+ рифабутин (капсулы 150 мг) внутрь 300 мг 1 раз в сутки или внутрь 150 мг 2 раза в сутки
|
10 |
| 6 | Оптимизированная висмут-содержащая квадротерапия |
ИПП в двойной дозе внутрь 2 раза в сутки
+ коллоидного висмута трикалия дицитрата (таблетки, покрытые оболочкой, 120 мг) внутрь по 120 мг 4 раза в сутки за 30 минут до еды, последний прием возможен на ночь;
+ тетрациклин (таблетки, покрытые оболочкой, 100 мг) внутрь 500 мг 4 раза в сутки;
+ метронидазол (таблетки 250 мг) внутрь 500 мг 4 раза в сутки во время или после еды
|
14 |
| 7 | Оптимизированная тройная терапия |
ИПП в двойной дозе внутрь 2 раза в сутки
+ кларитромицин (таблетки, покрытые оболочкой, 500 мг; таблетки, покрытые оболочкой, 250 мг) внутрь 500 мг 2 раза в сутки;
+ амоксициллин (таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг; капсулы 500 мг) внутрь 1000 мг 2 раза в сутки
|
14 |
| 8 | Оптимизированная сопутствующая квадротерапия |
ИПП в двойной дозе внутрь 2 раза в сутки
+ кларитромицин (таблетки, покрытые оболочкой, 500 мг; таблетки, покрытые оболочкой, 250 мг) внутрь 500 мг 2 раза в сутки;
+ амоксициллин (таблетки, покрытые оболочкой, 1000 мг; таблетки, покрытые оболочкой, 500 мг; капсулы 500 мг) внутрь 1000 мг 2 раза в сутки;
+ метронидазол (таблетки 500 мг) внутрь 500 мг 2 раза в сутки во время или после еды
|
14 |
Приложение 7
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Степени риска развития гастроинтестинальных осложнений
| № п/п | Группы риска | Характеристика |
| 1 | Низкий риск | Отсутствие факторов риска |
| 2 | Умеренный риск | Возраст старше 60 лет и (или) любой из следующих факторов риска: прием высоких доз НПВП; прием нескольких НПВП; сопутствующий прием низких доз АСК или других антитромбоцитарных ЛП, ГКС, антикоагулянтов, СИОЗС; наличие тяжелой сопутствующей патологии; лечение в отделении анестезиологии и реанимации; Нр-инфекция; курение; употребление алкогольных напитков |
| 3 | Высокий риск | Наличие осложненной (неосложненной) язвы в анамнезе или 2 и более фактора риска (возраст старше 60 лет и (или) любой из следующих факторов риска: прием высоких доз НПВП; прием нескольких НПВП; сопутствующий прием низких доз АСК или других антитромбоцитарных ЛП, ГКС, антикоагулянтов, СИОЗС; наличие тяжелой сопутствующей патологии; лечение в отделении анестезиологии и реанимации; Нр-инфекция; курение; употребление алкогольных напитков) |
Приложение 8
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Алгоритм оценки морфологических изменений слизистой оболочки желудка
| Методика забора биоптатов: |
два фрагмента из антрального отдела желудка в 2 см от привратника (по большой и малой кривизне), два фрагмента из тела желудка (по большой и малой кривизне), примерно в 8 см от кардии. Биоптаты из каждого отдела желудка помещаются в отдельные флаконы и соответствующим образом маркируются.
Биопсия для стадирования по OLGA включает забор 2 фрагментов из антрального отдела в 2 см от пилоруса по малой и большой кривизне, 1 фрагмента из угла желудка в тот же флакон и 2 фрагментов из тела желудка примерно в 8 см от кардии по большой и малой кривизне; при наличии очаговых изменений дополнительные биоптаты забираются из них и помещаются в отдельные флаконы.
При проведении эндоскопии по экстренным медицинским показаниям, перед или во время проведения различных методов лечения (хирургического, фармакотерапии) проведение биопсии при отсутствии видимых дефектов, изменений слизистой является необязательным.
При отсутствии результатов биопсии врач-эндоскопист при наличии медицинских показаний дает рекомендации о проведении повторной ЭГДС с биопсией
|
| Оценка топографии гастрита: |
антральный;
фундальный;
пангастрит
|
| Оценка морфологических изменений слизистой оболочки желудка |
0 – нет;
1+ – незначительное проявление;
2+ – умеренное проявление;
3+ – выраженное проявление
|
| Оцениваемые изменения: |
активность: по полиморфноядерной, в основном нейтрофильной, инфильтрации;
выраженность хронического воспаления: по мононуклеарной, преимущественно лимфоцитарной, инфильтрации;
атрофия: по уменьшению числа специализированных гландулоцитов;
кишечная метаплазия: по наличию интестинальных клеток;
обсеменение Hp-инфекцией: по количеству микробных тел при увеличении x 360 (1+ – до 20 микробных тел в поле зрения; 2+ – до 50; 3+ – более 50 микробных тел в поле зрения)
|
Приложение 9
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Визуально-аналоговая шкала для оценки морфологических изменений
Приложение 10
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
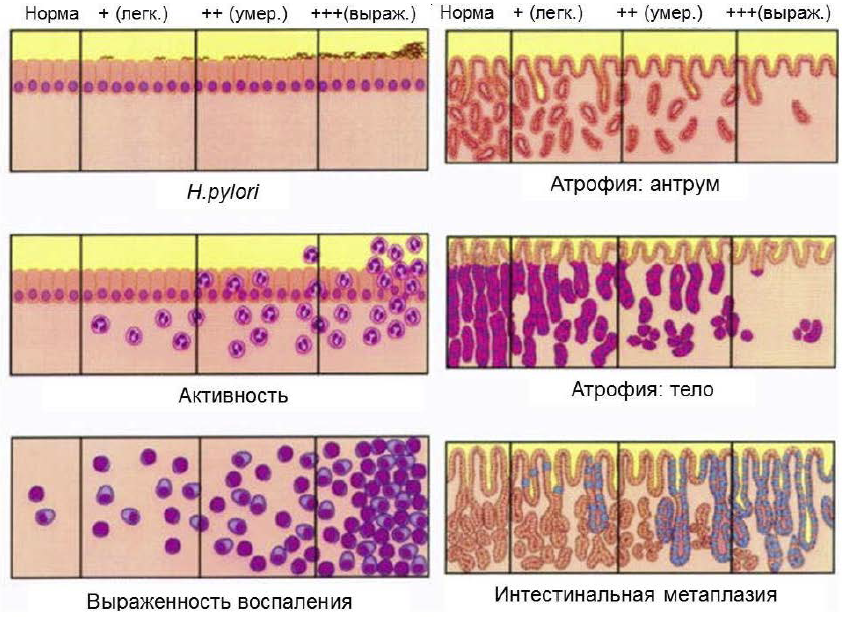
Градационная система OLGA
| Выраженность атрофии (метаплазии)* | Тело желудка | ||||
| нет | легкая | умеренная | тяжелая | ||
| Антрум | нет | стадия 0 | стадия I | стадия II | стадия II |
| легкая | стадия I | стадия I | стадия II | стадия III | |
| умеренная | стадия II | стадия II | стадия III | стадия IV | |
| тяжелая | стадия III | стадия III | стадия IV | стадия IV | |
______________________________
* Выраженность атрофии (метаплазии) определяется по проценту атрофированных и (или) метаплазированных желез с учетом всех биоптатов из данного отдела желудка: менее 30 % – легкая атрофия (метаплазия), 30–60 % – умеренная атрофия (метаплазия), более 60 % – тяжелая атрофия (метаплазия).
Оценка степени тяжести заболевания
Приложение 11
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Оценка степени тяжести заболевания
| № п/п | Оценка | Описание |
| 1 | Оценка частоты симптомов |
редкие: 2 раза в неделю и реже;
средней частоты: три и более раз в неделю, но не каждый день;
частые: ежедневно
|
| 2 | Оценка степени тяжести симптомов |
легкая (симптомы заболевания могут игнорироваться, не влияют на обычный ритм и работоспособность);
средняя (симптомы заболевания не могут игнорироваться и влияют на повседневный ритм и активность пациента);
тяжелая (симптомы заболевания сильно изменяют повседневный, обычный распорядок дня и активность пациента);
очень тяжелая (пациент нуждается в отдыхе, ЛП и медицинском наблюдении)
|
Приложение 12
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Система диагностических баллов Сигстада*
| № п/п | Симптомы | Баллы |
| 1 | Шок | +5 |
| 2 | Обморок, синкопальное состояние, потеря сознания | +4 |
| 3 | Желание лечь или сесть | +4 |
| 4 | Одышка, диспноэ | +3 |
| 5 | Слабость, утомление | +3 |
| 6 | Сонливость, дремота, апатия, засыпание | +3 |
| 7 | Учащенное сердцебиение | +3 |
| 8 | Беспокойств | +2 |
| 9 | Головокружение | +2 |
| 10 | Головные боли | +1 |
| 11 | Ощущение жара, потливость, бледность, липкость кожи | +1 |
| 12 | Тошнота | +1 |
| 13 | Ощущение переполнения живота, метеоризм | +1 |
| 14 | Урчание в животе | +1 |
| 15 | Отрыжка | –1 |
| 16 | Рвота | –4 |
______________________________
* Оценка более 7 баллов свидетельствует о наличии демпинг-синдрома; оценка менее 4 баллов свидетельствует о наличии других заболеваний.
Приложение 13
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Оценка статуса питания по ИМТ
| № п/п | ИМТ | Оценка статуса питания |
| 1 | 18,5–24,9 | норма |
| 2 | 17,0–18,4 | недостаточность питания легкой степени |
| 3 | 16,0–16,90 | недостаточность питания средней степени |
| 4 | менее 16 | недостаточность питания тяжелой степени |
| 5 | 25,0–29,9 | избыточная масса тела |
| 6 | 30,0–34,9 | ожирение 1 степени |
| 7 | 35,0–39,9 | ожирение 2 степени |
| 8 | 40,0 и более | ожирение 3 степени |
Приложение 14
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Критерии высокого нутритивного риска
| 1 | Потеря веса более 10–15 % за 6 месяцев |
| 2 | ИМТ < 18,5 кг/м2 |
| 3 | Балл по шкале скрининга нутритивного риска (NSR) > 3 |
| 4 | Сывороточный альбумин < 30 г/л (при отсутствии дисфункции печени или почек) |
Приложение 15
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Шкала нутритивного риска (NSR)
| Начальный этап оценки – выбор пациентов, которым требуется скрининг по шкале нутритивного риска (NSR): | |
| 1 | ИМТ < 20,5 кг/м2? |
| 2 | Похудел ли пациент за последние 3 месяца? |
| 3 | Снизилось ли употребление пищи за последнюю неделю? |
| 4 | Находится ли пациент в тяжелом состоянии (нуждается в интенсивной терапии)? |
| При положительном ответе на один или несколько вопросов осуществляется скрининг по шкале нутритивного риска (NSR), который включает: | |
| 1) оценку наличия недостаточности питания: | |
|
Нет
(0 баллов)
|
Нормальный статус питания |
|
Легкая
(1 балл)
|
Потеря веса > 5 % за 3 месяца
или
употребление пищи < 50–75 % от нормы за последнюю неделю
|
|
Умеренная
(2 балла)
|
Потеря веса > 5 % за 2 месяца
или
ИМТ 18,5–20,5 кг/м2 + нарушенное общее состояние,
или
употребление пищи 25–50 % от нормы за последнюю неделю
|
|
Тяжелая
(3 балла)
|
Потеря веса > 5 % за 1 месяц (15 % за 3 месяца)
или
ИМТ < 18,5 кг/м2 + нарушенное общее состояние,
или
употребление пищи < 25 % от нормы за последнюю неделю
|
| 2) оценку тяжести заболевания: | |
|
Нет
(0 баллов)
|
Нормальные потребности в питании |
|
Легкая
(1 балл)
|
Перелом бедра, хронические заболевания: цирроз печени, хроническая обструктивная болезнь легких, хронический гемодиализ, сахарный диабет, онкологические заболевания |
|
Умеренная
(2 балла)
|
Большие абдоминальные хирургические вмешательства, острое нарушение мозгового кровообращения, тяжелая пневмония, гематологические злокачественные опухоли |
|
Тяжелая
(3 балла)
|
Травмы головы, трансплантация костного мозга, цирроз печени с тяжелой инфекцией, пациенты отделений интенсивной терапии (балл по шкале APACHE II > 10) |
| 3) определение общего балла: | |
| Общий балл = балл недостаточности питания + балл тяжести заболевания + 1 балл (если возраст пациента > 70 лет) | |
Приложение 16
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Клиническая диагностика саркопении*
| № п/п | Показатель | Значение, при котором диагностируется саркопения | Примечание |
| 1 | Оценка мышечной массы: | ||
| 1.1 | Антропометрия: | ||
| скорректированная площадь мышц плеча |
< 21,4 см2 для мужчин,
< 21,6 см2 для женщин
|
Определяется по формуле: [(ОП – 3,142 x ТКЖСТ)2/12,57]–i, где: ОП – окружность плеча, см; ТКЖСТ – толщина кожно-жировой складки над трицепсом, мм; i = 10 для мужчин, i = 6,5 для женщин | |
| 1.2 | Биоимпедансный анализ: | ||
|
индекс безжировой массы (FFMI);
индекс скелетной мускулатуры (SMI)
|
< 17 кг/м2 для мужчин,
< 15 кг/м2 для женщин;
< 8,87 кг/м2 для мужчин,
< 6,42 кг/м2 для женщин
|
- | |
| 1.3 | КТ: | ||
| Индекс скелетной мускулатуры |
< 55 см/м2 для мужчин,
< 39 см/м2 для женщин
|
Определяется на уровне L3.
Используется только, если КТ проводится по другим медицинским показаниям
|
|
| 1.4 | Двойная энергетическая рентгеновская абсорбциометрия: | ||
| Аппендикулярный индекс скелетной мускулатуры |
< 7,26 кг/м2 для мужчин,
< 4,45 кг/м2 для женщин
|
- | |
| 2. | Оценка мышечной силы: | ||
| 2.1 | Ручная динамометрия: | ||
| Сила сжатия, стандартизованная по ИМТ |
Мужчины:
< 29 кг при ИМТ < 24 кг/м2,
< 30 кг при ИМТ 24,1–28 кг/м2,
< 32 кг при ИМТ > 28 кг/м2.
Женщины:
< 17 кг при ИМТ < 23 кг/м2,
< 17,3 кг при ИМТ 23,1–26 кг/м2,
< 18 кг при ИМТ 26,1–29 кг/м2,
< 21 кг при ИМТ
> 29 кг/м2
|
- | |
| 3. | Оценка физических возможностей: | ||
| 3.1 | Вставание и ходьба на время | Время, которое требуется, чтобы встать со стула, пройти 3 метра, развернуться, вернуться обратно к стулу и сесть, составляет > 10 с | - |
| 4. | Использование опросника SARC-F | ||
| Компонент | Вопрос | Оценка | |
| Сила | Насколько выраженные затруднения вы испытываете, чтобы поднять и нести вес 4,5 кг? |
Никаких = 0
Некоторые = 1
Выраженные или не в состоянии = 2
|
|
| Помощь при ходьбе | Насколько выраженные затруднения вы испытываете при ходьбе по комнате? |
Никаких = 0
Некоторые = 1
Выраженные, нуждаюсь в помощи или не в состоянии = 2
|
|
| Вставание со стула | Насколько выраженные затруднения вы испытываете при со стула или кровати? |
Никаких = 0
Некоторые = 1
Выраженные или не в состоянии без посторонней помощи = 2
|
|
| Подъем по лестнице | Насколько выраженные затруднения вы испытываете при подъеме на пролет из 10 ступеней? |
Никаких = 0
Некоторые = 1
Выраженные или не в состоянии = 2
|
|
| Падения | Сколько раз за последний год вы падали? |
Ни разу = 0
1–3 раза = 1
4 или более раз = 2
|
|
______________________________
* Сумма баллов > 4 является предиктором саркопении и плохого прогноза.
Приложение 17
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Медицинская профилактика дегидратации при диарее
| Обильное питье (можно пить, сколько хочется): | |
| можно пить: | нельзя пить: |
|
раствор ПРС;
рисовый отвар с солью или без;
йогуртовый напиток;
овощной или куриный суп;
раствор: соль 3 г/л (полная чайная ложка без верха) + сахар 18 г/л;
питьевая вода;
некрепкий чай без сахара;
свежеприготовленный фруктовый сок без сахара
|
газированные прохладительные напитки;
фруктовые соки с сахаром;
чай с сахаром;
кофе;
лечебные чаи или инфузионные растворы, обладающие стимулирующим, мочегонным или слабительным действием
|
Приложение 18
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Лечение обезвоживания
| Степень обезвоживания | Терапия |
| Умеренное обезвоживание |
Пероральная регидратационная терапия с использованием раствора ПРС: прекратить прием пищи на 4 часа;
количество ПРС в первые 4 часа: 2200–4000 мл или (масса тела, кг x 75);
переоценка клинических признаков обезвоживания через 4 часа;
при умеренном обезвоживании – продолжать прием ПРС, возобновить прием пищи;
при тяжелом обезвоживании – внутривенная регидратационная терапия
|
| Тяжелое обезвоживание |
Внутривенная регидратационная терапия:
предпочтительно использовать раствор электролитов для инфузий (Рингера);
могут использоваться: натрия хлорид (раствор для инфузий (для инъекций) 9 мг/мл), другие солевые растворы (раствор глюкозы не применяется);
количество вводимого внутривенно раствора в первые 30 минут: 30 мл/кг; количество вводимого внутривенно раствора в последующие 2,5 часа: 70 мл/кг;
переоценка клинических признаков обезвоживания каждые 1–2 часа; при отсутствии улучшения – увеличение скорости инфузии; пероральный прием раствора ПРС (5 мл/кг в час)
|
Приложение 19
к клиническому протоколу «Диагностика и лечение пациентов (взрослое население) с заболеваниями пищевода, желудка и двенадцатиперстной кишки»
Состав раствора ПРС с низкой осмолярностью
| Компонент | Молярная концентрация | Количество |
| Натрий | 75 ммоль/л | натрия хлорид – 2,6 г/л |
| Хлорид | 65 ммоль/л | |
| Калий | 20 ммоль/л | калия хлорид – 1,5 г/л |
| Цитрат | 10 ммоль/л | 2,9 г/л |
| Глюкоза | 75 ммоль/л | 13,5 г/л |
| Осмолярность | 245 моль/л | - |
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.