Вывих плечевой кости
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Вывих плечевого сустава (S43.0)
Травматология и ортопедия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «16» июля 2025 года
Протокол №235
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
ВЫВИХ ПЛЕЧЕВОЙ КОСТИ
Вывих плечевой кости – стойкое разобщение сочленяющихся поверхностей в результате физического насилия или патологического процесса [1].
Код(ы) Международной классификации болезней 10-го пересмотра и 11-го пересмотра (далее – МКБ-10, МКБ -11):
Категория пациентов: взрослые.
Вывих плечевой кости – стойкое разобщение сочленяющихся поверхностей в результате физического насилия или патологического процесса [1].
Вводная часть
Код(ы) Международной классификации болезней 10-го пересмотра и 11-го пересмотра (далее – МКБ-10, МКБ -11):
| Код МКБ-10 | Наименование заболеваний и состояний | Код МКБ-11 | Наименование заболеваний и состояний |
|
S43.0
|
Вывих плечевого сустава |
ND80.3
|
Травматический вывих плечевого сустава |
Дата разработки и пересмотра протокола: 2014 год (пересмотр 2023 год)
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики, врачи/фельдшеры скорой помощи, фельдшера
Категория пациентов: взрослые.
Сокращения, используемые в протоколе:
РКИ - рандомизированное контролируемое испытание
MRC-scale – мedical Research Council Paralysis
АО – акционерное общество
ННЦТО – национальный научный центр травматологии и ортопедии имени академика Н.Д. Батпенова
НПВС – нестероидные противовоспалительные средства
ЭКГ – электрокардиограмма
ОАМ – общий анализ мочи
ОАК – общий анализ крови
ПТИ – протромбиновый индекс
МНО – Международное нормализованное отношение
АЧТВ - Активированное частичное тромбопластиновое время
Шкала уровня доказательности
Шкала уровня доказательности
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию |
| D |
Описание серии случаев или неконтролируемое исследование, или мнение экспертов
|
Классификация
Клиническая классификация вывихов плеча [2]
По этиологии:
• травматический;
• привычный;
• врожденный;
• патологический.
По положению вывихнутой головки плеча:
• передние:
1) подклювовидный
1) подклювовидный
2) внутриклювовидный
3) подключичный
• задние:
1) подакромиальный
2) подостный
• нижние (подкрыльцовый).
По давности вывиха:
• свежий (до 3 суток);
• несвежий (до 3 недель);
• застарелый (более 3 недель).
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния:
Нарушается естественная форма плечевого сустава. Она становится угловатой и вогнутой. Сустав теряет подвижность из-за резкой боли. Выполнить любые движения очень болезненно. Голова пациента склонена в сторону повреждения. Вывихнутую руку поддерживает здоровой рукой. При вывихе плеча иногда повреждается плечевое сплетение, при этом нарушается иннервация соответствующих зон.
Диагностика
Методы, подходы и процедуры диагностики [1, 2, 3, 4, 5]
На догоспитальном этапе помощь оказывается свидетелями проишествия (прохожие, родственники). Мероприятия, проводимые на этапе скорой неотложной помощи проводиться травматологом-ортопедом, хирургом, врачом общей практики, врачом/фельдшером скорой помощи, фельдшером фельдшерско-акушерского пункта. При вывихе плеча осуществляют обезболивание анальгетиками, иммобилизация (наложение косыночной повязки) с последующим направлением в медицинскую организацию (травмпункт, при отсутствии травмпункта в приемный покой) для оказания квалифицированной помощи.
• сбор жалоб и анамнеза, физикальное обследование.
1) Диагностические критерии:
Жалобы:
• боли в области плечевого сустава;
• нарушение двигательной функции в плечевом суставе.
Анамнез: чаще наличие травмы с непрямым механизмом (форсированное движение в плечевом суставе, превышающем его нормальные амплитуды; падение на отведенную и вытянутую руку). Реже от прямого удара в область плечевого сустава спереди или сзади.
Физикальное обследование:
При осмотре отмечается:
• вынужденное положение верхней конечности;
• деформация плечевого сустава: уплощение дельтовидной мышцы, выступание акромиона, западение мягких тканей, удлинение/укорочение конечности;
• отек в области плечевого сустава;
• кровоизлияние в окружающие ткани в области плечевого сустава.
Основные лабораторные исследования: На уровне стационара для определения патологических изменений различных органов и систем в рамках предоперационной подготовки необходимо исследовать общий анализ крови и мочи, время свертывания и длительность кровотечения, определение группы крови и резус фактора.
Алгоритм диагностики приведен на рисунке 1.
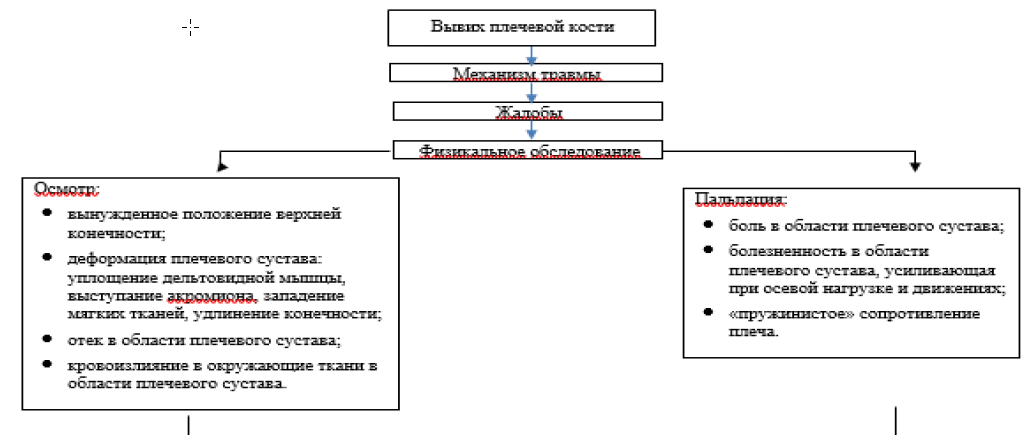
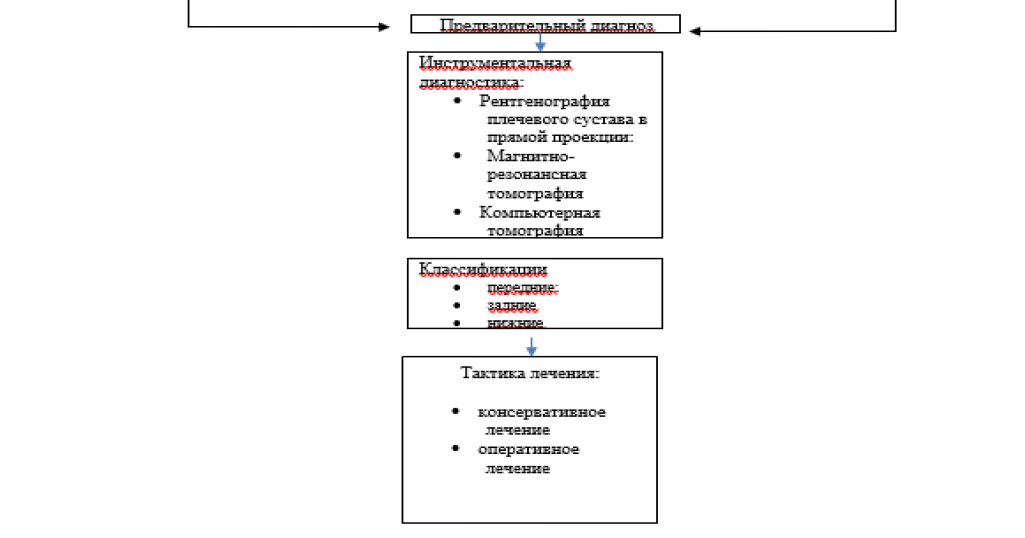 Рисунок 1. Алгоритм диагностики вывиха плеча.
Рисунок 1. Алгоритм диагностики вывиха плеча.
При пальпации отмечается:
• боль в области плечевого сустава;
• болезненность в области плечевого сустава, усиливающая при осевой нагрузке и движениях;
• «пружинистое» сопротивление плеча при пассивных движениях.
• Активные движения невозможны или резко ограничены;
• Локтевой сустав невозможно привести;
• Неврологические и сосудистые расстройства (при повреждении нервов или сосудов)
Лабораторные исследования – отсутствие патологических изменений в анализах крови и мочи.
На амбулаторном уровне лабораторные исследования не проводится.
Основные лабораторные исследования: На уровне стационара для определения патологических изменений различных органов и систем в рамках предоперационной подготовки необходимо исследовать общий анализ крови и мочи, время свертывания и длительность кровотечения, определение группы крови и резус фактора.
Дополнительные лабораторные исследования: При наличии факторов риска (сопутствующие заболевания) дополнительно проводятся биохимия крови (мочевина, креатинин, билирубин общий, глюкоза, белок общий, аспартатаминотрансфераза (АСТ) и аланинаминотрансфераза (АЛТ) калий, натрий), коагулограмма (ПТИ, МНО, АЧТВ).
Основные инструментальные исследования:
Дополнительные инструментальные исследования:
Инструментальные исследования:
Основные инструментальные исследования:
• Рентгенография плечевого сустава в прямой проекции: отмечается нарушение конгруэнтности суставных поверхностей.
Дополнительные инструментальные исследования:
Рентгенография в дополнительных проекциях:
• Рентгенография плечевого сустава в аксиальной проекции: отмечается нарушение конгруэнтности суставных поверхностей.
• Рентгенография плечевого сустава под перпендикулярным углом к телу лопатки: отмечается нарушение конгруэнтности суставных поверхностей.
• Рентгенография плечевого сустава по параллельной оси к телу лопатки: отмечается нарушение конгруэнтности суставных поверхностей.
• Магнитно-резонансная томография: определяются признаки повреждения капсульно-связочного аппарата и сухожилий.
• Компьютерная томография: кроме вывиха могут выявиться переломы лопатки и плеча.
• Электрокардиография (ЭКГ) при наличии сердечно-сосудистых заболеваниях, ожирения, сахарного диабета в анамнезе, при проведении общей анестезии
Показания для консультации специалистов в стационарных условиях
• консультация нейрохирурга при повреждении плечевого сплетения и сочетанной травме головного мозга;
• консультация хирурга при сочетанной травме живота;
• консультация ангиохирурга при сопутствующем повреждении сосудов;
• консультация терапевта при наличии сопутствующих соматических заболеваний;
• консультация эндокринолога при наличии сопутствующих эндокринных заболеваний.
Диагностический алгоритм
Алгоритм диагностики приведен на рисунке 1.


Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований:
• вывих плечевой кости надо дифференцировать от перелома плечевой кости
|
Диагноз
|
Обоснование для дифференциальной диагностики |
Обследования
|
Критерии исключения диагноза |
| Перелом плечевой кости | Схожесть клинической картины | Осмотр, рентгенография конечности, компьютерная томография | Отсутствия линии излома и нарушение конгруэнтности суставных поверхностей. |
Лечение (амбулатория)
Тактика лечения на амбулаторном этапе [1, 2, 3, 4, 5]
Квалифицированная медицинская помощь оказывается травматологом, имеющим опыт вправления вывиха плеча в травматолгическом пункте или в приемном отделении.
Цель лечения:
• Вправление вывиха;
• устранение боли;
• восстановление объема движений в плечевом суставе.
1. Вправление вывиха. Лечение вывиха плеча начинают с вправления под местной или общей анестезией. Способов вправления очень много. Здесь мы приведем два распространенных способа.
2. Наложение иммобилизационных средств (косыночная повязка, шины, бандажи, ортезы, мягкие повязки Дезо, гипсовые повязки). Необходим постоянный контроль за иммобилизационными средствами для профилактики ишемии дистального отдела конечности и пролежня [5];
3. Покой
Основные лекарственные препараты, применяемых на амбулаторном уровне:
Основные лекарственные средства:
После вправления вывиха на амбулаторном уровне, а также при переломах вывихах с удовлетворительном состоянием отломков (смещение до 2 мм) продолжается консервативное лечение в амбулаторных условиях. При безуспешности вправления вывиха и сочетании вывиха с переломом проксимального отдела плеча со смещением более 2 мм пациента направляют на консервативное или оперативное лечение в стационар.
На амбулаторном этапе:
Этап 1: Острый период (0–2 недели после травмы)
Этап 2: Подострый период (2–6 недель после травмы)
Немедикаментозное лечение:
1. Вправление вывиха. Лечение вывиха плеча начинают с вправления под местной или общей анестезией. Способов вправления очень много. Здесь мы приведем два распространенных способа.
Способ Гиппократа. Врач садиться лицом к лежащему на спине больному со стороны вывиха двумя руками захватывает кисть. Пятку своей босой ноги, одноименную с вывихнутой рукой пострадавшего, помещает в его подмышечную ямку и надавливает на сместившуюся в нее головку, осуществляя одновременно вытяжение по оси руки. Сместившаяся головка плечевой кости вправляется в суставную впадину.
Способ Кохера. Применяется при передних вывихах. Больного укладывают на спину, чтобы вывихнутая рука выходила за край стола. Метод состоит из четырех последовательно проводимых этапов. Первый этап. Хирург одной рукой держит нижнюю треть предплечья больной руки, а другой, разноименной с вывихнутой - локоть, который согнут под прямым углом, и осторожно проводит его к туловищу, осуществляя вытяжение по оси плеча. Помощник фиксирует надплечье. Второй этап. Не ослабляя вытяжение по оси плеча, которое прижимается к туловищу, хирург медленно ротирует плечо кнаружи до тех пор, пока предплечье не встанет во фронтальную плоскость туловища. При этом головка плеча поворачивается суставной поверхностью вперед. Нередко при выполнении второго этапа происходит вправление вывиха; при этом слышен шелчок. Третий этап. Сохраняя положение ротации кнаружи и не ослабляя вытяжения, начинают постепенно поднимать предплечье вверх и вперед, продвигая прижатый к телу локоть больного к средней линии и кверху. При этом головка обычно становится против места разрыва сумки. Иногда головка может вправиться после этого этапа. Четвертый этап. Начинается после тщательного выполнения предыдущего этапа. Предплечье используют как рычаг, резко осуществляют ротацию внутрь. При этом кисть пострадавшего перемещают на противоположный плечевой сустав, а предплечье кладут на грудь больного. В этот момент обычно происходит вправление. Если оно не произошло, следует, не торопясь, тщательно повторить все этаны, не допуская грубых и резких движений.
Способ Кохера. Применяется при передних вывихах. Больного укладывают на спину, чтобы вывихнутая рука выходила за край стола. Метод состоит из четырех последовательно проводимых этапов. Первый этап. Хирург одной рукой держит нижнюю треть предплечья больной руки, а другой, разноименной с вывихнутой - локоть, который согнут под прямым углом, и осторожно проводит его к туловищу, осуществляя вытяжение по оси плеча. Помощник фиксирует надплечье. Второй этап. Не ослабляя вытяжение по оси плеча, которое прижимается к туловищу, хирург медленно ротирует плечо кнаружи до тех пор, пока предплечье не встанет во фронтальную плоскость туловища. При этом головка плеча поворачивается суставной поверхностью вперед. Нередко при выполнении второго этапа происходит вправление вывиха; при этом слышен шелчок. Третий этап. Сохраняя положение ротации кнаружи и не ослабляя вытяжения, начинают постепенно поднимать предплечье вверх и вперед, продвигая прижатый к телу локоть больного к средней линии и кверху. При этом головка обычно становится против места разрыва сумки. Иногда головка может вправиться после этого этапа. Четвертый этап. Начинается после тщательного выполнения предыдущего этапа. Предплечье используют как рычаг, резко осуществляют ротацию внутрь. При этом кисть пострадавшего перемещают на противоположный плечевой сустав, а предплечье кладут на грудь больного. В этот момент обычно происходит вправление. Если оно не произошло, следует, не торопясь, тщательно повторить все этаны, не допуская грубых и резких движений.
2. Наложение иммобилизационных средств (косыночная повязка, шины, бандажи, ортезы, мягкие повязки Дезо, гипсовые повязки). Необходим постоянный контроль за иммобилизационными средствами для профилактики ишемии дистального отдела конечности и пролежня [5];
3. Покой
Медикаментозное лечение: [6, 7, 8, 9, 10, 11, 12]
Основные лекарственные препараты, применяемых на амбулаторном уровне:
Основные лекарственные средства:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | УД |
| Лекарственное средство выбора | |||
| Препараты для местной анестезии | Лидокаин | Для инфильтрационной анестезии 1% раствор 3-20 мл, максимальная доза не должна превышать 200 мг. 1 раз при обращении в поликлиническую службу. | В |
| Первая линия ЛС | |||
| Нестероидные противовоспалительные средства | Кетопрофен |
в/м по 100 мг 1-2 раза/сут. Максимальная суточная доза - 200 мг.
Внутрь по 100мг 2 раза в день. Максимальная суточная доза 200мг. Продолжительность не более 3 дней.
|
В |
| Кеторолак | в/м 30 мл, интервал между введениями 6 часов. Максимальная суточная доза 90 мг/день, применение не более 2 дней. Внутрь по 10 мг до 4 раз/сут, в зависимости от степени выраженности боли. Максимальная суточная доза составляет 40 мг. | В | |
| Парацетамол | Внутрь 500 -1000мг каждые 4-6часов . Максимальная разовая доза – 1г. Интервал между приемами не менее 4часов. Максимальная суточная доза – 3000мг. | В | |
| Ибупрофен |
Внутрь разовая доза 200-400 мг каждые 4-6 часов. Максимальная суточная доза 1200 мг.
Не более 5 дней
|
В | |
Дополнительных лекарственных препаратов на амбулаторном этапе не требуется.
Хирургическое вмешательство: на амбулаторном этапе не проводится.
После вправления вывиха на амбулаторном уровне, а также при переломах вывихах с удовлетворительном состоянием отломков (смещение до 2 мм) продолжается консервативное лечение в амбулаторных условиях. При безуспешности вправления вывиха и сочетании вывиха с переломом проксимального отдела плеча со смещением более 2 мм пациента направляют на консервативное или оперативное лечение в стационар.
Дальнейшее ведение [21]:
На амбулаторном этапе:
Этап 1: Острый период (0–2 недели после травмы)
Общие рекомендации:
• Иммобилизация верхней конечности в положении покоя с помощью косыночной повязки (слинг) в течение дня, особенно при движении или перемещении.
• Разрешается снимать повязку несколько раз в день для выполнения упражнений на сгибание/разгибание локтевого и лучезапястного суставов.
• Во время сна – укладывание конечности в удобное и безболезненное положение (можно подушку под локоть).
Этап 2: Подострый период (2–6 недель после травмы)
Общие рекомендации:
• Минимальная нагрузка на верхнюю конечность – до 0,5–1 кг (например, при самообслуживании).
• Разрешается использовать руку для повседневной активности (гигиена, приём пищи) в пределах болевого порога.
• Косыночную повязку можно использовать при необходимости – для комфорта, но пациент должен регулярно (несколько раз в день) снимать её для движений в локтевом и лучезапястном суставах.
• Начинается программа упражнений для восстановления объема движений в плечевом суставе.
Программа упражнений:
• Маятникообразные движения (пендулюм).
• Активно-ассистивные и пассивные упражнения на восстановление объема движений в плечевом суставе. Руководствоваться болевыми ощущениями – боль является индикатором допустимой нагрузки. Повторения: до 10 раз за подход, 3 подхода в день.
Этап 3: Ранняя функциональная фаза (6–12 недель после травмы)
Общие рекомендации:
• Постепенное увеличение нагрузки на конечность до 4–5 кг.
• Прекращение использования повязки.
• Подключение активных упражнений на объём движений и прогрессивное укрепление мышц.
• Продолжение растягивающих упражнений, начатых ранее.
Программа упражнений:
• Активные движения в плечевом суставе во всех плоскостях.
• Прогрессивные упражнения на укрепление мышц плечевого пояса.
• Поддерживать регулярность: 3 раза в день, по 10 повторений.
• Темп восстановления индивидуален, сохраняется принцип ориентирования на болевые ощущения.
Лечение (стационар)
Тактика лечения на стационарном этапе: [1, 2, 3, 4, 5]
Немедикаментозное лечение:
1. Вправление вывиха. Лечение вывиха плеча на стационарном уровне начинают с вправления под общей анестезией с миорелаксацией. Способов вправления очень много. Можно применять вышеприведенные способы Гиппократа и Кохера. А также приведем способы Джанелидзе, Мухина-Мота и его варианты.
Способ Джанелидае. Применяется при нижних подкрыльцовых вывихах плеча. Больного укладывают на бок на край стола таким образом, чтобы пострадавшая рука свешивалась, а лопатка упиралась в край стола. Голову больного укладывают на второй столик (рисунок 2). Через 10-15 мин наступает расслабление мыши плечевого пояса. Затем травматолог сгибает предплечье до 90° и производит тягу книзу (надавливая на согнутое предплечье), одновременно ротируя его то кнаружи, то кнутри.
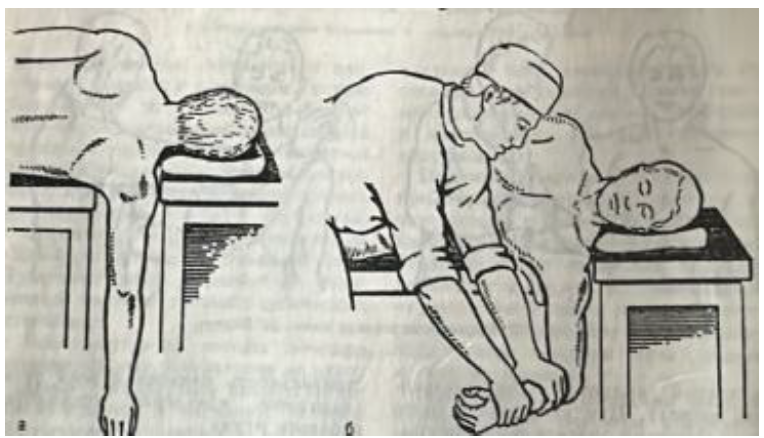
Рисунок 2. Вправление вывиха плеча по Джанелидзе.
Способ Мухина – Мота, Купера, Воронкевича, Тарасенко. Может быть применены при любом виде вывиха (рисунок 3). Больной лежит на столе или сидит на стуле. Помощник фиксирует лопатку с помощью полотенца, перекинутого через подмышечную впадину пострадавшей руки. Травматолог захватывает предплечье и плечо пострадавшего и постепенно отводит руку больного, согнутую в локтевом суставе, до горизонтального положения, осуществляяумеренную тягу по оси плеча и производя легкие встряхивания, вращательные и приводящие-отводящие движения руки до вправления вывиха.
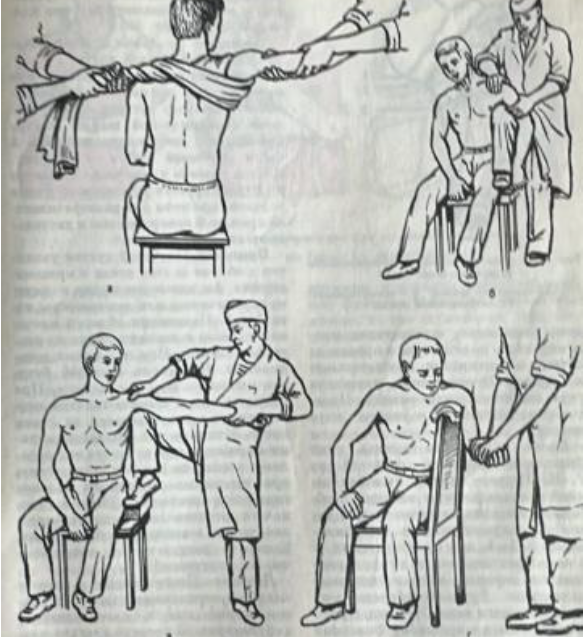
Рисунок 3. Вправление вывиха плеча по способу Мухина – Мота (а), Купера (б), Воронкевича (в), Тарасенко (г).
2. Наложение иммобилизационных средств (косыночная повязка, шины, бандажи, ортезы, мягкие повязки Дезо, гипсовые повязки) осуществляется после вправления вывиха. Необходим постоянный контроль за иммобилизационными средствами для профилактики ишемии дистального отдела конечности и пролежня [5];
3. Покой
4. Режим - общий
5. Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Медикаментозное лечение: [6.7.8.9.10.11.12]
Перечень лекарственных средств:
|
Фармакотерапевтическая группа
|
Международное непатентованное наименование лекарственного средства | Способ применения | Уровень доказательности |
| Лекарственные средства выбора | |||
|
Препараты для местной анестезии
|
Лидокаин | Для инфильтрационной анестезии применяют 1% раствор 3-20 мл, максимальная доза не должна превышать 200 мг. 1 раз при поступлении пациента в стационар. | В |
| Первой линии ЛC | |||
| Антибиотикопрофилактика | |||
|
Антибиотики
|
Цефазолин | 2 г. в/в 1 раз за 30-60 минут до разреза кожных покровов; при операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции. | В |
| Второй линии ЛС | |||
| Ванкомицин |
При аллергии на β-лактамные антибиотики.
15мг/кг (не более 2 г) в/в 1 раз за 120 минут до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин.
|
В | |
|
Первая линия ЛС
Обезболивание
|
|||
| Нестероидные противовоспалительные средства: | Кетопрофен |
в/в, в/м 100 мг, внутрь 100мг. Интервал между введениями 12-24 часов. Суточная доза составляет 200мг. Длительность не более 5 дней.
|
В |
| Кеторолак |
в/м 10-30 мг. Интервал между введениями 4-6 часов. Максимальная суточная доза составляет 90 мг. Не более 2 дней.
Внутрь 10 мг однократно, затем по 10 мг каждые 6-8 часов, Максимальная суточная доза 40 мг. Общая продолжительность лечения 5- 7 дней.
|
В | |
| Парацетамол |
Внутрь по 500 мг –1000 мг до 3 раз в сутки. Максимальная разовая доза – 1000мг. Интервал между приемами не менее 4 часов. Максимальная суточная доза 3000мг. Внутривенно однократная доза составляет 1000 мг. Максимальная суточная доза 3000 мг, интервал между введением не должен быть менее 4 часов. Кратность введения 1-3 раза в сутки.
Не более 5 дней.
|
В | |
| Ибупрофен |
в/в 400-800 мг каждые 6 ч. Максимальная суточная доза составляет 2400 мг в день. Интервал между введением не должен быть менее 4 часов.
Внутрь разовая доза 200-400 мг каждые 4-6 часов. Максимальная суточная доза 1200 мг.
Не более 5 дней.
|
В | |
| Вторая линия ЛС | |||
|
Опиоидные анальгетики:
|
Трамадол | в/в, в/м, внутрь по 50-100 мг Интервал между введениями 4-6 часов. Максимальная суточная доза 400 мг. Внуть1-3 сутки. | В |
| Третья линия ЛС | |||
|
Опиоидные анальгетики:
|
Тримеперидин | в/в, в/м 10-20мг, Интервал между введениями 12- 24ч. Максимальная разовая доза 40 мг, Максимальная суточная доза 160 мг. 1-3 сутки. | С |
Другие виды лечения, оказываемые на стационарном уровне:
• наложение иммобилизационных средств (шины, мягкие повязки, гипсовые повязки, брейс, ортез) в ранние сроки, срок иммобилизации 3-4 недель.
Необходим постоянный контроль за шиной или повязкой для профилактики ишемии дистального отдела конечности и пролежня [5];
• новокаиновые блокады.
Хирургическое вмешательство (13, 14, 15, 16, 17, 18, 19, 20):
При безуспешности закрытого вправления вывиха плеча переходят к оперативному вмешательству:
Открытое вправление вывиха плеча:
Доступ дельтоидопекторальный. Операцию начинают с кожного разреза. Подлопаточную мышцу выделяют и пересекают от места прикрепления к плечу. После ротации плеча кнаружи пальцем определяют малый бугорок и по его верхнему краю разрезают суставную сумку, вскрывая сустав. Выделяется головка плеча. Вправление вывихнутой головки производят плавно и постепенно после тщательного очищения суставной впадины. В трудных случаях допустимо вправление вывихнутой головки давлением кулаком из под-мышечной впадины. Ушиваются все поврежденные и пересеченные связки, мышцы, капсула сустава. В послеоперационное периоде проводиться иммобилизация плечевого сустава повязкой Дезо или его аналогами на 4 недели.
• артроскопия плеча (во время операции могут быть использованы якорные фиксаторы);
• артродез плеча: артродез по Вульпиусу. Доступ к суставу -переднебоковой. После доступа из головки плечевой кости иссекают два фрагмента из ее верхнего и среднего полюсов. Суставной хрящ удаляют. Головку вправляют в суставную впадину. Некоторые авторы фиксируют плечевую кость к акромиону и клювовидному отростку. Рану послойно ушивают. Накладывают гипсовую повязку на 3 мес. Внутрисуставной артродез можно производить с помощью костного трансплантата, металлических винтов, спиц.
• суставной капсулы или связки верхней конечности: Операция Вайнштейна. Доступ к плечевому суставу - передне-внутренний. Вскрывают канал между бугорками плечевой кости. Тупым крючком приподнимают сухожилие длинной головки двуглавой мышцы плеча. Подлопаточную мышцу рассекают в виде буквы Z. При этом необходимо следить за тем, чтобы не поранить расположенную поблизости переднюю артерию, огибающую плечо. Плечо на протяжении всей операции находится в положении крайней наружной ротации. Сухожилие длинной головки двуглавой мышцы перекидывают через малый бугорок и укладывают на переднюю поверхность головки плечевой кости. Соответственно середине головки на сухожилие накладывают П-образный шов, конец которого выводят через толщу подлопаточной мышцы и завязывают над ней. Затем сшивают рассеченную подлопаточную мышцу. Накладывают швы на сухожильное влагалище двуглавой мышцы выше и ниже сшитой подлопаточной мышцы, 2-3 шва на большую грудную мышцу, швы на кожу. Руку фиксируют косыночной повязкой на 4 недели.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
• вправление вывихи;
• устранение боли;
• восстановление двигательной функции плечевого сустава;
• отсутствие рецидива вывиха в течении 6 месяцев.
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Свежий (до 3 суток) и несвежий (до 3 недель) вывих плеча при в случае неуспешного/неэффективного) вправления на амбулаторном уровне подлежит к экстренной госпитализации. При застарелом (более 3 недель) вывихе плеча показана плановая госпитализация.
Показания для экстренной госпитализации:
• сочетание травматического вывиха с переломом;
• безуспешность закрытого вправления вывиха.
Показания для плановой госпитализации:
• застарелые вывихи плечевой кости;
• привычные вывихи плечевой кости;
• врожденные вывихи плечевой кости;
• патологические вывихи плечевой кости.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1. Котенко К.В., Епифанов В.А., Епифанов А.В., Корчажкина Н.Б. Заболевания и повреждения плечевого сустава. ГЭОТАР-Медиа, 2017. 2. Solomon, L., Warwick, D., & Nayagam, S. Apley's System of Orthopedics and Fractures, 2018; 10th ed., London, UK: Hodder Arnold. 3. Treatment of first-time traumatic anterior shoulder dislocation: the UK TASH-D cohort study. Rees JL, Shah A, Edwards K, [et al.] Southampton (UK): NIHR Journals Library; 2019 Apr. (Health Technology Assessment, No. 23.18.). 4. Buckley RE., Moran ChG., Apivatthakakul Th. AO Principles of Fracture Management. Vol. 1. AO Publishing, Davos, 2018. 3rd Edition. 638 p. 5. Buckley RE., Moran ChG., Apivatthakakul Th. AO Principles of Fracture Management. Vol. 2. AO Publishing, Davos, 2018. 3rd Edition. 470 p. 6. Marsha F. Crader; Matthew A. Varacallo. Preoperative Antibiotic Prophylaxis. StatPearls Publishin, 2025. 7. Upadhyyaya GK., Tewari S. Enhancing Surgical Outcomes: A Critical Review of Antibiotic Prophylaxis in Orthopedic Surgery // Cureus Journal Of Medical Science. 2023. Vol. 15; Is. 10. DOI: 10.7759/cureus.47828. 8. Рациональная антимикробная фармакотерапия / под ред. проф. Яковлева С.В. ; 3-е изд. перераб. и доп. – ГЭОТАР-Медиа, 2023. – 896 с. 9. Chou R, Gordon DB. Guidelines on the Management of Postoperative Pain. The Journal of Pain, Vol 17, No 2 (February), 2016: pp 131-157. 10. Slomski А. Intravenous Ibuprofen Reduces Opioids After Orthopedic Trauma // Jama-Journal Of The American Medical Association. 2020; Vol. 324; Is. 12. P.: 1129-1129. DOI: 10.1001/jama.2020.17524 11. John C Alexander, MD, MBASECTION EDITOR:Girish P Joshi, MB, BS, MD, FFARCSIDEPUTY Nancy A Nussmeier, MD, FAHA. Aug 2023 12. «Казахстанский национальный лекарственный формуляр» приказ Министра здравоохранения Республики Казахстан от 18 мая 2021 BNF 67, April 2021 (www.bnf.org) 13. Бондарев В. Б., Ваза А. Ю., Файн А. М., и др. Вывихи плеча. Журнал им. Н. В. Склифосовского Неотложная медицинская помощь. 2020;9(1):68-84. 14. Травматология: Национальное руководство / под ред. Г.П. Котельникова, С.П. Миронова. – ГЭОТАР-Медиа, 2018. – 776 с. 15. Кобзарев, В.В. Совершенствование оперативного лечения больных с передне-нижним и нижним привычным вывихом плеча : дисс. … канд. мед. наук / В.В. Кобзарев. – Самара, 2018. – 151 с. 16. Оперативное лечение привычного вывиха плеча / С.С. Альходжаев [и др.] // Вестник КазНМУ. – 2020. - № 4. – С. 281-285. 17. Eljabu, W. The natural course of shoulder instability and treatment trends: a systematic review. [Text] / W. Eljabu, H.M. Klinger, M. von Knoch // J Orthop Traumatol. 2017 Mar;18(1):1-8. 18. Симонян А.Г. Оперативное лечение вывихов плеча в остром периоде: материалы и методы / А.Г. Симонян // Евразийский научный журнал. 2023. № 1. С. 39-43. 19. Первая медицинская помощь при травмах : учеб.-метод. пособие / сост. А.Ф. Харрасов. – Кызыл: Издательство ТувГУ, 2018. – 108 с. 20. В.А. Мицкевич Плечевой сустав: вывихи и болевые синдромы. – Издательство МИА, 2016. – 552 с. 21. Catapano M, Hoppe D, Henry P, Nam D, Robinson LR, Wasserstein D. Healing, Pain and Function after Midshaft Clavicular Fractures: A Systematic Review of Treatment with Immobilization and Rehabilitation. PM R. 2019 Apr;11(4):401-408. doi: 10.1002/pmrj.12065. Epub 2019 Mar 25. PMID: 30609314.
Информация
Организационные аспекты внедрения протокола
Список разработчиков протокола с указание квалификационных данных:
1) Сагинова Дина Азимовна – PhD, ассоциированный профессор, заместитель директора по науке и образованию РГП на ПХВ «Национальный научный центр травматологии и ортопедии имени академика Батпенова Н.Д.»
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Тулеубаев Берик Еркебуланович – доктор медицинских наук, ассоциированный профессор, заведующий кафедры хирургических болезней НАО «Карагандинский медицинский университет», руководитель травматологического центра Многопрофильной больницы им. проф. Х.М. Макажанова.
Указание условий пересмотра протокола: пересмотр протокола не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
2) Мурсалов Нагмет Капанович – кандидат медицинских наук, заведующий отделением травматологии №5 РГП на ПХВ «Национальный научный центр травматологии и ортопедии имени академика Батпенова Н.Д.».
3) Абильмажинов Мухтар Толегенович – доктор медицинских наук, доцент, заведующий кафедры травматологии и ортопедии НАО «Медицинский университет Астана».
4) Ботаев Руслан Сагатович – кандидат медицинских наук, старший ординатор Центра политравмы, эндопротезирования и комбустиологии ГКП на ПХВ «Многопрофильная городская больница №1» Управление общественного здравоохранения города Астаны, врач травматолог-ортопед высшей категории.
5) Кушимов Бекжан Избергенович – кандидат медицинских наук, доцент кафедры нейрохирургии с курсом травматологии НАО «Западно-Казахстанский медицинский университет имени М. Оспанова».
6) Оразалиев Кайрат Мадетович – кандидат медицинских наук, старший преподаватель кафедры травматологии НУО «Казахстанско-российский медицинский университет».
7) Ахметжанова Гульмира Окимбековна – клинический фармаколог РГП на ПХВ «Национальный научный центр травматологии и ортопедии имени академика Батпенова Н.Д.».
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
Тулеубаев Берик Еркебуланович – доктор медицинских наук, ассоциированный профессор, заведующий кафедры хирургических болезней НАО «Карагандинский медицинский университет», руководитель травматологического центра Многопрофильной больницы им. проф. Х.М. Макажанова.
Указание условий пересмотра протокола: пересмотр протокола не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.