Витилиго: протокол диагностики и лечения
 Версия: Клинические протоколы 2024 (Узбекистан)
Версия: Клинические протоколы 2024 (Узбекистан)
Витилиго (L80)
Дерматовенерология, Дерматокосметология
Общая информация
Краткое описание
Приложение 1
к приказу № 290
от «9» сентября 2024 года
Министерства здравоохранения Республики Узбекистан
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ УЗБЕКИСТАН
РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИРОВАННЫЙ НАУЧНО-ПРАКТИЧЕСКИЙ МЕДИЦИНСКИЙ ЦЕНТР ДЕРМАТОВЕНЕРОЛОГИИ И КОСМЕТОЛОГИИ
НАЦИОНАЛЬНЫЕ КЛИНИЧЕСКИЕ ПРОТОКОЛЫ ПО НОЗОЛОГИИ «ВИТИЛИГО»
НАЦИОНАЛЬНЫЙ КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПО НОЗОЛОГИИ «ВИТИЛИГО»
Вводная часть
Коды МКБ-10/11:
|
МКБ-10
|
МКБ-11
|
|
|
L 80.0
|
ED63.0
|
Витилиго
|
|
|
||
Дата разработки и пересмотра протокола: дата разработки 2024г и дата пересмотра протокола 2027г.
Ответственное учреждение по разработке данного клинического протокола и стандарта: Республиканский специализированный научно-практический медицинский центр дерматовенерологии и косметологии
Пользователи протокола:
-
Врачи дерматологи и дерматокосметологи;
-
Врачи общей практики;
-
Врачи педиатры;
-
Врачи лаборанты;
-
Организаторы здравоохранения;
-
Клинические фармакологи;
-
Студенты, клинические ординаторы, магистранты, аспиранты, преподаватели медицинских вузов;
-
Пациенты с данной патологией, члены их семей и лица, осуществляющие уход.
Категория пациентов: обследованию подлежат больные с витилиго.
ОСНОВНАЯ ЧАСТЬ.
ВВЕДЕНИЕ
Витилиго является распространенным, приобретенным, аутоиммунным, хроническим нарушением пигментации, характеризующимся развитием белых пятен на коже из-за потери эпидермальных меланоцитов [1,2]. Депигментированные области часто симметричны и обычно увеличиваются в размерах со временем. Учитывая контраст между белыми пятнами и участками нормальной кожи, заболевание наиболее обезображивает людей с более темным типом кожи и оказывает глубокое влияние на качество жизни детей и взрослых [3,4]. Пациенты с витилиго часто испытывают стигматизацию, изоляцию и низкую самооценку [5-8].
Витилиго является наиболее частой причиной депигментации кожи [1,9,10]. Расчетные показатели распространенности колеблются от 0,1 до 2 процентов как у взрослых, так и у детей [11,12]. В популяционном онлайн-опросе более 40 000 взрослых в Соединенных Штатах оценочная точечная распространенность витилиго составила 1,38% (по самоотчетам) и 0,76% (по заключению врача) [13].
Витилиго является наиболее частой причиной депигментации кожи [1,9,10]. Расчетные показатели распространенности колеблются от 0,1 до 2 процентов как у взрослых, так и у детей [11,12]. В популяционном онлайн-опросе более 40 000 взрослых в Соединенных Штатах оценочная точечная распространенность витилиго составила 1,38% (по самоотчетам) и 0,76% (по заключению врача) [13].
Витилиго поражает в равной степени мужчин и женщин, без расовых, этнических или социально-экономических предпочтений [14]. Оно может появиться в любом возрасте от раннего детства до позднего взросления, с пиком заболеваемости во втором и третьем десятилетии жизни [15]. Приблизительно одна треть пациентов с витилиго — дети, а у 70–80 % взрослых витилиго развивается в возрасте до 30 лет [1].
Этиология витилиго неизвестна. Пациенты обычно связывают начало своего заболевания с конкретными триггерными событиями, такими как физическая травма или болезнь, солнечный ожог, эмоциональный стресс или беременность, но нет данных, подтверждающих причинную роль этих факторов. Частота сопутствующих аутоиммунных заболеваний значительно выше у пациентов с витилиго и у их ближайших родственников, что указывает на аутоиммунную этиологию этого заболевания [14].
Классификация
Клиническая классификация заболевания или состояния (группы заболеваний или состояний)
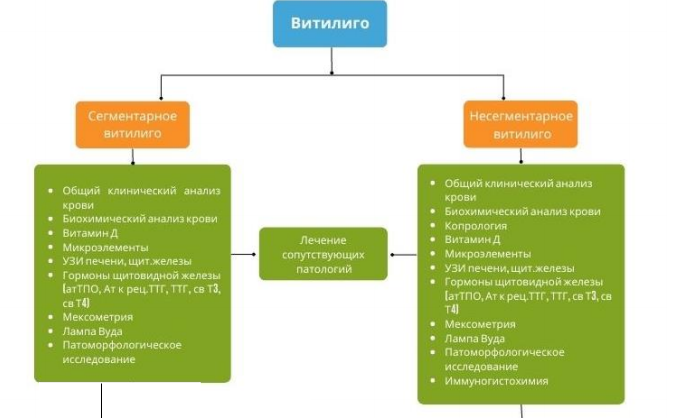
Подробная схема классификации витилиго была предложена в 2012 г. Консенсусом по глобальным проблемам витилиго [10]. Витилиго подразделяют на две широкие категории: несегментарное витилиго (наиболее распространенное) и сегментарное витилиго (таблица 1). Несегментарное витилиго подразделяется на подтипы в зависимости от распределения поражений кожи (т. е. генерализованное, акральное или акрофациальное, слизистое, локализованное, универсальное и смешанное). Редкие подтипы включены в группу неопределенные/неклассифицированные.
Таблица 1.
Современная классификация и номенклатура витилиго Дерматология (Прил. к журн. Consilium Medicum). 2018
Таблица 1.
Современная классификация и номенклатура витилиго Дерматология (Прил. к журн. Consilium Medicum). 2018
| Тип витилиго | Подтипы | Клинические особенности |
|
Несегментарное витилиго
|
Генерализованное
|
Симметричные, двусторонние, депигментированные пятна, беспорядочно расположенные по всей поверхности тела.
Начало обычно в возрасте до 30 лет Развитие с течением времени |
|
Акрофациальное
|
Задействованы только конечности и/или лицо
|
|
|
Универсальное
|
Обычно поражает от 80 до 90% площади поверхности тела.
|
|
|
Очаговое
|
Наличие на коже единичного пятна. Диагностируется в случае отсутствия трансформации локального очага в другое заболевание в течение 1-2-х лет
|
|
|
Витилиго слизистых оболочек
|
Поражаются несколько участков слизистой оболочки (более одного очага поражения), обычно ассоциируется с генерализованным витилиго
|
|
|
Сегментарное витилиго |
Одностороннее
Полосовидное |
Одностороннее асимметричное распределение белых пятен, соответствующих кожному сегменту (дерматомное распределение); начинается в раннем возрасте, быстрая стабилизация.
|
|
Смешанное витилиго
|
|
Сочетание сегментарного и несегментарного витилиго
|
|
Редкие формы/неклассифицированное витилиго |
«Пунктирное» витилиго
|
Резко отграниченные депигментированные точечные пятна, располагающиеся на любом участке кожного покрова
|
|
Витилиго minor
|
«Частично» депигментированные пятна, не имеют характерного молочно-белого цвета; преимущественно у темнокожих людей
|
|
|
Фолликулярное витилиго
|
Точечная депигментация в области волосяных фолликулов
|
https://pubmed.ncbi.nlm.nih.gov/22417114/
Несегментарное витилиго. Несегментарное витилиго включает генерализованный, акрофациальный, универсальный, очаговый, слизистый и редкие подтипы (таблица 1). Чаще всего встречаются генерализованное и акральное или акрофациальное витилиго.
Несегментарное витилиго. Несегментарное витилиго включает генерализованный, акрофациальный, универсальный, очаговый, слизистый и редкие подтипы (таблица 1). Чаще всего встречаются генерализованное и акральное или акрофациальное витилиго.
- Генерализованное витилиго. Генерализованное витилиго характеризуется двусторонними, часто симметричными, депигментированными пятнами или пятнами, случайно расположенными на нескольких участках поверхности тела. Генерализованное витилиго может начаться в детстве или в раннем взрослом возрасте и часто возникает в местах, подверженных давлению, трению и/или травме. Депигментированные пятна распространены на лице, туловище и конечностях.
- Акрофациальное витилиго. Акрофациальное витилиго состоит из депигментированных пятен, ограниченных дистальными отделами конечностей и/или лицом. Позже оно может включать другие участки тела, что приводит к типичному генерализованному витилиго [2,26]. Подкатегорией акрофациального типа является «lip-tip» витилиго - изолированное поражение губ и кончиков пальцев кистей и стоп, данный клинический вариант устойчив к лечению [27].
- Универсальное витилиго. Универсальное витилиго означает полную или почти полную депигментацию кожи. Некоторые участки кожи и волосы могут быть частично сохранены. Универсальное витилиго обычно является результатом прогрессирования генерализованного витилиго.
- Очаговое (ограниченное) витилиго характеризуется возникновением на коже единичного депигментированного пятна. Диагноз «очаговое витилиго» следует констатировать только после того, как будет проведена дифференциальная диагностика и будут исключены все другие заболе- вания кожи, сопровождающиеся появлением белых пятен, и, в первую очередь, вторичная депигментация. Кроме этого, ограниченное витилиго диагностируется в том случае, если возникший впервые локальный депигментированный очаг в течение последующих 1–2 лет не трансформировался в другие формы заболевания.
- Витилиго слизистых оболочек. Витилиго слизистых оболочек обычно поражает слизистую оболочку полости рта и/или половых органов. Это может происходить в контексте генерализованного витилиго или как изолированное проявление [28].
Сегментарное витилиго. Сегментарное витилиго, согласно консенсусу 2012 г., является вторым типом заболевания, которое составляет от 10 до 15% от всех видов этого гипомеланоза. Сегментарное витилиго имеет две формы: одностороннее сегментарное и полосовидное (асимметричное). Сегментарное витилиго характеризуется локализацией депигментации в пределах одного сегмента кожного покрова. Однако была описана полисегментарная форма заболевания с контралатеральным расположением пятен.
Сегментарное витилиго обычно возникает по дерматомному или квазидерматомному типу, чаще всего по ходу тройничного нерва. Будучи наименее распространенным типом витилиго, сегментарное витилиго в большинстве случаев начинается в детстве или в раннем взрослом возрасте [8,30]. В групе из 925 пациентов с сегментарным витилиго из популяции китайцев хань у 59% сегментарное витилиго развилось до 20 лет, а у 80% сегментарное витилиго развилось до 30 лет [31]. Области депигментации обычно стабилизируются в течение года и редко распространяются за пределы пораженного дерматома. Имеется раннее вовлечение волосяных фолликулов (лейкотрихия) с гистологическими признаками разрушения фолликулярного резервуара меланоцитов.
Смешанное витилиго характеризуется сочетанием несегментарного и сегментарного витилиго. Чаще всего сегментарная форма предшествует несегментарному витилиго.
Редкие формы:
“Пунктирное” витилиго или vitiligo punctate представляет собой резко отграниченные депигментированные точечные пятна, диаметром около 1–1,5 мм, которые могут локализовываться на любом участке кожного покрова.
Малое витилиго или vitiligo minor — встречается редко и преимущественно у темнокожих людей. При этом пятна не имеют характерный молочно-белый цвет, они выглядят «частично» депигментированными, светлее окружающей кожи на 2–3 тона. Такие очаги витилиго могут сосуществовать с типичными для этого заболевания проявлениями. [29].
Фолликулярное витилиго чаще относят к генерализованной форме заболевания, которое проявляется в виде точечной депигментации в области волосяных фолликуло
Этиология и патогенез
Патогенез заболевания или состояния (группы заболеваний или состояний)
Было предложено несколько теорий разрушения меланоцитов при витилиго. К ним относятся генетические, аутоиммунные, нервные, биохимические, окислительный стресс, вирусная инфекция и механизмы отслоения меланоцитов. Хотя теории аутоиммунного и окислительного стресса лучше всего подтверждаются данными исследований, ни одна из предложенных теорий сама по себе недостаточна для объяснения различных фенотипов витилиго [2,16,17]. Так называемая «теория конвергенции» предполагает, что множественные механизмы могут способствовать исчезновению меланоцитов в витилигинозной коже и что витилиго действительно может представлять спектр заболеваний [18].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Общие черты. Витилиго обычно проявляется бессимптомными депигментированными пятнами и пятнами молочного или мелово-белого цвета без клинических признаков воспаления. Началу заболевания могут предшествовать тяжелые солнечные ожоги, беременность, травма кожи и/или эмоциональный стресс [19]. Поражения могут появиться в любом возрасте и на любом участке тела, чаще на лице и в областях вокруг отверстий, половых органов и рук. Они различаются по размеру от нескольких миллиметров до многих сантиметров и обычно имеют выпуклые границы, хорошо отграниченные от окружающей нормальной кожи.
Витилиго может иметь более одного цветового оттенка. Трихромные поражения характеризуются зонами белого, светло-коричневого и нормального цвета кожи и чаще всего наблюдаются у лиц с темной пигментацией кожи. Квадрихромные поражения могут иметь перифолликулярную или краевую гиперпигментацию, тогда как пентахромные поражения также имеют синий оттенок [11,20]. Другим клиническим вариантом является так называемое vitiligo ponctué, при котором обнаруживаются крошечные депигментированные пятна, похожие на конфетти.
Витилиго может иметь более одного цветового оттенка. Трихромные поражения характеризуются зонами белого, светло-коричневого и нормального цвета кожи и чаще всего наблюдаются у лиц с темной пигментацией кожи. Квадрихромные поражения могут иметь перифолликулярную или краевую гиперпигментацию, тогда как пентахромные поражения также имеют синий оттенок [11,20]. Другим клиническим вариантом является так называемое vitiligo ponctué, при котором обнаруживаются крошечные депигментированные пятна, похожие на конфетти.
Феномен Кебнера. Повторяющаяся механическая травма (трение) и другие типы физических травм (например, расчесы, хроническое давление или порезы) наряду с аллергическими или раздражающими контактными реакциями могут вызвать витилиго на таких участках, как шея, локти и лодыжки. Это известно как феномен Кебнера, также называемый «изоморфной реакцией», который описывает развитие кожного заболевания в местах кожной травмы. О феномене Кебнера сообщалось у 20-60% пациентов с витилиго [21].
Сопутствующие особенности заболевания или состояния (группы заболеваний или состояний)
На пораженной коже часто присутствуют депигментированные волосы. Хотя такие волосы указывают на уменьшение или потерю фолликулярного резервуара для репигментации, их присутствие не обязательно исключает репигментацию поражения. Полиоз - уменьшение или отсутствие меланина или цвета в волосах головы, бровях и/или ресницах также может быть проявлением витилиго [22]. Преждевременное поседение волос на голове может возникать у пациентов с витилиго и в их семьях.
Галоневусы, характеризующиеся депигментированными участками вокруг них, обнаруживаются у 6–26 % детей с несегментарным витилиго и могут предвещать развитие генерализованного витилиго [23,24].
На основании анализа большой серии пациентов с витилиго были выделены два возрастных клинических фенотипа [25]. Пациенты с ранним началом (до 12 лет) часто имеют семейную историю витилиго и/или преждевременного поседения волос, ассоциированных галоневусов и феномена Кебнера, а также сообщают о предыдущих эпизодах депигментации и репигментации. Напротив, пациенты с началом витилиго в подростковом или раннем взрослом возрасте часто сообщают о личном или семейном анамнезе аутоиммунных заболеваний и имеют заболевание, локализованное на лице и/или в акральных областях [25].
Галоневусы, характеризующиеся депигментированными участками вокруг них, обнаруживаются у 6–26 % детей с несегментарным витилиго и могут предвещать развитие генерализованного витилиго [23,24].
На основании анализа большой серии пациентов с витилиго были выделены два возрастных клинических фенотипа [25]. Пациенты с ранним началом (до 12 лет) часто имеют семейную историю витилиго и/или преждевременного поседения волос, ассоциированных галоневусов и феномена Кебнера, а также сообщают о предыдущих эпизодах депигментации и репигментации. Напротив, пациенты с началом витилиго в подростковом или раннем взрослом возрасте часто сообщают о личном или семейном анамнезе аутоиммунных заболеваний и имеют заболевание, локализованное на лице и/или в акральных областях [25].
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний), медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза:
Диагноз устанавливается на основании физикального обследования.
Жалобы и анамнез
Оценка пациента с витилиго включает подробный анамнез и полное обследование кожи для оценки тяжести заболевания и индивидуальных прогностических факторов. К важным элементам анамнеза относятся:
● Возраст начала поражения
● Семейный анамнез витилиго и/или других аутоиммунных заболеваний
● Скорость прогрессирования или распространения поражений
● Наличие сопутствующих заболеваний
● Текущий прием лекарств или добавок
● Профессия (воздействие химических веществ)
● Влияние болезни на качество жизни
Эти аспекты анамнеза влияют на диагностическую работу, терапевтические вмешательства для стабилизации и репигментации, долгосрочное наблюдение и прогноз.
Диагноз устанавливается на основании физикального обследования.
Жалобы и анамнез
Оценка пациента с витилиго включает подробный анамнез и полное обследование кожи для оценки тяжести заболевания и индивидуальных прогностических факторов. К важным элементам анамнеза относятся:
● Возраст начала поражения
● Семейный анамнез витилиго и/или других аутоиммунных заболеваний
● Скорость прогрессирования или распространения поражений
● Наличие сопутствующих заболеваний
● Текущий прием лекарств или добавок
● Профессия (воздействие химических веществ)
● Влияние болезни на качество жизни
Эти аспекты анамнеза влияют на диагностическую работу, терапевтические вмешательства для стабилизации и репигментации, долгосрочное наблюдение и прогноз.
Физикальное обследование
Необходимо провести полный осмотр, для выявления:
● Типа витилиго (сегментарное, несегментарное)
● Степень заболевания, с особым вниманием к участкам склонности к витилиго, таким как губы и периоральная область, окологлазные области, тыльная поверхность рук, пальцы, сгибательная поверхность запястий, локти, подмышечные впадины, соски, пупок, крестец, пах
/аногенитальные области и колени.
Для определения активности заболевания оцениваются наличие новых или увеличение размеров имеющихся очагов в течение 1 года. Дополнительными клиническими признаками активности заболевания считаются:
● Феномен Кёбнера
● Симптом конфетти
● Трихромное витилиго
Процент вовлеченной площади тела можно оценить по так называемому правилу 1 процента или «методу ладони». Как у детей, так и у взрослых ладонь руки (включая пальцы) составляет примерно 1 процент от общей площади поверхности тела (BSA-body score area), альтернативным методом является «правило девяток»:
● Типа витилиго (сегментарное, несегментарное)
● Степень заболевания, с особым вниманием к участкам склонности к витилиго, таким как губы и периоральная область, окологлазные области, тыльная поверхность рук, пальцы, сгибательная поверхность запястий, локти, подмышечные впадины, соски, пупок, крестец, пах
/аногенитальные области и колени.
Для определения активности заболевания оцениваются наличие новых или увеличение размеров имеющихся очагов в течение 1 года. Дополнительными клиническими признаками активности заболевания считаются:
● Феномен Кёбнера
● Симптом конфетти
● Трихромное витилиго
Процент вовлеченной площади тела можно оценить по так называемому правилу 1 процента или «методу ладони». Как у детей, так и у взрослых ладонь руки (включая пальцы) составляет примерно 1 процент от общей площади поверхности тела (BSA-body score area), альтернативным методом является «правило девяток»:
● Каждая нога представляет 18 процентов BSA.
● Каждая рука представляет 9 процентов BSA.
● На переднюю и заднюю части туловища приходится по 18 процентов BSA.
● Голова и шея составляют 9 процентов BSA.
● Область гениталий составляет 1 процент BSA.
● Каждая рука представляет 9 процентов BSA.
● На переднюю и заднюю части туловища приходится по 18 процентов BSA.
● Голова и шея составляют 9 процентов BSA.
● Область гениталий составляет 1 процент BSA.
Лабораторные диагностические исследования согласно актуальным стандартам
На данный момент не разработано лабораторных исследований, которые бы достоверно подтверждали активность витилиго, однако целесообразно проведение ряда исследований:
- Рекомендуется общий клинический анализ крови развернутый для оценки общего состояния, диагностики заболеваний и состояний, являющихся противопоказанием к системной терапии, фототерапии, контроля безопасности проводимого лечения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется биохимический анализ крови: общий белок, глюкоза, креатинин, билирубин общий, билирубин прямой, аланин-аминотрансфераза, аспартат-аминотрансфераза, общий холестерин; для оценки общего состояния, диагностики заболеваний и состояний, являющихся противопоказанием к системной терапии, фототерапии, контроля безопасности проводимого лечения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
- Рекомендуется общий (клинический) анализ мочи для диагностики заболеваний и состояний, являющихся противопоказанием к системной терапии, фототерапии, контроля безопасности проводимого лечения.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Общий анализ кала: изменений быть не должно
- Рекомендуется исследование уровня гормонов щитовидной железы: определение содержания антител к тиреоглобулину в сыворотке крови, определение содержания антител к тиреопероксидазе в крови, антитела к рецепторам к ТТГ, свободный Т3, Т4 у пациентов с витилиго с целью выявления аутоиммунных заболеваний щитовидной железы [33,34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: из всех состояний, обнаруженных у пациентов с витилиго, заболевания щитовидной железы являются наиболее распространенными [35]. Риск развития аутоиммунного заболевания щитовидной железы у пациентов с витилиго удваивается каждые 5 лет. Исследование проводится с целью выявления триггерных факторов заболевания.
- Рекомендуется исследование уровня 25-гидроксивитамина D в крови:
Комментарии: аутоиммунитет играет важную роль в патогенезе витилиго. Витамин D через его антиапоптотический эффект управляет активацией, пролиферацией и миграцией меланоцитов, увеличивая меланогенез и содержание тирозиназы культивируемых человеческих меланоцитов из всех состояний, обнаруженных у пациентов с витилиго, заболевания щитовидной железы являются наиболее распространенными. Витамин D также уменьшает аутоиммунное повреждение меланоцитов, модулируя Т-клеточную активацию [39].
Инструментальные диагностические исследования
- Рекомендуется люминесцентная диагностика (осмотр под лампой Вуда) пациентам с витилиго для точной визуализации очагов депигментации и проведения дифференциальной диагностики с другими гипомеланозами [34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: при осмотре под лампой Вуда обнаруживается характерное молочно-белое свечение. Рекомендуется фиксировать расположение очагов витилиго путём фотографирования для оценки площади поражения, эффективности лечения.
Комментарии: при осмотре под лампой Вуда обнаруживается характерное молочно-белое свечение. Рекомендуется фиксировать расположение очагов витилиго путём фотографирования для оценки площади поражения, эффективности лечения.
- Определения минимальной эритемной дозы (Биодоза) — для достижения желаемого лечебного или профилактического эффекта, предупреждения ожогов и неблагоприятных общих реакций организма облучение ультрафиолетовыми лучами необходимо проводить строго дозированно.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Иные диагностические исследования
- Рекомендуется в редких случаях для подтверждения диагноза прижизненное патолого- анатомическое исследование биопсийного (операционного) материала кожи [36].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: ранние гистологические изменения характеризуются наличием воспалительного инфильтрата, состоящего из CD8+ цитотоксических T-лимфоцитов, инфильтрирующих эпидермис. На границе депигментированных пятен могут выявляться периваскулярный и перифолликулярный лимфоцитарный инфильтрат. При длительно существующих пятнах витилиго отмечается практически полное отсутствие воспалительной реакции в коже, полная или почти полная потеря эпидермальной пигментации с отсутствием меланоцитов в базальном слое.
Комментарии: ранние гистологические изменения характеризуются наличием воспалительного инфильтрата, состоящего из CD8+ цитотоксических T-лимфоцитов, инфильтрирующих эпидермис. На границе депигментированных пятен могут выявляться периваскулярный и перифолликулярный лимфоцитарный инфильтрат. При длительно существующих пятнах витилиго отмечается практически полное отсутствие воспалительной реакции в коже, полная или почти полная потеря эпидермальной пигментации с отсутствием меланоцитов в базальном слое.
- Рекомендуется для определения количества пигмента в коже использовать метод мексаметрии, в котором принцип измерения основан на оценке поглощения/отражения света определенной длины волны. Mexameter-MX-18 излучает свет на трех длинах волн, выбранных с учетом спектра поглощения двух хромофоров кожи — меланина и гемоглобина; это позволяет избежать влияния на показатели других хромофоров кожи, например, билирубина. У каждого пациента проводятся минимум по 4 измерения: по 2 зоны на пигментированной (здоровой) коже, а также на 2 участках депигментированной кожи. После чего берётся среднее значение на здоровой коже и среднее значение на депигментированной, цифровое значение выражается в условных единицах (УЕ), обозначающих его как индекс пигментации (ИП). Также рассчитывается отношение ИП на здоровой коже к таковому на депигментированной и получается нормализованный показатель НИП – нормализованный индекс пигментации (ИПздор/ИПдепигм=НИП). У здоровых лиц без витилиго НИП близок к 1, у больных витилиго – резко повышен (от 2,1 – 5,6). Индекс эритемы у больных витилиго можно измерять на фоне фототерапии и для динамического мониторинга и оценке эффективности лечения витилиго [35].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
- Рекомендуется для объективной оценки степени депигментации и резерва меланоцитов проводить иммуногистохимическое исследование с применением MART-1 (MelanA/S100/A103 - Mouse Monoclonal Antibody, Cell Marque), при этом экспрессия MART-1 может свидетельствовать о сохранности меланоцитов, и их функции к меланогенезу [35].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)


Дифференциальный диагноз
Таблица
Дифференциальный диагноз и обоснование дополнительных исследований:
|
Диагноз
|
Обоснование для дифференциальной диагностики
|
Обследования
|
Критерии исключения диагноза
|
|
Пьебалдизм
|
Существует с рождения. Проявляется образованием на голове белой челки с треугольной формы депигментацией на коже лба. Характерное расположение других очагов депигментации: передняя поверхность брюшной стенки с распространением на грудь и спину до срединной линии; плечо и предплечье; передняя поверхность бедер и голеней, в очагах поражения имеются островки с нормальным содержанием пигмента
|
|
Наследование по доминантному типу, данное заболевание имеют другие члены семьи
|
|
Синдром Ваарденбурга
|
Прядь депигментированных волос в центральной части лобной зоны, отдельные депигментированные пятна на коже
|
|
Другие стигматы синдрома, включая телекант (латеральное смещение внутреннего угла глаза), гетерохромия радужки, врождённая тугоухость различной степени
|
|
Туберозный склероз
|
Множественные четко ограниченные гипопигментированные пятна на коже |
|
Другие кожные проявления туберозного склероза, в том числе ангиофибромы лица, эпилепсия, поражение других органов и систем
|
|
Гипомеланоз Ито
|
С рождения, реже младенческого или раннего детского возраста.
Характеризуется гипопигментированными пятнами кольцевидной, полосовидной,
мраморно-витиеватой конфигурации с нечеткими или зазубренными краями, расположенными беспорядочно или билатерально
|
|
Наличие других стигматов заболевания, включая неврологическую симптоматику, поражение других органов и систем: глаз, зубов, мышечно-скелетной системы.
|
|
Белый лишай
|
Гипопигментированные пятна, с нечеткими границами
|
Люминесцентная диагностика
|
Наличие эритемы, отсутствие свечения под лампой Вуда
|
|
Поствоспалительная гипопигментация
|
Гипопигментированные пятна с нечеткими границами в зонах предшествующего воспаления. Могут наблюдаться клинические проявления первичного заболевания кожи (себорейный дерматит, экзема, псориаз и др.)
|
|
Уменьшение количества меланоцитов при наличии / отсутствии других клинических проявлений основного заболевания
|
|
Склероатрофический лихен
|
Локализация на половых органах, атрофия, трещины, поражение перианальной области, вагинит
|
Патолого- анатомическое исследование
|
Эпидермальная атрофия с сохранением меланоцитов
|
|
Дискоидная красная волчанка
|
Локализация часто на коже головы, лица, шеи. Эритематозные пятна, бляшки с рубцеванием, диспигментацией, алопецией
|
Патолого- анатомическое исследование
|
При гистологическом исследовании наличие воспалительной реакции в дерме с сохранением меланоцитов
|
|
Гипопигментный саркоидоз
|
Гипопигментированные пятна, возможный другие проявления саркоидоза
|
Патолого- анатомическое исследование
|
При гистологическом исследовании определяются неказеозные гранулемы
|
|
Грибовидный микоз, гипопигментная форма
|
Гипопигментированные пятна с наличием/ отсутствием шелушения и признаков воспаления
|
Патолого- анатомическое исследование
|
При гистологическом исследовании эпидермотропизм, атипичные лимфоциты
|
|
Приобретенный прогрессирующий макулярный гипомеланоз
|
У взрослых лиц молодого возраста, с локализацией на коже туловища, преимущественно нижней части спины и подмышечных впадин множественные гипопигментированные пятна, сливающиеся между собой
|
Люминесцентная диагностика
|
При осмотре под лампой Вуда розовая флуоресценция Propionibacterium acnes
|
|
Белый разноцветный лишай
|
Гипопигментированные пятна на коже туловища, шеи, плеч.
|
Люминесцентная диагностика, Микроскопическое исследование на патогенные грибы
|
Положительная проба с гидроксидом калия, желтоватая флуоресценция пятен.
|
|
Лепра
|
Гипопигментированые пятна на коже
|
Бактериоскопическое исследование, ПЦР- диагностика либо патоморфологическое исследование биоптата кожи для выявления Mycobacterium leprae
|
Расстройства поверхностной чувствительности кожи, выпадение бровей, ресниц, эпид. анамнез.
|
|
Пинта (поздняя стадия)
|
Эндемичный для стран Латинской Америки трепонематоз.
Депигментированные очаги как правило, расположенные на коже дистальных участков конечностей или других открытых участках кожного покрова, участки поверхностной атрофии кожи. |
Патолого- анатомическое исследование, темнопольная микроскопия
|
Исследование плазмы крови, темнопольная микроскопия, патоморфологическое исследование биоптата кожи для выявления возбудителя
|
|
Идиопатический каплевидный гипомеланоз
|
Диссеминированная мелкопятнистая (1-5 мм) депигментация преимущественно на разгибательной поверхности верхних конечностей и голеней.
|
|
Отмечается тенденция к увеличению количества высыпаний с возрастом.
Провоцирующим фактором является избыточная инсоляция, нет лейкотрихии |
|
Гипо- и депигментация в результате травмы
|
Очаги гипо- депигментации
|
|
Участки гипо- депигментации кожи имеют четкую геометрическую форму, в анамнезе травма либо хирургическое вмешательство
|
|
Анемический невус |
Представляет собой врожденное гипопигментное пятно разного диаметра. Часто локализуется в области грудной клетки, шеи.
Обусловлено врожденным недоразвитием поверхностных кровеносных сосудов дермы. |
Люминесцентная диагностика
|
При обследовании под лампой Вуда не дает свечения. При трении кожи в области пятна гиперемия отсутствует.
|
|
Депигментированный невус
|
Невус обычно присутствует при рождении или появляется в течение первых нескольких месяцев жизни, растет пропорционально росту ребенка и часто появляется после первого пребывания на солнце. Очаги депигментации невуса не увеличиваются с течением времени, обычно гипопигментированы, а не депигментированы, не связаны с лейкотрихией и имеет неровные края
|
Люминесцентная диагностика, Патолого- анатомическое исследование
|
При гистологическом исследовании отмечается нормальное количество меланоцитов, но выработка меланина снижена. При осмотре под лампой Вуда при депигментированном невусе отмечается грязно-белое свечение
|
Лечение
Постановка целей лечения
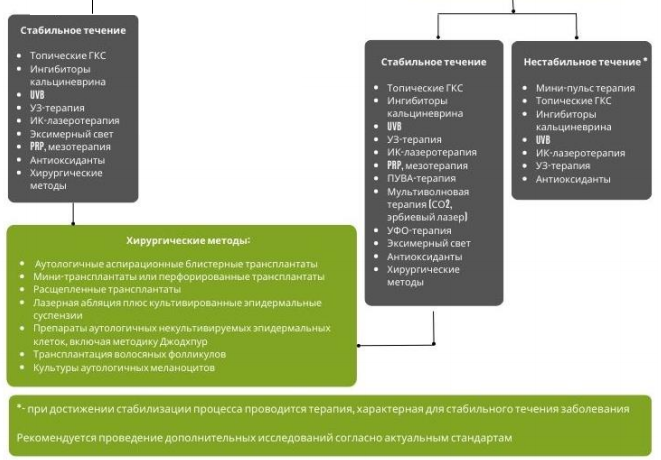
Цели лечения витилиго следует устанавливать индивидуально для каждого пациента или родителям/опекунам, в случае детей, в зависимости от возраста пациента и типа кожи; распространенность, локализация и степень активности болезни; влияние заболевания на качество жизни пациента. Открытая дискуссия с пациентом об ограничениях лечения может быть полезной для создания реалистичных ожиданий.
Несегментарное витилиго, которое является наиболее распространенным типом витилиго, имеет непредсказуемое течение, и его лечение часто сопряжено с трудностями. Тем не менее, несколько методов лечения, включая местные средства, световую терапию и процедуры аутологичной трансплантации, продемонстрировали эффективность в отношении репигментации [37]. Реакция на лечение, как правило, медленная и может сильно различаться у разных пациентов и на разных участках тела у одного и того же пациента. Наилучшие результаты часто достигаются при более темных типах кожи (Фитцпатрик IV–VI), хотя удовлетворительные результаты также часто наблюдаются при более светлых типах кожи (Фицпатрик II, III) [26]. Поражения лица и туловища лучше всего поддаются лечению, в то время как акральные области чрезвычайно трудно поддаются лечению. Оптимальная репигментация часто коррелирует с плотностью сохранившихся волосяных фолликулов в пораженном участке. Самая высокая плотность волосяных фолликулов находится на лице, в то время как области с самой низкой плотностью включают акральные участки, такие как руки, ноги и ладонные поверхности [38].
Сегментарное витилиго является менее распространенным типом витилиго. Он часто начинается в детстве и имеет гораздо более предсказуемое течение. У подавляющего большинства пациентов наблюдается минимальное прогрессирование через один или два года от начала заболевания. В то время как сегментарное витилиго может быть более сложным с терапевтической точки зрения по сравнению с несегментарным заболеванием, наилучшие результаты достигаются при использовании аутологичных трансплантатов.
Подход к ведению пациентов с витилиго – формируется индивидуально для каждого пациента в зависимости от:
Сегментарное витилиго является менее распространенным типом витилиго. Он часто начинается в детстве и имеет гораздо более предсказуемое течение. У подавляющего большинства пациентов наблюдается минимальное прогрессирование через один или два года от начала заболевания. В то время как сегментарное витилиго может быть более сложным с терапевтической точки зрения по сравнению с несегментарным заболеванием, наилучшие результаты достигаются при использовании аутологичных трансплантатов.
Подход к ведению пациентов с витилиго – формируется индивидуально для каждого пациента в зависимости от:
-
Тяжести заболевания;
-
Активности заболевания (стабильная [отсутствие увеличения размера существующих поражений и отсутствие новых поражений в предыдущий год] по сравнению с прогрессирующим заболеванием);
-
Предпочтений пациента (включая удобство, стоимость и доступность);
-
Оценки ответа;
-
Возраста;
Комбинированная терапия, такая как фототерапия плюс местные или пероральные кортикостероиды, ингибиторы кальциневрина или, реже, аналоги витамина D, более эффективны, чем монотерапия. Однако, несмотря на лечение, витилиго имеет крайне непредсказуемое течение, и невозможно предсказать долгосрочное сохранение репигментации [39].
Лечение витилиго на современном этапе
Консервативное лечение
Консервативное лечение
Наружная терапия
-
Рекомендуется применение топических глюкокортикостероидных препаратов в качестве первой линии терапии пациентам несегментарным витилиго и сегментарным витилиго [40-42]:
Комментарии: Лечение топическими глюкокортикостероидными препаратами проводят на ограниченные очаги поражения. При распространенном процессе рекомендуется использование на недавно существующие либо активно прогрессирующие пятна. Взрослым рекомендуются препараты высокой или очень высокой степени активности, детям - умеренной или высокой степени активности по непрерывной или прерывистой (интермиттирующей) методике.
Непрерывная методика подразумевает ежедневное нанесение топических глюкокортикостероидов. Более предпочтительной является интермиттирующая методика, аппликации осуществляют 1 раз в сутки в течение 2 недель с последующим двухнедельным перерывом. При отсутствии побочных эффектов проводят 4-6 повторных курсов. Также возможно использование последовательной прерывистой схемы (например, 1 неделя лечения и 1 неделя отдыха) [43]. При локализации очагов витилиго на лице применение топических глюкокортикостероидов по непрерывной методике не рекомендуется для предотвращения местных побочных эффектов (атрофии кожи, телеангиэктазий, гипертрихоза, акне и стрий).
Не следует примененять на обширные участки кожного покрова, длительное применение в складки кожи во избежание развития системных побочных эффектов в результате их абсорбции кожей.
Непрерывная методика подразумевает ежедневное нанесение топических глюкокортикостероидов. Более предпочтительной является интермиттирующая методика, аппликации осуществляют 1 раз в сутки в течение 2 недель с последующим двухнедельным перерывом. При отсутствии побочных эффектов проводят 4-6 повторных курсов. Также возможно использование последовательной прерывистой схемы (например, 1 неделя лечения и 1 неделя отдыха) [43]. При локализации очагов витилиго на лице применение топических глюкокортикостероидов по непрерывной методике не рекомендуется для предотвращения местных побочных эффектов (атрофии кожи, телеангиэктазий, гипертрихоза, акне и стрий).
Не следует примененять на обширные участки кожного покрова, длительное применение в складки кожи во избежание развития системных побочных эффектов в результате их абсорбции кожей.
-
флутиказон - крем 0,05%, наносить 1 раз в сутки тонким слоем у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме [44].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
Комментарии: Противопоказанием к назначению крема флутиказон является детский возраст до 1 года. Не использовать на кожу лица. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
Комментарии: Противопоказанием к назначению крема флутиказон является детский возраст до 1 года. Не использовать на кожу лица. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
-
мометазон крем, мазь - 0,1% взрослым и детям наносить тонким слоем 1 раз в сутки не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме [45]
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказанием к назначению препарата мометазон является детский возраст до 2 лет. Под окклюзионную повязку не применять. На кожу лица не использовать длительно. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
или
Комментарии: Противопоказанием к назначению препарата мометазон является детский возраст до 2 лет. Под окклюзионную повязку не применять. На кожу лица не использовать длительно. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
или
-
клобетазол - 0,05% крем, мазь наносить на пораженные участки кожи 1 раз в сутки по прерывистой схеме не более 2-4 месяцев [46].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
Комментарии: Противопоказанием к назначению препарата клобетазол является детский возраст до 1 года. Не использовать на кожу лица. Не использовать под окклюзионную повязку. Терапия проводится под контролем врача-дерматолога. При использовании препарата клобетазол у детей, рекомендуется кратковременное применение, с переходом на глюкокортикостероидные препараты более низкого класса Детям при применении препарата клобетазол требуется наблюдение врачом не реже 1 раза в неделю.
или
Комментарии: Противопоказанием к назначению препарата клобетазол является детский возраст до 1 года. Не использовать на кожу лица. Не использовать под окклюзионную повязку. Терапия проводится под контролем врача-дерматолога. При использовании препарата клобетазол у детей, рекомендуется кратковременное применение, с переходом на глюкокортикостероидные препараты более низкого класса Детям при применении препарата клобетазол требуется наблюдение врачом не реже 1 раза в неделю.
или
-
бетаметазон - 0,05% мазь, крем наносить на пораженные участки кожи тонким слоем 1 раз в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме [42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –5)
Комментарии: Противопоказанием к назначению препарата бетаметазон мазь 0,05% является детский возраст до 1 года. Под окклюзионную повязку не применять. Не использовать на кожу лица. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
или
Комментарии: Противопоказанием к назначению препарата бетаметазон мазь 0,05% является детский возраст до 1 года. Под окклюзионную повязку не применять. Не использовать на кожу лица. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
или
-
метилпреднизолона ацепонат - 0,1% мазь, крем наносить на пораженные участки кожи 1 раз в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме [34].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказанием к назначению мази является детский возраст до 4 месяцев. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
Комментарии: Противопоказанием к назначению мази является детский возраст до 4 месяцев. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, продолжительность терапии должна определяться индувидуально в зависимости от возраста и локализации очагов.
-
флуоцинолона ацетонид – 0,025% мазь наносить на пораженные участки 1 раз в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказанием к назначению мази является детский возраст до 2-х лет. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, следует применять флуоцинолона ацетонид под контролем врача, минимальными эффективными дозами, на небольших участках кожи, короткими курсами (не более 5-ти дней). С осторожностью применять у девушек в период полового созревания.
Комментарии: Противопоказанием к назначению мази является детский возраст до 2-х лет. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Терапия проводится под контролем врача-дерматолога. У детей, ввиду большего риска развития побочных эффектов, следует применять флуоцинолона ацетонид под контролем врача, минимальными эффективными дозами, на небольших участках кожи, короткими курсами (не более 5-ти дней). С осторожностью применять у девушек в период полового созревания.
-
триамцинолона ацетонид – 0,1% мазь, крем наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказаниями к назначению препарата триамцинолона ацетонид являются детский возраст до 2-х лет, I триместр беременности, грибковые заболевания, вирусные инфекции. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Для предупреждения местных инфекционных осложнений рекомендуется применять в сочетании с противомикробными средствами. Следует избегать длительного наружного применения у детей независимо от возраста (не более 5-ти дней).
Комментарии: Противопоказаниями к назначению препарата триамцинолона ацетонид являются детский возраст до 2-х лет, I триместр беременности, грибковые заболевания, вирусные инфекции. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Для предупреждения местных инфекционных осложнений рекомендуется применять в сочетании с противомикробными средствами. Следует избегать длительного наружного применения у детей независимо от возраста (не более 5-ти дней).
-
гидрокортизона ацетат – 1% мазь, крем наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказаниями к назначению препарата триамцинолона ацетонид являются детский возраст до 2-х лет, беременность, розацеа, вульгарные угри, периоральный дерматит, сифилис, грибковые заболевания, вирусные. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Для предупреждения местных инфекционных осложнений рекомендуется применять в сочетании с противомикробными средствами. Детям до 12-ти лет препарат назначают только под врачебным контролем.
Комментарии: Противопоказаниями к назначению препарата триамцинолона ацетонид являются детский возраст до 2-х лет, беременность, розацеа, вульгарные угри, периоральный дерматит, сифилис, грибковые заболевания, вирусные. Под окклюзионную повязку не применять. На кожу лица, в складки кожи не использовать длительно. Для предупреждения местных инфекционных осложнений рекомендуется применять в сочетании с противомикробными средствами. Детям до 12-ти лет препарат назначают только под врачебным контролем.
-
преднизолон – 0,5% мазь наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Комментарии: Противопоказаниями к назначению препарата триамцинолона ацетонид являются детский возраст до 1-го года, беременность и период грудного вскармливания, розацеа, вульгарные угри, периоральный дерматит, активная форма туберкулеза, сифилис, грибковые заболевания, вирусные инфекции. Не наносить на кожу в области глаз, а также на раневые поверхности. Наружно не следует применять препарат более 14-ти дней.
Топические ГКС при витилиго применяются в зависимости от локализации, обширности поражений, возраста пациента, поставленной цели лечения и других показаний с учетом их активности. Степень активности топических ГКС представлена в Приложении 2.
Комментарии: Противопоказаниями к назначению препарата триамцинолона ацетонид являются детский возраст до 1-го года, беременность и период грудного вскармливания, розацеа, вульгарные угри, периоральный дерматит, активная форма туберкулеза, сифилис, грибковые заболевания, вирусные инфекции. Не наносить на кожу в области глаз, а также на раневые поверхности. Наружно не следует применять препарат более 14-ти дней.
Топические ГКС при витилиго применяются в зависимости от локализации, обширности поражений, возраста пациента, поставленной цели лечения и других показаний с учетом их активности. Степень активности топических ГКС представлена в Приложении 2.
-
Рекомендуется в качестве метода наружной терапии пациентам с витилиго ингибиторы кальциневрина:
-
такролимус - взрослым 0,1% мазь наружно 2 раза в сутки тонким слоем в течении 3 месяцев, детям 0,03% мазь 2 раза в сутки тонким слоем не более 3 месяцев [47].
-
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
Комментарии: при длительном использовании описаны системные побочные эффекты в виде: гриппоподобного синдрома. головных болей, лихорадки, фарингита, бронхиальной астмы, кашля. В настоящее время убедительных данных о повышении частоты злокачественных новообразований кожи при длительном использовании ингибиторы кальциневрина не получено. Однако пациенты должны быть проинформированы о соотношении риска и пользы использования препарата.
или
Комментарии: при длительном использовании описаны системные побочные эффекты в виде: гриппоподобного синдрома. головных болей, лихорадки, фарингита, бронхиальной астмы, кашля. В настоящее время убедительных данных о повышении частоты злокачественных новообразований кожи при длительном использовании ингибиторы кальциневрина не получено. Однако пациенты должны быть проинформированы о соотношении риска и пользы использования препарата.
или
-
пимекролимус - 1% мазь детям наружно 2 раза в сутки в виде тонким слоем, не более 3 месяцев [47].
Уровень убедительности рекомендаций А (уровень достоверности доказательств -1)
Комментарии: Применение топических ингибиторов кальциневрина более безопасно по сравнению с лечением топическими глюкокортикостероидными препаратами, поскольку не вызывает атрофии кожи и является предпочтительным при локализации очагов витилиго на лице. Наиболее распространенными ближайшими побочными эффектами при использовании мази такролимус являются местные реакции в виде эритемы, зуда и чувства жжения кожи. Обычно они имеют временный характер, длятся 15-20 мин в первые несколько дней лечения. По данным мета-анализа при монотерапии ингибиторами кальциневрина 55,0% пациентов достигли репигментации ≥25%, при медиане продолжительности лечения 3 месяца. Местная монотерапия ингибиторами кальциневрина наиболее эффективна у детей: у 66,4% была достигнута репигментация ≥25%, и у 31,7% - репигментация≥75%. Наилучший результат достигался на коже лица и шеи здесь репигментации ≥25% отмечалась у 73,1% пациентов [46].
Курс лечения топическими ингибиторами кальциневрина в среднем составляет 3 месяца, целесообразность более продолжительного срока терапии определяется врачом-дерматологом. В нескольких рандомизированных, в том числе плацебо-контролируемых, исследованиях установлена эффективность лечения витилиго, как у взрослых, так и у детей, 0,1% мазью такролимуса при ограниченных формах витилиго, в том числе акрофациальной [48].
При достижении терапевтического эффекта с целью уменьшения риска рецидива заболевания сразу после окончания основного курса терапии (или в течение максимум 2 недель после окончания лечения) эффективно использование поддерживающей терапии взрослым мазь такролимус 0,1% 2 раза в неделю на репигментированные области, продолжительность терапии не более 24 недель [49]. Показана эффективность лечения витилиго 1% кремом пимекролимуса [50,51].
Комментарии: Местные ингибиторы кальциневрина обычно применяются два раза в день. Их также можно использовать в сочетании с местными кортикостероидами в течение первого или двух месяцев, применяя каждый из них один раз в день.
Комментарии: Применение топических ингибиторов кальциневрина более безопасно по сравнению с лечением топическими глюкокортикостероидными препаратами, поскольку не вызывает атрофии кожи и является предпочтительным при локализации очагов витилиго на лице. Наиболее распространенными ближайшими побочными эффектами при использовании мази такролимус являются местные реакции в виде эритемы, зуда и чувства жжения кожи. Обычно они имеют временный характер, длятся 15-20 мин в первые несколько дней лечения. По данным мета-анализа при монотерапии ингибиторами кальциневрина 55,0% пациентов достигли репигментации ≥25%, при медиане продолжительности лечения 3 месяца. Местная монотерапия ингибиторами кальциневрина наиболее эффективна у детей: у 66,4% была достигнута репигментация ≥25%, и у 31,7% - репигментация≥75%. Наилучший результат достигался на коже лица и шеи здесь репигментации ≥25% отмечалась у 73,1% пациентов [46].
Курс лечения топическими ингибиторами кальциневрина в среднем составляет 3 месяца, целесообразность более продолжительного срока терапии определяется врачом-дерматологом. В нескольких рандомизированных, в том числе плацебо-контролируемых, исследованиях установлена эффективность лечения витилиго, как у взрослых, так и у детей, 0,1% мазью такролимуса при ограниченных формах витилиго, в том числе акрофациальной [48].
При достижении терапевтического эффекта с целью уменьшения риска рецидива заболевания сразу после окончания основного курса терапии (или в течение максимум 2 недель после окончания лечения) эффективно использование поддерживающей терапии взрослым мазь такролимус 0,1% 2 раза в неделю на репигментированные области, продолжительность терапии не более 24 недель [49]. Показана эффективность лечения витилиго 1% кремом пимекролимуса [50,51].
Комментарии: Местные ингибиторы кальциневрина обычно применяются два раза в день. Их также можно использовать в сочетании с местными кортикостероидами в течение первого или двух месяцев, применяя каждый из них один раз в день.
-
Руксолитиниб — руксолитиниб для местного применения представляет собой ингибитор Янус-киназы (JAK), одобренный FDA США в июле 2022 г. и Европейским агентством по лекарственным средствам (EMA) в феврале 2023 г. для лечения несегментарного витилиго, поражающего ≤10 процентов площади поверхности тела (BSA), включая лицо, у пациентов ≥12 лет [Крем Opzelura (руксолитиниб) для местного применения. Информация о продукте, одобренная FDA США; Уилмингтон, Делавэр: Incyte Corporation; Июль 2022 г.]. Его можно использовать в качестве лечения первой или второй линии у любого пациента с витилиго, отвечающего критериям, одобренным FDA.
Комментарии: 1,5% крем руксолитиниба для местного применения наносят тонким слоем на пораженные участки два раза в день (максимальная доза 60 г в неделю) на срок до 52 недель [52] . Из-за проблем безопасности, перечисленных в предупредительной рамке в информации о назначении, пациентов следует контролировать на предмет эффективности и побочных эффектов. Лечение следует прекратить, если в течение шести месяцев не отмечается никакого ответа. Частота репигментации и время до репигментации, достигаемые при местном применении руксолитиниба, по-видимому, аналогичны тем, которые наблюдаются при местном применении кортикостероидов и местных ингибиторов кальциневрина, хотя ни в одном прямом рандомизированном исследовании руксолитиниб для местного применения не сравнивался с местными кортикостероидами или местными ингибиторами кальциневрина.
-
Рекомендуется в качестве метода наружной терапии пациентам с витилиго применение антиоксидантов:
- “Витилексин” – крем, наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме.
- “EPTA VTLG” – эмульсия, Применяется взрослым в возрасте от 18 лет по 2 раза в день на срок до 3 месяцев. Высокая эффективность достигается при использовании в сочетании с NB-UVB излучением.
- “Витасан” – крем, наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме.
Комментарии: Начинать пользоваться кремом рекомендуется в осенне-зимний период для того, чтобы подготовить кожу к ультрафиолетовому излучению. В летнее время крем наносить на очаги витилиго перед выходом на солнце, лучше в утренние часы. При этом необходимо соблюдать правильный режим загорания: 1-3 дни - 3 минуты; 4-6 дни - 6 минут; 7-10 дни - 9 минут; 11-13 дни - 12 минут; 14-20 дни - 15 минут; 21-25 дни - 18 минут; далее необходимо загорать по двадцать минут в день.
-
“VITILSI” – гель, наносить на пораженные участки кожи тонким слоем 1 раз в сутки у взрослых и детей.
Комментарии: Рекомендуется наносить гель “VITILSI” тонким слоем на пораженные участки кожи 1 раз в сутки.
Таблица-2
Перечень основных лекарственных средств (имеющих 100 % вероятность применения):
|
Фармакотерапевтическая группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
Микроэлементы
|
Препараты меди
|
в/м по 1-2 мл 1 раз в день в течение 3 недель внутрь по 1 таблетке в день во время еды. Продолжительность приема – не менее 1 месяца
|
|
|
Микроэлементы
|
Препараты цинка
|
в/м по 1 мл 1 раз в день в течение 10 дней
для новорожденных от 2 до 6 месяцев - применяют орально в дозе по 10 мг один раз в день в течение 10-14 дней. Для детей от 6 месяцев до 5 лет - применяют орально в дозе 20 мг один раз в день в течение 10-14 дней Для взрослых применяют по 20 мг в день или по назначению врача |
|
|
Антиоксиданты
|
Альфа-липоевая кислота
|
в/в капельной инфузии взрослым в дозе 600 мг в сутки в течение минимум 30 минут
внутрь взрослым и детям старше 14 лет - по 1 капсуле 1 раз в день перед едой. Продолжительность приема - не менее 1 месяца |
|
|
Антиоксиданты
|
Альфа- Токоферола ацетат
|
внутрь после еды в дозировке по 50 – 100 мг в день (длительность приема - 20-40 дней)
|
|
Антиоксиданты
|
глиадин- защищенная супероксиддисмут аза
|
внутрь за 30 минут до еды 2 х 2 раза в первых 3 месяцев, 1 х 1 раз в течение следующих 3 месяцев
|
|
|
Антиоксиданты
|
Этилметилгидрокс ипиридина сукцинат
|
внутрь - 0.25-0.5 г/сут в 2-3 приема; максимальная суточная доза - 0.6-0.8 г.
При в/м или в/в (струйно или капельно) введении разовая доза 50-400 мг, максимальная суточная доза - 1200 мг |
|
|
Антиоксиданты
|
Витилексин – крем
|
наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Антиоксиданты
|
“EPTA VTLG” –
эмульсия |
Применяется взрослым в возрасте от 18 лет по 2 раза в день на срок до 3 месяцев.
|
|
|
Антиоксиданты
|
Витасан – крем
|
наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Антиоксиданты
|
“VITILSI” – гель
|
наносить на пораженные участки кожи тонким слоем 1 раз в сутки у взрослых и детей.
|
|
|
Гепатопротекторы
|
Урсодезоксихолев ая кислота
|
Внутрь. Детям и взрослым с массой тела менее 34 кг рекомендуется применять урсодезоксихолевую кислоту в виде суспензии.
Рекомендуемая доза урсодезоксихолевой кислоты составляет 10 мг/кг/сутки |
|
Гепатопротекторы
|
Эссенциальные фосфолипиды
|
в/в медленно 1-2 ампулы (5-10 мл) , разводить раствор кровью пациента в соотношении 1:1.
При необходимости разведения препарата используется только 5% или 10% раствор декстрозы для инфузионного введения Внутрь. Для подростков старше 12 лет и с массой тела более 43 кг, а также для взрослых рекомендуется принимать по 2 капсулы 3 раза/сут во время еды. |
|
|
Гепатопротекторы
|
Антраль
|
внутрь после еды 3 раза в сутки взрослым и детям старше 10 лет - по 200 мг на прием детям 4-10 лет - по 100 мг на прием
|
|
|
Гепатопротекторы
|
Оксиматрин
|
в/м по 600 мг , один раз в день
в/в 600 мг развести в 100 – 250 мл 5% раствора глюкозы или 0,9% раствора натрия хлорида. Вводить внутривенно капельно, со скоростью 60 капель в минуту, один раз в день внутрь, по 2 капсулы (0,2 г оксиматрина) три раза в день. При необходимости дневную дозу можно увеличить до 3 капсул три раза в день (что эквивалентно 0,3 г оксиматрина). |
|
| Гепатопротекторы | Глутатион | Глутатион в/м, в/в медленно (2-3минуты) или путем инфузий по 600 мг в сутки или 1200мг через день Внутрь. 250мг в сутки, медленно рассасывая под языком Курс приема 2-3-месячные циклы, которые можно повторять 2-3 раза в год. |
C https://mediqlab.com/drugs/5dc77e7c-6dfb-4eab-9570-92bd53793d47 |
Примечание: Дозировка и количество препаратов определяются врачом индивидуально.
Таблица-3
Перечень основных лекарственных средств (имеющих 100 % вероятность применения):
|
Фармакотерапевтиче ская группа
|
МНН
лекарственного средства |
Способ применения
|
Уровень доказательности
|
|
Глюкокортикостероиды
|
Дексаметазон
|
внутрь 2,5 до 10 мг день два дня в неделю в течение 3 месяцев (для детей меньше в два раза)
|
|
|
Глюкокортикостероиды
|
Преднизолон
|
в/в введение преднизолона в дозе 1-2 мг/кг, один раз в неделю в течение нескольких недель
|
|
|
Глюкокортикостероиды
|
Метилпреднизоло н
|
в/в введения 500 мг метилпреднизолона в течение 3 дней подряд
|
|
Глюкокортикостероиды
|
Флутиказон - крем 0,05%
|
наносить 1 раз в сутки тонким слоем у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Глюкокортикостероиды
|
Мометазон крем, мазь - 0,1%
|
взрослым и детям наносить тонким слоем 1 раз в сутки не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Глюкокортикостероиды
|
Клобетазол - 0,05% крем, мазь
|
наносить на пораженные участки кожи 1 раз в сутки по прерывистой схеме не более 2-4 месяцев
|
|
|
Глюкокортикостероиды
|
Бетаметазон - 0,05% мазь, крем
|
наносить на пораженные участки кожи тонким слоем 1 раз в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Глюкокортикостероиды
|
Метилпреднизолона ацепонат - 0,1% мазь, крем
|
наносить на пораженные участки кожи 1 раз в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Глюкокортикостероиды
|
Флуоцинолона ацетонид – 0,025% мазь
|
наносить на пораженные участки 1 раз в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
Глюкокортикостероиды
|
Триамцинолона ацетонид – 0,1% мазь, крем |
наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Глюкокортикостероиды
|
Гидрокортизона ацетат – 1% мазь, крем
|
наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Глюкокортикостероиды
|
Преднизолон – 0,5% мазь
|
наносить на пораженные участки кожи тонким слоем 2 раза в сутки у взрослых и детей не более 3 месяцев в соответствии с непрерывной схемой лечения и не более 6 месяцев при прерывистой схеме
|
|
|
Ингибиторы кальциневрина
|
Циклоспорин
|
Начальная доза циклоспорина составляет от 2,5 до 3 мг/кг массы тела в сутки в 2 приема. В тяжелых случаях при необходимости доза препарата может быть увеличена до максимальной – 5 мг на кг массы тела в сутки. При достижении положительного результата дозу необходимо постепенно снижать до полной отмены.
|
|
|
Антиметаболит
|
Метотрексат
|
У взрослых метотрексат назначается в дозе от 10 до 30 мг / нед. п/к, в/м или внутрь; у детей – 0,2–0,7 мг/кг/нед
|
|
Иммунодепрессанты
|
Микофенолата мофетил
|
внутрь начинают часто с 500-750 мг два раза в день,затем увеличивают дозу до 1,0-1,5г два раза в день
|
|
|
Ингибиторы кальциневрина
|
Пимекролимус – мазь
|
наружно 2 раза в сутки в виде тонким слоем
|
|
|
Ингибиторы кальциневрина
|
Такролимус – мазь
|
взрослым 0,1% мазь наружно 2 раза в сутки тонким слоем в течении 3 месяцев, детям 0,03% мазь 2 раза в сутки тонким слоем не более 3 месяцев
|
|
|
Ингибитор Янус- киназы
|
Руксолитиниб – крем
|
наносят тонким слоем на пораженные участки два раза в день
|
|
|
Аналоги витамина D
|
Кальципотриол
|
Применяют наружно. Наносят на пораженные участки кожи 2 раза/сут.
|
|
|
Аналоги витамина D
|
Такальцитол
|
Применяют наружно. Наносят на пораженные участки кожи 2 раза/сут.
|
|
|
Фурокумарины
|
Изопимпинеллин
|
наружно однократно в виде аппликаций на очаги поражения за 15–30 минут до облучения длинноволновым ультрафиолетовым спектром (длина волны 320–400 нм)
|
|
|
Фурокумарины
|
Бергаптен
|
наружно однократно в виде аппликаций на очаги поражения за 15–30 минут до облучения длинноволновым ультрафиолетовым спектром (длина волны 320–400 нм)
|
|
Фурокумарины
|
Ксантотоксин
|
наружно однократно в виде аппликаций на очаги поражения за 15–30 минут до облучения длинноволновым ультрафиолетовым спектром (длина волны 320–400 нм)
|
|
|
Фурокумарины
|
Метоксален 7,5 мг мазь
|
наносят на точно определенные участки витилиго за 30-60 минут до облучения длинноволновым ультрафиолетовым спектром (длина волны 320–400 нм) из соответствующего источника или солнечными лучами
|
|
|
Камуфлирующая косметика
|
Дигидроксиацетон
|
Нанесите гель Витиколор с помощью аппликатора на пораженные витилиго участки кожи
|
|
|
Гидрохиноны
|
Гидрохинон
|
Тонкий слой крема наносится за 30 минут до сна на зоны тела, требующие коррекции, не более 2 месяцев
|
|
|
Витамины
|
Цианокобаламин
|
в/м или в/в по 1 мг ежедневно в течение 1-2 недель, поддерживающая доза 1-2 мг в/м или в/в - от 1 раза в неделю, до 1 раза/мес.
|
|
|
Витамины
|
Рибофлавин
|
Внутрь: взрослым - 5-10 мг в сутки; детям - 2-5 мг 1 раз в сутки. Длительность лечения - 1-1.5 мес.
В/м: 1 мл 1% раствора (0.1 г) 1 раз в сутки в течение 10-15 дней (детям - 3-5 дней), затем 2-3 раза в неделю; курс лечения - 15- 20 инъекций. |
|
Витамины
|
Фолиевая кислота
|
внутрь после еды взрослым по 1–2 мг (1–2 таблетки) 1–3 раза в сутки. Максимальная суточная доза — 5 мг (5 таблеток)
Детям в возрасте старше 3 лет по 1 мг (1 таблетка) 1– 2 раза в сутки Максимальная суточная доза — 2 мг (2 таблетки) Курс лечения составляет 20–30 дней |
|
|
Витамины
|
Тиамин
|
в/м (глубоко)
Начинать введение препарата рекомендуется с малых доз (не более 0,5 мл 5% раствора) и только при хорошей переносимости переходить на более высокие дозы Взрослым назначают по 25–50 мг тиамина гидрохлорида (0,5–1 мл 5% раствора) 1 раз в сутки, ежедневно; детям — по 12,5 мг (0,25 мл 5% раствора) 1 раз в сутки. Курс лечения составляет 10–30 инъекций. |
|
|
Витамины
|
Аскорбиновая кислота
|
внутрь, в/м, в/в Для профилактики дефицитных состояний - 25-75 мг/сут, для лечения 250 мг/сут и более в разделенных дозах
|
|
|
Витамины
|
Холекальциферол
|
внутрь, в/м 500-200.000МЕ
Учитывая уровень недостаточности |
|
|
Антидепрессанты
|
Доксепин
|
Внутрь. При умеренно выраженной степени депрессии и/или тревожности начальная доза составляет 75 мг/сут. В дальнейшем индивидуально подбирают эффективную дозу, которая обычно составляет 75-150 мг/сут. Увеличение дозы проводят постепенно. При значительно выраженной депрессии и/или тревожности эффективная доза может достигать 300 мг/сут. У больных с минимально выраженными нарушениями могут оказаться эффективными меньшие дозы - 25-50 мг/сут. Кратность приема - 1-2 раза/сут (при однократном приеме в течение дня доза доксепина не должна превышать 150 мг).
При расстройствах сна большую часть суточной дозы принимают вечером. |
|
Антидепрессанты
|
Миртазапин
|
Внутрь 15-45 мг/сут преимущественно 1 раз/сут перед сном. Дозу постепенно увеличивают до 30-45 мг/сут.
Антидепрессивный эффект развивается постепенно, обычно через 2-3 недели от начала лечения, однако прием следует продолжать еще в течение 4-6 месяцев. Если в течение 6-8 недель лечения терапевтического эффекта не отмечается, лечение следует прекратить. Отмену миртазапина проводят постепенно. |
|
|
Антидепрессанты
|
Пароксетин
|
Внутрь 1 раз в сутки — утром во время еды.
Таблетку следует глотать не разжевывая Рекомендуемая суточная доза — 20 мг., дозу необходимо тщательно подбирать индивидуально в течение первых 3–4 нед лечения, а затем корректировать ее в зависимости от клинических проявлений. Для лечения некоторых больных с недостаточным ответом на дозировку 20 мг может понадобиться повышение дозы. Это следует делать постепенно, повышая дозу на 10 мг (максимально до 50 мг/сут) в зависимости от клинической эффективности лечения. |
|
| Анксиолитики | Гидроксизин |
Внутрь. По 12.5-50мг/сут Максимальная разовая доза не должна превышать 200 мг, максимальная суточная доза составляет не более 300 мг. У пациентов пожилого возраста начальную дозу следует уменьшить в 2 раза. Пациентам с почечной недостаточностью средней и тяжелой степени тяжести, а также с печеночной недостаточностью необходимо снижение дозы. |
В https://pubmed.ncbi.nlm.nih.gov/14445517/ |
Примечание: Дозировка и количество препаратов определяются врачом индивидуально.
*Препараты, оказывающие гепатопротекторное действие при наличии симптомов, изменений в лабораторно-инструментальных исследованиях назначаются ЛС, обладающие гепатопротекторным свойсвом, выбор препарата, обладающим данными свойствами, определяется врачом.
Фототерапия
-
Рекомендуется в качестве метода выбора у пациентов с витилиго с поражением кожи для стимуляции пигментообразования:
узкополосная средневолновая ультрафиолетовая терапия взрослым и детям NB-UVB- 311 нм [46,53].
Облучение начинают с дозы 0,1-0,25 Дж/см2, процедуры проводят с режимом 2-3 раза в неделю (но не 2 дня подряд). Каждую последующую процедуру разовую дозу увеличивают на 5- 20% до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями. В дальнейшем при наличии эритемы разовую дозу оставляют постоянной, при отсутствии эритемы дозу увеличивают на 5-20%.
Облучение начинают с дозы 0,1-0,25 Дж/см2, процедуры проводят с режимом 2-3 раза в неделю (но не 2 дня подряд). Каждую последующую процедуру разовую дозу увеличивают на 5- 20% до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями. В дальнейшем при наличии эритемы разовую дозу оставляют постоянной, при отсутствии эритемы дозу увеличивают на 5-20%.
Уровень убедительности рекомендаций А (уровень достоверности доказательств -1)
Комментарии: Узкополосная средневолновая ультрафиолетовая терапия является одним из наиболее эффективных методов лечения витилиго. Процедуры проводят в виде общих либо локальных облучений в зависимости от площади и локализации поражения. По данным мета- анализа наиболее чувствительными для Nb-UVB-311нм терапии участками кожного покрова были лицо и шея, в которых выраженная репигментация была достигнута у 44,2%. Для оценки реакции на фототерапию требуется период не менее 6 месяцев. Общая эффективность Nb-UVB-311 терапии выше, чем PUVA-терапии. Применение Nb-UVB-311 терапии является предпочтительным ввиду более высокого профиля эффективности и безопасности по сравнению в PUVA-терапией.
Рекомендованная общая продолжительность курса Nb-UVB-311 терапии у взрослых с 2 фототипом кожи составляется не более 100 процедур. У пациентов с 3-4 фототипом кожи суммарное количество процедур может быть увеличено до 150-200 процедур. Минимальный возраст начала процедур у детей составляет 7-10 лет, целесообразность применения фототерапии у детей должна определяться рядом факторов: возраст, фототип, данные анамнеза о наличии солнечных ожогов, наследственность, распространенность, наличие либо отсутствие эффекта от ранее проводимой наружной терапии, оценка соотношения риска и пользы. У детей и взрослых с 1 фототипом кожи по Т. Фицпатрику фототерапия обычно не проводится из-за непереносимости терапии и минимальных клинических проявлений на коже. У детей, ввиду отсутствия данных о долгосрочной безопасности, продолжительность терапии должна быть меньше чем у взрослых и определяется индувидуально врачом-дерматологом.
Перед проведением Nb-UVB-311 терапии для исключения противопоказаний рекомендуется проведение лабораторных исследований (общий общий клинический анализ крови развернутый, анализ крови биохимический, общий анализ мочи), консультация врача- терапевта,врача-эндокринолога, врача акушера-гинеколога (у женщин). По показаниям консультации других специалистов.
Противопоказаниями к проведению фототерапии являются непереносимость ультрафиолетового излучения, заболевания, сопровождающиеся повышенной чувствительностью к свету (пигментная ксеродерма, альбинизм, системная красная волчанка, синдром Горлина, дерматомиозит, трихотиодистрофия, синдром Блюма, синдром наследственного диспластического невуса, синдром Кокейна, порфирии), наличие в настоящее время или в прошлом меланомы или рака кожи, предраковые поражения кожи, применение фотосенсибилизирующих средств, сильное повреждение солнечными лучами, детский возраст до 7 лет, беременность, лактация, состояния и заболевания, при которых противопоказаны методы физиотерапии [54,55]. Основным ближайшим побочным эффектом NB-UVB-311 терапии является развитие эритемы через 12-24 часа после процедуры. Наличие симптомной эритемы, сопровождающейся жжением и зудом кожи, требует перерыва в лечении до регресса клинических проявлений. Обычно эритема разрешается через 24-72 часа.
Комментарии: Безопасность у взрослых: по данным корейского популяционного ретроспективного когортного исследования по анализу риска развития рака кожи и предраковых заболеваний кожи у 60 321 пациентов с витилиго в возрасте от 20 лет, получавших процедуры NB-UVB-311 терапии, длительная NB-UVB-311 терапия не была ассоциирована с повышением риска развития рака кожи у пациентов с витилиго. Тем не менее, вопросы долгосрочного риска с точки зрения фотокарциногенеза требуют дальнейшего изучения [56].
Комментарии: Узкополосная средневолновая ультрафиолетовая терапия является одним из наиболее эффективных методов лечения витилиго. Процедуры проводят в виде общих либо локальных облучений в зависимости от площади и локализации поражения. По данным мета- анализа наиболее чувствительными для Nb-UVB-311нм терапии участками кожного покрова были лицо и шея, в которых выраженная репигментация была достигнута у 44,2%. Для оценки реакции на фототерапию требуется период не менее 6 месяцев. Общая эффективность Nb-UVB-311 терапии выше, чем PUVA-терапии. Применение Nb-UVB-311 терапии является предпочтительным ввиду более высокого профиля эффективности и безопасности по сравнению в PUVA-терапией.
Рекомендованная общая продолжительность курса Nb-UVB-311 терапии у взрослых с 2 фототипом кожи составляется не более 100 процедур. У пациентов с 3-4 фототипом кожи суммарное количество процедур может быть увеличено до 150-200 процедур. Минимальный возраст начала процедур у детей составляет 7-10 лет, целесообразность применения фототерапии у детей должна определяться рядом факторов: возраст, фототип, данные анамнеза о наличии солнечных ожогов, наследственность, распространенность, наличие либо отсутствие эффекта от ранее проводимой наружной терапии, оценка соотношения риска и пользы. У детей и взрослых с 1 фототипом кожи по Т. Фицпатрику фототерапия обычно не проводится из-за непереносимости терапии и минимальных клинических проявлений на коже. У детей, ввиду отсутствия данных о долгосрочной безопасности, продолжительность терапии должна быть меньше чем у взрослых и определяется индувидуально врачом-дерматологом.
Перед проведением Nb-UVB-311 терапии для исключения противопоказаний рекомендуется проведение лабораторных исследований (общий общий клинический анализ крови развернутый, анализ крови биохимический, общий анализ мочи), консультация врача- терапевта,врача-эндокринолога, врача акушера-гинеколога (у женщин). По показаниям консультации других специалистов.
Противопоказаниями к проведению фототерапии являются непереносимость ультрафиолетового излучения, заболевания, сопровождающиеся повышенной чувствительностью к свету (пигментная ксеродерма, альбинизм, системная красная волчанка, синдром Горлина, дерматомиозит, трихотиодистрофия, синдром Блюма, синдром наследственного диспластического невуса, синдром Кокейна, порфирии), наличие в настоящее время или в прошлом меланомы или рака кожи, предраковые поражения кожи, применение фотосенсибилизирующих средств, сильное повреждение солнечными лучами, детский возраст до 7 лет, беременность, лактация, состояния и заболевания, при которых противопоказаны методы физиотерапии [54,55]. Основным ближайшим побочным эффектом NB-UVB-311 терапии является развитие эритемы через 12-24 часа после процедуры. Наличие симптомной эритемы, сопровождающейся жжением и зудом кожи, требует перерыва в лечении до регресса клинических проявлений. Обычно эритема разрешается через 24-72 часа.
Комментарии: Безопасность у взрослых: по данным корейского популяционного ретроспективного когортного исследования по анализу риска развития рака кожи и предраковых заболеваний кожи у 60 321 пациентов с витилиго в возрасте от 20 лет, получавших процедуры NB-UVB-311 терапии, длительная NB-UVB-311 терапия не была ассоциирована с повышением риска развития рака кожи у пациентов с витилиго. Тем не менее, вопросы долгосрочного риска с точки зрения фотокарциногенеза требуют дальнейшего изучения [56].
-
Рекомендуется взрослым пациентам с витилиго с распространённым поражением кожи для стимуляции пигментообразования:
PUVA - Фотохимиотерапия с внутренним применением фотосенсибилизаторов общая/локальная [32,57] амми большой плодов фурокумарины 0,8 мг/кг массы тела перорально однократно за 2 часа до облучения длинноволновым ультрафиолетовым светом (длина волны 320-400 нм)
Облучения начинают с дозы УФА, составляющей 25-50% от минимальной фототоксической дозы, или c 0,1-0,5 Дж/см2 в зависимости от фототипа кожи. Процедуры проводят 2-3 раза в неделю (но не 2 дня подряд). При отсутствии эритемы разовую дозу облучения увеличивают каждую вторую-третью процедуру на 10-20% или на 0,2-0,5 Дж/см2. При появлении слабо выраженной эритемы дозу оставляют постоянной. Максимальное значение разовой дозы облучения - 5 Дж/см2.
Уровень убедительности рекомендаций А (уровень достоверности доказательств -1)
или
Облучения начинают с дозы УФА, составляющей 25-50% от минимальной фототоксической дозы, или c 0,1-0,5 Дж/см2 в зависимости от фототипа кожи. Процедуры проводят 2-3 раза в неделю (но не 2 дня подряд). При отсутствии эритемы разовую дозу облучения увеличивают каждую вторую-третью процедуру на 10-20% или на 0,2-0,5 Дж/см2. При появлении слабо выраженной эритемы дозу оставляют постоянной. Максимальное значение разовой дозы облучения - 5 Дж/см2.
Уровень убедительности рекомендаций А (уровень достоверности доказательств -1)
или
-
Рекомендуется взрослым пациентам с витилиго с ограниченным поражением кожи (кроме лица) для стимуляции пигментообразования:
PUVA - Фотохимиотерапия с наружным применением фотосенсибилизаторов локальная
-
изопимпинеллин/бергаптен/ксантотоксин 0,3% спиртовой раствор наружно однократно в виде аппликаций на очаги поражения за 15–30 минут до облучения длинноволновым ультрафиолетовым спектром (длина волны 320–400 нм).
Процедуры PUVA-терапии с наружным применением фотосенсибилизатора начинают с дозы 0,25–0,5 Дж/см2. Последующие разовые дозы увеличивают каждую процедуру или через 1- 2 процедуры на 0,25–0,5 Дж/см2 в зависимости от фототипа кожи до максимальной дозы 3–6 Дж/см2. Процедуры проводят 2–4 раза в неделю, курс лечения составляет 20–60 процедур.
-
метоксален 7,5 мг мазь - наносят на точно определенные участки витилиго за 30-60 минут до облучения длинноволновым ультрафиолетовым спектром (длина волны 320–400 нм) из соответствующего источника или солнечными лучами. Первоначальное воздействие должно быть консервативным и не превышать половину предполагаемой минимальной эритемной дозы. Интервалы лечения должны повторяться в зависимости от результата покраснения и рекомендуется один раз в неделю или реже в зависимости от результатов. Пигментация может начаться после нескольких недель, но значительная репигментация может потребовать от 6 до 9 месяцев лечения.
Уровень убедительности рекомендаций А (уровень достоверности доказательств -1)
Комментарии: PUVA-терапию проводят в виде повторных курсов, состоящих из 15-25 процедур с интервалом 1-3 месяца или одного продолжительного курса, включающего 100 процедур. Следует учитывать, что данный метод лечения имеет ряд побочных эффектов, ограничивающих его применение: фотосенсибилизация глаз и кожи, риск развития рака кожи. Нередко PUVA-терапия приводит к выраженной гиперпигментации и формированию резкого контраста между пораженной, репигментированной и видимо здоровой кожей.
Комментарии: PUVA-терапию проводят в виде повторных курсов, состоящих из 15-25 процедур с интервалом 1-3 месяца или одного продолжительного курса, включающего 100 процедур. Следует учитывать, что данный метод лечения имеет ряд побочных эффектов, ограничивающих его применение: фотосенсибилизация глаз и кожи, риск развития рака кожи. Нередко PUVA-терапия приводит к выраженной гиперпигментации и формированию резкого контраста между пораженной, репигментированной и видимо здоровой кожей.
Перед проведением PUVA-терапии с пероральным приемом фотосенсибилизатора для исключения противопоказаний рекомендуется проведение лабораторных исследований (общий общий клинический анализ крови развернутый, анализ крови биохимический общетерапевтический, общий анализ мочи), консультация врача-терапевта, врача- эндокринолога, врача акушера-гинеколога (у женщин), врача-офтальмолога. При проведении PUVA-терапии с наружным приемом фотосенсибилизаптора консультация врача-терапевта врача-эндокринолога, врача акушера-гинеколога (у женщин). По показаниям консультации других специалистов.
Противопоказаниями к проведению PUVA-терапии являются непереносимость ультрафиолетового излучения, заболевания, сопровождающиеся повышенной чувствительностью к свету (пигментная ксеродерма, альбинизм, системная красная волчанка, синдром Горлина, дерматомиозит, трихотиодистрофия, синдром Блюма, синдром наследственного диспластического невуса, синдром Кокейна, порфирии), наличие в настоящее время или в прошлом меланомы или рака кожи, предраковые поражения кожи, применение фотосенсибилизирующих средств, сильное повреждение солнечными лучами, детский возраст до 18 дет, беременность, лактация, состояния и заболевания, при которых противопоказаны методы физиотерапии [58].
К основным ранним побочным эффектам PUVA-терапии относят фототоксические реакции, зуд и гиперпигментацию кожи. Фототоксические реакции (эритема, отек, пузыри, зуд кожи) развиваются в процессе PUVA-терапии примерно у 10% больных. Интенсивность эритемы зависит от дозы фотосенсибилизатора и ультрафиолетового излучения, индивидуальной чувствительности кожи. Она возникает через 24—36 ч. после облучения, достигает максимальной выраженности через 72—96 ч. и может сохраняться более 7 дней. К факторам, способствующим развитию фототоксических реакций, относятся одновременное применение потенциальных фотосенсибилизирующих агентов: лекарственных препаратов (антибиотиков, антидепрессантов, нестероидных противовоспалительных средств, производных сульфанилмочевины), косметических средств, содержащих бергамотовое масло, отдушки и др., некоторых продуктов питания (петрушки, инжира, арбуза и др.). Кроме того, при PUVA-терапии могут развиваться побочные эффекты, которые вызываются фотосенсибилизирующими препаратами. Нежелательные явления, связанные с использованием таблетированных фотосенсибилизаторов, включают тошноту, дискомфорт в эпигастральной области, головокружение, головную боль, гипотензию, нарушение сна, депрессию. При использовании спиртовых форм фотосенсибилизаторов, возможно развитие контактного дерматита, аллергического контактного дерматита. При развитии указанных явлений препараты отменяют. Поскольку псораленовые фотосенсибилизаторы при пероральном приеме с кровотоком могут проникать в хрусталик глаза и связываться под воздействием УФА с белками хрусталика, при проведении PUVA-терапии необходима защита глаз фотозащитными очками во время проведения процедур и в течение светового дня, во избежание повреждения роговицы, хрусталика. В литературе описан ряд других побочных реакций PUVA-терапии, которые в практике встречаются сравнительно редко. Так, у отдельных пациентов могут наблюдаться онихолизис, подногтевые кровоизлияния, фолликулит, болезненность кожи, меланонихия, феномен Кебнера, себорейный дерматит, контактный дерматит, актинический дерматит, полиморфный фотодерматоз, анафилаксия, конъюнктивит, простой герпес, кератит К отдаленным побочным эффектам PUVA-терапии относят риск канцерогенного действия при длительном применении.
Противопоказаниями к проведению PUVA-терапии являются непереносимость ультрафиолетового излучения, заболевания, сопровождающиеся повышенной чувствительностью к свету (пигментная ксеродерма, альбинизм, системная красная волчанка, синдром Горлина, дерматомиозит, трихотиодистрофия, синдром Блюма, синдром наследственного диспластического невуса, синдром Кокейна, порфирии), наличие в настоящее время или в прошлом меланомы или рака кожи, предраковые поражения кожи, применение фотосенсибилизирующих средств, сильное повреждение солнечными лучами, детский возраст до 18 дет, беременность, лактация, состояния и заболевания, при которых противопоказаны методы физиотерапии [58].
К основным ранним побочным эффектам PUVA-терапии относят фототоксические реакции, зуд и гиперпигментацию кожи. Фототоксические реакции (эритема, отек, пузыри, зуд кожи) развиваются в процессе PUVA-терапии примерно у 10% больных. Интенсивность эритемы зависит от дозы фотосенсибилизатора и ультрафиолетового излучения, индивидуальной чувствительности кожи. Она возникает через 24—36 ч. после облучения, достигает максимальной выраженности через 72—96 ч. и может сохраняться более 7 дней. К факторам, способствующим развитию фототоксических реакций, относятся одновременное применение потенциальных фотосенсибилизирующих агентов: лекарственных препаратов (антибиотиков, антидепрессантов, нестероидных противовоспалительных средств, производных сульфанилмочевины), косметических средств, содержащих бергамотовое масло, отдушки и др., некоторых продуктов питания (петрушки, инжира, арбуза и др.). Кроме того, при PUVA-терапии могут развиваться побочные эффекты, которые вызываются фотосенсибилизирующими препаратами. Нежелательные явления, связанные с использованием таблетированных фотосенсибилизаторов, включают тошноту, дискомфорт в эпигастральной области, головокружение, головную боль, гипотензию, нарушение сна, депрессию. При использовании спиртовых форм фотосенсибилизаторов, возможно развитие контактного дерматита, аллергического контактного дерматита. При развитии указанных явлений препараты отменяют. Поскольку псораленовые фотосенсибилизаторы при пероральном приеме с кровотоком могут проникать в хрусталик глаза и связываться под воздействием УФА с белками хрусталика, при проведении PUVA-терапии необходима защита глаз фотозащитными очками во время проведения процедур и в течение светового дня, во избежание повреждения роговицы, хрусталика. В литературе описан ряд других побочных реакций PUVA-терапии, которые в практике встречаются сравнительно редко. Так, у отдельных пациентов могут наблюдаться онихолизис, подногтевые кровоизлияния, фолликулит, болезненность кожи, меланонихия, феномен Кебнера, себорейный дерматит, контактный дерматит, актинический дерматит, полиморфный фотодерматоз, анафилаксия, конъюнктивит, простой герпес, кератит К отдаленным побочным эффектам PUVA-терапии относят риск канцерогенного действия при длительном применении.
-
Рекомендуется пациентам с витилиго при недоступности других методов фототерапии или наличии противопоказаний к их использованию:
Селективная фототерапия (широкополосная ультрафиолетовая терапия) общая/локальная взрослым и детям с 7 - летнего возраста [59,60].
Облучения начинают с дозы, равной 0,01-0,025 Дж/см2 или составляющей 25-30% от минимальной эритемной дозы. Последующие разовые дозы увеличивают через каждые 2-4 процедуры на 1/3-1/4 до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями, после чего дозу оставляют постоянной. Процедуры проводят с режимом 2-3 раза в неделю.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: на курс назначают от 20 до 100 процедур и более в зависимости от фототипа кожи.
PUVAsol – терапия с применением наружных фотосенсибилизаторов и солнечного света несмотря на свою доступность не рекомендуется в виду ряда недостатков: излучение колеблется в разное время суток, невозможно точно контролировать время экспозиции, сложность в защите здоровых участков кожи и др.
Перед проведением УФВ терапии для исключения противопоказаний рекомендуется проведение лабораторных исследований (общий общий клинический анализ крови развернутый, анализ крови биохимический, общий анализ мочи), консультация врача-терапевта, врача- эндокринолога, врача акушера-гинеколога (у женщин). По показаниям консультации других специалистов.
Комментарии: В ряде рандомизированных контролируемых исследованиях при ограниченных формах витилиго показана эффективность ультрафиолетового эксимерного лазерного излучения с длиной волны 308 нм [61,62]. При монотерапии больных витилиго ультрафиолетовым эксимерным лазерным излучением с длиной волны 308 нм репигментация кожи различной степени выраженности наблюдалась в 85% очагов поражения. Наибольший эффект достигается в очагах витилиго, расположенных в чувствительных к ультрафиолетовому свету зонах.
Процедуры проводят с режимом 2-3 раза в неделю. Начальная доза облучения составляет 50-100 мДж/см2. Каждую процедуру или каждую 2-ю процедуру дозу облучения увеличивают на 25-100 мДж/см2 до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями. При последующих процедурах дозу оставляют постоянной или увеличивают на 25-50 мДж/см2 в зависимости от наличия и интенсивности эритемы, а также индивидуальной переносимости пациентом лечения. На курс назначают от 20 до 60 процедур и более.
Облучения начинают с дозы, равной 0,01-0,025 Дж/см2 или составляющей 25-30% от минимальной эритемной дозы. Последующие разовые дозы увеличивают через каждые 2-4 процедуры на 1/3-1/4 до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями, после чего дозу оставляют постоянной. Процедуры проводят с режимом 2-3 раза в неделю.
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 5)
Комментарии: на курс назначают от 20 до 100 процедур и более в зависимости от фототипа кожи.
PUVAsol – терапия с применением наружных фотосенсибилизаторов и солнечного света несмотря на свою доступность не рекомендуется в виду ряда недостатков: излучение колеблется в разное время суток, невозможно точно контролировать время экспозиции, сложность в защите здоровых участков кожи и др.
Перед проведением УФВ терапии для исключения противопоказаний рекомендуется проведение лабораторных исследований (общий общий клинический анализ крови развернутый, анализ крови биохимический, общий анализ мочи), консультация врача-терапевта, врача- эндокринолога, врача акушера-гинеколога (у женщин). По показаниям консультации других специалистов.
Комментарии: В ряде рандомизированных контролируемых исследованиях при ограниченных формах витилиго показана эффективность ультрафиолетового эксимерного лазерного излучения с длиной волны 308 нм [61,62]. При монотерапии больных витилиго ультрафиолетовым эксимерным лазерным излучением с длиной волны 308 нм репигментация кожи различной степени выраженности наблюдалась в 85% очагов поражения. Наибольший эффект достигается в очагах витилиго, расположенных в чувствительных к ультрафиолетовому свету зонах.
Процедуры проводят с режимом 2-3 раза в неделю. Начальная доза облучения составляет 50-100 мДж/см2. Каждую процедуру или каждую 2-ю процедуру дозу облучения увеличивают на 25-100 мДж/см2 до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями. При последующих процедурах дозу оставляют постоянной или увеличивают на 25-50 мДж/см2 в зависимости от наличия и интенсивности эритемы, а также индивидуальной переносимости пациентом лечения. На курс назначают от 20 до 60 процедур и более.
Комментарии: В ряде рандомизированных контролируемых исследований установлена эффективность лечения ограниченных форм витилиго эксимерным монохроматическим ультрафиолетовым светом с длиной волны 308 нм [51,52]. В зависимости от локализации очагов депигментации начальная доза облучения составляет 0,05-0,2 Дж/см2 (50-70% минимальной эритемной дозы). Процедуры проводят с режимом 2 раза в неделю. Разовую дозу облучения увеличивают каждую процедуру или через 1-2 процедуры на 0,05-0,1 Дж/см2 (на 10-40% минимальной эритемной дозы) до появления слабой или умеренно выраженной эритемы, не сопровождающейся зудом или болезненными ощущениями, после чего оставляют постоянной. На курс назначают от 20 до 60 процедур и более.
Комбинированная терапия
-
Рекомендовано взрослым пациентам витилиго при торпидном течении целью повышения эффективности, сокращения общей продолжительности фототерапии [47]: узкополосная средневолновая ультрафиолетовая терапия + такролимус** 0,1% мазь взрослым наносить 1-2 раза в сутки тонким слоем
Уровень убедительности рекомендаций А (уровень достоверности доказательств -1)
Комментарии: Общая продолжительность применения мази такролимус не должна превышать более 3 месяцев. По данным мета-анализа при проведении комбинированной терапии частичный терапевтический ответ отмечался у 89,5% пациентов с витилиго, что превышает результаты монотерапии. Одна из возможных проблем при одновременном применении ИКН с фототерапией заключается в том, что потенциальная фотокарциногенность УФ-излучения может быть усилена иммуносупрессивными эффектами ИКН. Однако в исследованиях не было получено никаких клинических доказательств повышенной канцерогенности этой комбинации методов лечения у людей. Дополнительное преимущество комбинированной терапии заключается в том, что она может сократить общую продолжительность фототерапии при усиленном ответе на лечение. Однако, для окончательного определения безопасности необходимы дальнейшие исследования [63,65].
С целью снижения возможного риска нежелательных явлений целесообразно использование ингибиторов кальциневрина в дни, свободные от процедур фототерапии.
Комментарии: Общая продолжительность применения мази такролимус не должна превышать более 3 месяцев. По данным мета-анализа при проведении комбинированной терапии частичный терапевтический ответ отмечался у 89,5% пациентов с витилиго, что превышает результаты монотерапии. Одна из возможных проблем при одновременном применении ИКН с фототерапией заключается в том, что потенциальная фотокарциногенность УФ-излучения может быть усилена иммуносупрессивными эффектами ИКН. Однако в исследованиях не было получено никаких клинических доказательств повышенной канцерогенности этой комбинации методов лечения у людей. Дополнительное преимущество комбинированной терапии заключается в том, что она может сократить общую продолжительность фототерапии при усиленном ответе на лечение. Однако, для окончательного определения безопасности необходимы дальнейшие исследования [63,65].
С целью снижения возможного риска нежелательных явлений целесообразно использование ингибиторов кальциневрина в дни, свободные от процедур фототерапии.
Мультиволновая терапия
-
Рекомендуется применение мультиволновой фототерапии за счет установленного синергизма, при сочетании излучения в диапазоне NB-UVB 311 нм и СО2 лазеротерапия 10600 нм, а также комбинация Эксимерного излучения 308 нм и YAG:Er 2940 нм (эксимерный свет+эрбиевый лазер).
Комментарии: Режим проведения мультиволновой фототерапии при NB-UVB+Fr:CO2: проводятся по 2 прохода с энергией импульса 10 мДж/см2, мощность 20W, 0,5мс stack 1и плотностью 150 пятен/см2 с интервалом в 10 дней 6-8 сеансов, на фоне «Провитилин» и NB- UVB 3-4 сеанса в неделю в количестве не менее 25-30 сеансов на курс на фоне антиоксидиантных топических препаратов.
Режим проведения мультиволновой фототерапии Эксимерный свет+YAG:Er: при энергии 1800 мДж/см2, манипула 9*9(81). проводятся 1-2 лазерных прохода каждые 10 дней 6-8 сеансов с Эксимерным светом по 3 сеанса в неделю в количестве не менее 25-30 сеансов на курс на фоне антиокдиантных топических препаратов.
Режим проведения мультиволновой фототерапии Эксимерный свет+YAG:Er: при энергии 1800 мДж/см2, манипула 9*9(81). проводятся 1-2 лазерных прохода каждые 10 дней 6-8 сеансов с Эксимерным светом по 3 сеанса в неделю в количестве не менее 25-30 сеансов на курс на фоне антиокдиантных топических препаратов.
Системная терапия
Стабилизация быстро прогрессирующего заболевания
Системные глюкокортикостероиды. Для пациентов с быстрым прогрессированием витилиго (в нестабильной форме), с депигментированными пятнами, распространяющимися в течение нескольких недель или месяцев, применяются низкие дозы пероральных глюкокортикоидов в качестве терапии первой линии для стабилизации (прекращения распространения) заболевания.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
Системные глюкокортикостероиды. Для пациентов с быстрым прогрессированием витилиго (в нестабильной форме), с депигментированными пятнами, распространяющимися в течение нескольких недель или месяцев, применяются низкие дозы пероральных глюкокортикоидов в качестве терапии первой линии для стабилизации (прекращения распространения) заболевания.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
-
Преднизолон перорально назначается в дозе от 5 до 10 мг в день для детей и от 10 до 20 мг в день для взрослых в течение максимум двух недель. При необходимости лечение можно повторить через четыре-шесть недель.
-
Минипульс-терапия дексаметазоном от 2,5 до 10 мг для взрослых (для детей меньше в два раза) два дня подряд еженедельно в среднем в течение трех месяцев или внутримышечное введение триамцинолона 40 мг за один раз. Лечение триамцинолоном можно повторить через четыре-шесть недель максимум с тремя инъекциями.
Стабилизирующую терапию можно проводить отдельно или в сочетании с фототерапией. Для пациентов с активным диссеминированным заболеванием, поражающим несколько анатомических областей, одновременное начало системных кортикостероидов и фототерапии узкополосным ультрафиолетом В (NB-UVB) более эффективно, чем только пероральные кортикостероиды. Стабилизацию процесса следует ожиать в течение одного-трех месяцев.
Доказательства эффективности системных глюкокортикоидов в остановке распространения витилиго ограничены несколькими неконтролируемыми исследованиями [65,54,66].
Важно отметить, что пероральные кортикостероиды сами по себе неэффективны в качестве репигментирующей терапии прогрессирующего витилиго, проводить стабилизацию на фоне выявления и коррекции тригерных факторов, под строгим контролем возможных осложнений от системных ГКС.
Системные иммунодепрессанты, такие как циклоспорин, метотрексат и микофенолата мофетил, использовались у нескольких пациентов с активным витилиго в качестве альтернативы системным кортикостероидам [67]. В рандомизированном исследовании, включавшем 50 пациентов с активным витилиго, микофенолата мофетил, назначаемый в дозе до 2 г в день в течение шести месяцев, был столь же эффективен, как и минипульс дексаметазона (2,5 мг два дня подряд в неделю) [67]. Хотя частота побочных эффектов была одинаковой в обеих группах, два пациента прекратили лечение из-за осложнений, связанных с микофенолатом.
Дополнительная терапия
Существует несколько дополнительных методов лечения витилиго, в том числе местные аналоги витамина D3, витамины и растительные экстракты. Как правило, мы обычно не используем такие методы лечения из-за отсутствия достаточных доказательств их эффективности.
Аналоги витамина D для местного применения. Польза аналогов витамина D3 для местного применения при лечении витилиго является спорной. Несколько небольших рандомизированных исследований оценивали роль кальципотриола и такальцитола в комбинации с псораленом плюс ультрафиолет А (PUVA), узкополосным ультрафиолетом В (UVB) или естественным солнечным светом для лечения несегментарного витилиго с противоречивыми результатами [68-70].
Пищевые добавки. Пероральные добавки с антиоксидантами и витаминами часто используются в качестве дополнительного лечения витилиго, обычно в сочетании с фототерапией. Однако данные высококачественных исследований в поддержку их использования ограничены [71]:
Пищевые добавки. Пероральные добавки с антиоксидантами и витаминами часто используются в качестве дополнительного лечения витилиго, обычно в сочетании с фототерапией. Однако данные высококачественных исследований в поддержку их использования ограничены [71]:
-
Витамины. В нескольких небольших неконтролируемых исследованиях сообщалось о стабилизации и репигментации у пациентов с витилиго, получавших фототерапию ультрафиолетом B (UVB) и прием высоких доз витаминов, витамина C, витамина B12 и фолиевой кислоты [72,73].
-
Альфа-липоевая кислота. Альфа-липоевая кислота представляет собой сероорганическое соединение, полученное из октановой кислоты. Он широко доступен в качестве безрецептурной пищевой добавки и продается как антиоксидант. Эффективность альфа- липоевой кислоты при витилиго была продемонстрирована в одном рандомизированном исследовании, включавшем 35 пациентов с несегментарным витилиго [74]. В этом исследовании пероральный прием два раза в день альфа-липоевой кислоты, витамина Е, полиненасыщенных жирных кислот и цистеинамоногидрат в сочетании с NBUVB два раза в неделю в течение шести месяцев привел к значительно большему количеству пациентов (47 против 18 процентов), достигших > 75 процентов репигментации по сравнению с одной фототерапией. Кроме того, репигментация происходила раньше при более низкой кумулятивной дозе УФ-В. Биохимические оценки через два и шесть месяцев показали повышенную активность каталазы, снижение внутриклеточной продукции активных форм кислорода и снижение перекисного окисления мембран в группе комбинированного лечения. Несмотря на эти многообещающие результаты, необходимы дальнейшие исследования, чтобы подтвердить преимущества добавок альфа- липоевой кислоты при лечении витилиго.
-
Гинкго двулопастный. Экстракты листьев гинкго двулопастного уже давно используются в традиционной китайской медицине для лечения различных заболеваний, включая кожные, неврологические и сосудистые расстройства. Двумя основными группами активных компонентов, ответственных за лечебные эффекты G. biloba, являются терпеновые лактоны (гинкголиды и билобалиды) и гликозиды флавонов гинкго, которые присутствуют в различных концентрациях в листьях дерева гинкго. Исследование экстракта G. biloba in vitro подтвердило его действие на защиту меланоцитов человека от окислительного стресса, вызванного перекисью водорода, путем активации фактора транскрипции, связанного с ядерным эритроидом 2 (Nrf2). Nrf2 регулирует экспрессию ряда генов, участвующих в клеточной защите от окислительного стресса [75]. Только несколько исследований оценили использование гинкго при лечении витилиго:
В небольшом рандомизированном исследовании сообщалось, что распространение витилиго было остановлено у 20 из 25 субъектов, получавших 40 мг экстракта G. biloba три раза в день в течение шести месяцев, но ни у одного из 22 субъектов в группе плацебо [76]. Кроме того, у 10 пациентов в группе активного лечения и только у двух в группе плацебо наблюдалась репигментация >75%.
Другое пилотное исследование обнаружило значительные улучшения в общем индексе оценки области витилиго (T-VASI) и оценке Европейской рабочей группы по витилиго у 12 участников после 12 недель приема экстракта G. biloba два раза в день [77]. Помимо репигментации у всех пациентов с акрофациальным витилиго прекратилась активная депигментация.
-
Polypodium leucotomos. В одном рандомизированном исследовании NB-UVB в сочетании с пероральными экстрактами Polypodium leucotomos , тропического папоротника с антиоксидантными и иммуномодулирующими свойствами, оказался более эффективным, чем один только NBUVB, в индукции репигментации витилиго в области головы и шеи (50% против 19%). через 25 недель [78]. В других частях тела различий не отмечено.
Индикаторы эффективности лечения:
- приостанавливание появления новых депигментированных очагов;
- отсутствие увеличения размера существующих депигментированных очагов;
- репигментация очагов;
- отсутствие рецидивов заболевания в течение 6 месяцев.
- отсутствие увеличения размера существующих депигментированных очагов;
- репигментация очагов;
- отсутствие рецидивов заболевания в течение 6 месяцев.
Медицинская реабилитация
Медицинская реабилитация, медицинские показания и противо-показания к применению методов реабилитации
Не применяется.
Прогноз
Прогноз
Витилиго — хроническое заболевание с крайне непредсказуемым течением. Раннее начало витилиго, по-видимому, связано с вовлечением большей площади поверхности тела и повышенной скоростью прогрессирования заболевания [98]. Несмотря на лечение, у большинства пациентов на протяжении всей жизни чередуются периоды потери пигмента и стабилизации заболевания. Иногда у пациентов может наблюдаться спонтанная репигментация.
Органоспецифические аутоантитела часто встречаются при витилиго. Пациенты, у которых вырабатываются аутоантитела к органам щитовидной железы, имеют повышенный риск развития субклинических или явных аутоиммунных заболеваний щитовидной железы [99,100]
Госпитализация
Организация медицинской помощи
-
Госпитализация в медицинскую организацию требуется при наличии 5 и более очагов витилиго.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
-
Пациентам рекомендуется избегать травматизации кожи, активной инсоляции, психоэмоционального перенапряжения.
Информация
Источники и литература
-
Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024
- Клинические протоколы, руководства, рекомендации Министерства здравоохранения Республики Узбекистан 2024 - 1. Эззедин К., Элефтериаду В., Уиттон М., ван Гил Н. Витилиго. Ланцет 2015; 386:74. 2. Мохаммед Г.Ф., Гомаа А.Х., Аль-Дубайби М.С. Особенности патогенеза витилиго. Мировые дела J Clin 2015; 3:221. 3. Крюгер К., Шальройтер К.Ю. Стигматизация, избегающее поведение и трудности в преодолении трудностей распространены среди взрослых пациентов с витилиго. Акта Дерм Венереол 2015; 95:553. 4. Сильверберг Дж.И., Сильверберг Н.Б. Нарушение качества жизни у детей и подростков с витилиго. Педиатр Дерматол 2014; 31:309. 5. Робинс А. Биологические взгляды на пигментацию человека, издательство Кембриджского университета, 2005. Том 7. 6. Граймс ЧП. Нарушения пигментации. В: ACP Medicine, Dale DC, Federman DD (Eds), WebMD Scientific American Medicine, 2012. стр. 526. 7. Портер Дж. Психологические последствия витилиго: реакция на нарушение внешнего вида. В: Vitiligo, Hann SK, Nordlund JJ (Eds), Blackwell Science, 2000. p.97. 8. Даниэль Б.С., Виттал Р. Обновление лечения витилиго. Австралас Дж. Дерматол, 2015 г.; 56:85. 9. Ortonne JP, Passeron T. Витилиго и другие нарушения гипопигментации. В: Дерматология, 3-е изд., Болонига Дж.Л., Джориззо Дж.Л., Шаффер Дж.В. (редакторы), Elsevier, 2012. стр.1023. 10. Эззедин К., Лим Х.В., Сузуки Т. и др. Пересмотренная классификация/номенклатура витилиго и связанных с ним вопросов: Консенсусная конференция по глобальным проблемам витилиго. Пигментно-клеточная меланома Res 2012; 25:Е1. 11. Ягуби Р., Омидиан М., Багерани Н. Витилиго: обзор опубликованной работы. J Дерматол 2011; 38:419. 12. Bibeau K, Pandya AG, Ezzedine K, et al. Распространенность витилиго и качество жизни среди взрослых в Европе, Японии и США. J Eur Acad Dermatol Venereol 2022; 36:1831. 13. Ганди К., Эззедин К., Анастассопулос К.П. и др. Распространенность витилиго среди взрослых в Соединенных Штатах. JAMA Дерматол 2022; 158:43. 14. Алхатиб А., Файн П.Р., Тоди А. и др. Эпидемиология витилиго и связанных с ним аутоиммунных заболеваний у пробандов европеоидной расы и их семей. Пигментная клетка Res 2003; 16:208. 15. Граймс П.Е., Биллипс М. Детское витилиго: клинический спектр и терапевтические подходы. В: Vitiligo, Hann SK, Nordlund JJ (Eds), Blackwell Science, 2000. p.61 16. Граймс ЧП. Новые идеи и новые методы лечения витилиго. ЯМА 2005; 293:730. 17. Njoo MD, Вестерхоф В. Витилиго. Патогенез и лечение. Am J Clin Dermatol 2001; 2:167. 18. Le Poole IC, Das PK, van den Wijngaard RM, et al. Обзор этиопатомеханизма витилиго: теория конвергенции. Опыт Дерматол 1993; 2:145. 19. Vrijman C, Hosseinpour D, Bakker JG, et al. Провоцирующие факторы, в том числе химические, у голландских больных витилиго. Бр Дж Дерматол 2013; 168:1003. 20. Тайеб А., Пикардо М., члены VETF. Определение и оценка витилиго: согласованный отчет Европейской целевой группы по витилиго. Пигментные клетки Res 2007; 20:27. 21. ван Гил Н., Спикеарт Р., Тайеб А. и др. Феномен Кебнера при витилиго: Европейский позиционный документ. Пигментно-клеточная меланома Res 2011; 24:564. 22. Нельхаус Г. Приобретенное одностороннее витилиго и полиоз головы и подострый энцефалит с частичным выздоровлением. Неврология 1970; 20:965. 23. Коэн Б.Е., Му Э.В., Орлоу С.Дж. Сравнение детского витилиго с ассоциированным ореолом невуса или без него. Педиатр Дерматол 2016; 33:44. 24. Сильверберг Н.Б. Детское витилиго. Pediatr Clin North Am 2014; 61:347. 25. Эззедин К., Ле Туо А., Жуари Т. и др. Анализ латентного класса серии из 717 пациентов с витилиго позволяет идентифицировать два клинических подтипа. Пигментно- клеточная меланома Res 2014; 27:134. 26. Нараян В.С., Уитентуис С.Е., Беккенк М.В., Волькерсторфер А. Что такое успешная репигментация при витилиго с точки зрения пациентов? Бр Дж Дерматол 2021; 184:165. 27. Sharma S, Sarkar R, Garg VK, Bansal S. Coexistence of lip-tip vitiligo and disseminated discoid lupus erythematosus with hypothyroidism: need for careful therapeutic approach. Indian Dermatol Online J. 2013; 4:112-114. 28. Мапар М.А., Сафарпур М., Мапар М., Хагигизаде М.Х. Сравнительное исследование мини-пункционной пластики и трансплантации волосяных фолликулов при лечении рефрактерного и стабильного витилиго. J Am Acad Dermatol 2014; 70:743. 29. Мацудзаки К., Кумагаи Н. Лечение витилиго аутологичными культурами кератиноцитов в 27 случаях. Евро J Plast Surg 2013; 36:651. 30. Ли Дж., Чен С., Уяма Т. и др. Клиническое применение культивированных стратифицированных эпителиальных листов, выращенных в условиях фидера или без фидера, для стабильного витилиго. Дерматол Хирург 2019; 45:497. 31. Гупта С., Кумар Б. Пересадка эпидермиса при витилиго: влияние возраста, места поражения и типа заболевания на исход. J Am Acad Dermatol 2003; 49:99. 32. Йонес С.С., Палмер Р.А., Гарибальдинос Т.М., Хок Дж.Л. Рандомизированное двойное слепое исследование лечения витилиго: эффективность терапии псораленом-УФ-А по сравнению с терапией узкополосным УФ-В. Арка Дерматол 2007; 143:578. 33. Gey A, Diallo A, Seneschal J, et al. Autoimmune thyroid disease in vitiligo: multivariate analysis indicates intricate pathomechanisms. Br J Dermatol. 2013; 168:756-761. 34. Тайеб А., Аломар А., Бём М. и др. Рекомендации по лечению витилиго: консенсус Европейского дерматологического форума. Бр Дж Дерматол 2013; 168:5. 35. Иноятов А.Ш., Концептуальные основы диагностики и комбинированного лечения витилиго. Ташкент. Дисс.д.м.н., 2023 г. 220 с. 36. Kim YC, Kim YJ, Kang HY, Sohn S, Lee ES. Histopathologic features in vitiligo. Am J Dermatopathol. 2008; 30:112-116. 37. Уиттон М., Пинар М., Бэтчелор Дж. М. и др. Доказательное лечение витилиго: краткое изложение Кокрановского систематического обзора. Бр Дж Дерматол 2016; 174:962. 38. Цуй Дж., Шен Л.И., Ван Г.К. Роль волосяных фолликулов в репигментации витилиго. Дж Инвест Дерматол 1991; 97:410. 39. Эззедин К., Уиттон М., Пинар М. Вмешательства при витилиго. ЯМА 2016; 316:1708. 40. Kwinter J, Pelletier J, Khambalia A, Pope E. Использование сильнодействующих стероидов у детей с витилиго: ретроспективное исследование. J Am Acad Dermatol 2007; 56:236. 41. Lotti T, Berti S, Moretti S. Vitiligo therapy. Expert Opin Pharmacother.22. 2009; 10:2779-85. 42. Njoo MD, Spuls PI, Bos JD, et al. Нехирургическая репигментация при витилиго. Метаанализ литературы. Арка Дерматол 1998; 134:1532. 43. Ezzedine K, Silverberg Na. A Practical Approach to the Diagnosis and Treatment of Vitiligo in Children. Pediatrics. July 2016, 138 (1) e20154126. 44. Kathuria S, Khaitan BK, Ramam M, Sharma VK. Segmental vitiligo: a randomized controlled trial to evaluate efficacy and safety of 0.1% tacrolimus ointment vs 0.05% fluticasone propionate cream. Indian J Dermatol Venereol Leprol. 2012;78(1):68-73. 45. Köse O, Arca E, Kurumlu Z. Крем мометазон против крема пимекролимуса для лечения локализованного витилиго у детей. J Dermatolog Treat 2010; 21:133. 46. Хо Н., Поуп Э., Вайнштейн М. и др. Двойное слепое рандомизированное плацебо- контролируемое исследование местного такролимуса 0,1% по сравнению с клобетазола пропионата 0,05% при детском витилиго. Бр Дж Дерматол 2011; 165:626. 47. Ли Дж. Х., Квон Х. С., Юнг Х. М. и др. Результаты лечения местными ингибиторами кальциневрина у пациентов с витилиго: систематический обзор и метаанализ. JAMA Дерматол 2019; 155:929. 48. Udompataikul M, Boonsupthip P, Siriwattanagate R. Effectiveness of 0.1% topical tacrolimus in adult and children patients with vitiligo. The Journal of Dermatology. 2010; 38(6): 536– 540. 49. Кавалье М., Эззедин К., Фонтас Э. и др. Поддерживающая терапия витилиго у взрослых 0,1% мазью такролимуса: рандомизированное двойное слепое плацебо-контролируемое исследование. Дж Инвест Дерматол 2015; 135:970. 50. Eryilmaz A, Seçkin D, Baba M. Pimecrolimus: a new choice in the treatment of vitiligo? J Eur Acad Dermatol Venereol. 2009; 23(11):1347-1348. 51. Farajzadeh S, Daraei Z, Esfandiarpour I, Hosseini S.H. The efficacy of pimecrolimus 1% cream combined with microdermabrasion in the treatment of nonsegmental childhood vitiligo: a randomized placebo-controlled study. Pediatr Dermatol. 2009; 26(3):286-291. 52. Розмарин Д., Пассерон Т., Пандья А.Г. и соавт. Две фазы 3, рандомизированные, контролируемые испытания крема руксолитиниб для лечения витилиго. N Engl J Med 2022; 387:1445. 53. Thaci D, Salgo R. Местный ингибитор кальциневрина пимекролимус при атопическом дерматите: обновление безопасности. Acta Dermatovenerol Alp Pannonica Adriat 2007; 16:58, 60. 54. Пасрича Дж.С., Хайтан Б.К. Пероральная мини-импульсная терапия бетаметазоном у пациентов с витилиго с обширным или быстро распространяющимся заболеванием. Int J Dermatol 1993; 32:753. 55. Эсмат С.М., Эль-Мофти М., Рашид Х. и др. Эффективность узкополосного УФ-В с или без ОМР в стабилизации активности витилиго при фототипах кожи (III-V): двойное слепое, рандомизированное, плацебо-контролируемое, проспективное, многоцентровое исследование. Фотодерматол Фотоиммунол Фотомед 2022; 38:277. 56. Bae, J. M., Ju, H. J., Lee, R. W., Oh, S. H., Shin, J. H.,Kang, H. Y. (2020). Evaluation for Skin Cancer and Precancer in Patients with Vitiligo Treated With Long-term Narrowband UV-B Phototherapy. JAMA Dermatology. Published online March 11,2020. doi:10.1001/jamadermatol.2020.0218. 57. Sapam R, Agrawal S, Dhali TK. Systemic PUVA vs. narrowband UVB in the treatment of vitiligo: a randomized controlled study. Int J Dermatol. 2012; 51(9):1107-1115. 58. Лечение больных псориазом методом ПУВА-ванн. Медицинская технология № ФС-2006/251 от 15 августа 2006 года. Вестник дерматологии и венерологии, 2008; 3: 21-24. 59. Köster W, Wiskemann A. Phototherapie mit UV-B bei Vitiligo. Z Hautkr. 1990; 65(11):1022-1029. 60. Прошутинская Д. В., Харитонова Н.И., Волнухин В.А. Применение селективной фототерапии в лечении детей, больных витилиго. Вестник дерматологии и венерологии. 2004; 3:47-49. 61. Passeron T, Ostovari N, Zakaria W, et al. Topical tacrolimus and the 308-nm excimer laser: a synergistic combination for the treatment of vitiligo. Arch Dermatol. 2004; 140(9):1065-1069. 62. Sun Y, Wu Y, Xiao B, Li L, Li L, Chen HD, Gao XH. Treatment of 308-nm excimer laser on vitiligo: A systemic review of randomized controlled trials. J Dermatolog Treat. 2015;26(4):347-53. 63. Lerche CM, Philipsen PA, Poulsen T, Wulf HC. Topical tacrolimus in combination with simulated solar radiation does not enhance photocarcinogenesis in hairless mice. Exp Dermatol. 2008;17(1):57-62/ 64. Mitamura T, Doi Y, Kawabe M, et al. Inhibitory potency of tacrolimus ointment on skin tumor induction in a mouse model of an initiation-promotion skin tumor. J Dermatol. 2011;38(6):562-570. 65. Ким С.М., Ли Х.С., Ханн С.К. Эффективность низких доз пероральных кортикостероидов при лечении пациентов с витилиго. Int J Dermatol 1999; 38:546. 66. Радакович-Фиян С., Фюрнсинн-Фридл А.М., Хёнигсманн Х., Танев А. Пероральное импульсное лечение дексаметазоном при витилиго. J Am Acad Dermatol 2001; 44:814. 67. Бишной А., Винай К., Кумаран М.С., Парсад Д. Пероральный микофенолата мофетил в качестве стабилизирующего лечения прогрессирующего несегментарного витилиго: результаты проспективного, рандомизированного, слепого экспериментального исследования. Arch Dermatol Res 2021; 313:357. 68. Ermis O, Alpsoy E, Cetin L, Yilmaz E. Повышается ли эффективность лечения витилиго псораленом и ультрафиолетом А при одновременном местном применении кальципотриола? Плацебо-контролируемое двойное слепое исследование. Бр Дж Дерматол 2001; 145:472. 69. Хуллар Г., Канвар А.Дж., Сингх С., Парсад Д. Сравнение профиля эффективности и безопасности мази кальципотриола для местного применения в сочетании с NB-UVB и только NB-UVB при лечении витилиго: 24-недельный проспективный сравнительный клинический анализ справа и слева пробный. J Eur Acad Dermatol Venereol 2015; 29:925.
Информация
В разработке клинического протокола и стандарта внесли вклад:
-
Сабиров У.Ю. Директор Республиканского специализированного научно-практического медицинского центра дерматовенерологии и косметологии Министерства здравоохранения Республики Узбекистан (РСНПМЦДВиК МЗ РУз), доктор медицинских наук, профессор
-
Иноятов Аваз Шавкатович – д.м.н., заместитель директора по лечебной, главный врач РСНПМЦДВиК.
-
Нарзиев Жахонгир Шавкатович - м.н.с., врач дерматовенеролог клиники РСНПМЦДВиК.
Рецензенты:
-
Ходжаева Н.Б. - д.м.н., Руководитель научной лаборатории по изучению проблем дерматокосметологии РСНПМЦДВиК.
-
Иосиф Кобахидзе - Член правления, представляющий Грузию-EADV, Национальный представитель в Совете Европы, Международном союзе по борьбе с инфекциями, передаваемыми половым путем. Председатель Тбилисской дерматовенерологической ассоциации, Официальный эксперт Министерства здравоохранения Грузии
Техническая экспертная оценка и редактирование:
- Рахматов Акрам Баратович – ведущий научный сотрудник РСНПМЦДВиК МЗ РУз, доктор медицинских наук, профессор, ответственный по республике за работу с больными буллезным эпидермолизом.
- Джалилов Дилшод Сайфуллаевич – к.м.н. заместитель директора по научной работе РСНПМЦДВиК.
- Клинический протокол обсужден и рекомендован к утверждению на заседании Ученого совета с участием профессорско-преподавательского состава РСНПМЦДВиК и высших учебных заведений, членов ассоциации дерматовенерологов Узбекистана, организаторов здравоохранения, а также врачей региональных учреждений дерматовенерологической службы в офлайн-формате 25 апреля 2024 г., протокол №4.
- Руководитель рабочей группы - д.м.н.профессор Сабиров У.Ю., директор РСНПМЦДВиК
Список сокращений
|
МКБ
|
Международная классификация болезней
|
|
УЕ
|
Условные единицы
|
|
ИП
|
Индекс пигментации
|
|
НИП
|
Нормализованный индекс пигментации
|
|
ПЦР
|
Полимеразная цепная реакция
|
|
АГ
|
Антиген
|
|
УЗИ
|
Ультразвуковое исследование
|
|
в/м
|
Внутримышечно
|
|
в/в
|
Внутривенно
|
|
Д.м.н.
|
Доктор медицинских наук
|
|
BSA
|
body score area
|
Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств):
|
УДД
|
Расшифровка
|
|
1
|
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
|
2 |
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3 |
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Шкала оценки уровней достоверности доказательств (УДД) для профилактических, лечебных, реабилитационных вмешательств
|
УДД
|
Расшифровка
|
|
1
|
Систематический обзор РКИ с применением мета-анализа
|
|
2
|
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
|
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Шкала оценки уровней убедительности рекомендаций (УУР) для профилактических, диагностических, лечебных, реабилитационных вмешательств
|
УУР
|
Расшифровка
|
|
A |
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
B |
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
|
C |
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.