Антенатальный уход
 Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2025 (Казахстан)
Антенатальный скрининг для выявления изоиммунизации (Z36.5), Антенатальный скрининг для выявления хромосомных аномалий (Z36.0), Антенатальный скрининг с помощью ультразвука или других физических методов для выявления аномалий развития (Z36.3), Антенатальный скрининг с помощью ультразвука или других физических методов для выявления задержки роста плода (Z36.4), Беременность подтвержденная (Z32.1), Наблюдение за течением беременности у женщины, подвергающейся высокому риску (Z35), Наблюдение за течением другой нормальной беременности (Z34.8), Наблюдение за течением нормальной первой беременности (Z34.0), Состояние, свойственное беременности (Z33)
Акушерство и гинекология
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «17» марта 2026 года
Протокол №248
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
АНТЕНАТАЛЬНЫЙ УХОД
Антенатальный уход. Антенатальный уход/помощь предоставляемая квалифицированными медицинскими работниками беременным женщинам в целях обеспечения условий для здоровья матери и плода во время беременности. Компонентами дородовой помощи являются выявление рисков, профилактика и лечение патологии беременности и сопутствующих заболеваний, санитарное просвещение и пропаганда здорового образа жизни. АНУ снижает материнскую и перинатальную заболеваемость и смертность, как непосредственно путем выявления и лечения осложнений беременности, так и опосредованно путем выявления беременных женщин с высоким риском осложнений и их направления на консультацию на соответствующий уровень оказания медицинской помощи. [1,2].
Антенатальный уход. Антенатальный уход/помощь предоставляемая квалифицированными медицинскими работниками беременным женщинам в целях обеспечения условий для здоровья матери и плода во время беременности. Компонентами дородовой помощи являются выявление рисков, профилактика и лечение патологии беременности и сопутствующих заболеваний, санитарное просвещение и пропаганда здорового образа жизни. АНУ снижает материнскую и перинатальную заболеваемость и смертность, как непосредственно путем выявления и лечения осложнений беременности, так и опосредованно путем выявления беременных женщин с высоким риском осложнений и их направления на консультацию на соответствующий уровень оказания медицинской помощи. [1,2].
Цель антенатального ухода
1 Первичный осмотр беременной. Определение жалоб, сбор анамнеза, общий и акушерский осмотр, инструментальные и лабораторные исследования, консультации профильных специалистов (по показаниям). Эти мероприятия проводятся с целью: определения факторов риска развития осложнений беременности и родов, планирование индивидуального плана антенатального наблюдения. Повторная оценка проводится при каждом последующем посещении, с целью пересмотра существующего плана наблюдения.
2. Мониторинг состояния беременной и плода на протяжении беременности. Беременные женщины наблюдаются согласно стандартному плану антенатального наблюдения, состоящего из не менее 8 посещений. Беременная обследуется для своевременного выявления отклонений от физиологического течения беременности. При наличии факторов риска, сопутствующих состояний/заболеваний или возникновения осложнений со стороны матери и/или плода, частота и содержание антенатальных посещений меняется и применяется существующий протокол диагностики и лечения.
3. Информирование, консультирование и поддержка. Предоставление рекомендаций по образу жизни, личной гигиене и питании, половой жизни. Консультирование по неотложным состояниям, которые могут потребовать срочного обращения за медицинской помощью, дискомфортным состояниям, возникающим во время беременности.
4. Психоэмоциональная подготовка к родам и роли родителя, рекомендуется посещение школы подготовки к родам [1,2,11,19].
Код(ы) МКБ-10:
Дата разработки и пересмотра клинического протокола: 2023 год (пересмотр 2025 год).
Категория пациентов – женщины во время беременности и послеродовом периоде.
Сокращения, используемые в протоколе:
Шкала уровня доказательности
2. Мониторинг состояния беременной и плода на протяжении беременности. Беременные женщины наблюдаются согласно стандартному плану антенатального наблюдения, состоящего из не менее 8 посещений. Беременная обследуется для своевременного выявления отклонений от физиологического течения беременности. При наличии факторов риска, сопутствующих состояний/заболеваний или возникновения осложнений со стороны матери и/или плода, частота и содержание антенатальных посещений меняется и применяется существующий протокол диагностики и лечения.
3. Информирование, консультирование и поддержка. Предоставление рекомендаций по образу жизни, личной гигиене и питании, половой жизни. Консультирование по неотложным состояниям, которые могут потребовать срочного обращения за медицинской помощью, дискомфортным состояниям, возникающим во время беременности.
4. Психоэмоциональная подготовка к родам и роли родителя, рекомендуется посещение школы подготовки к родам [1,2,11,19].
Вводная часть
Код(ы) МКБ-10:
|
Код
|
Название |
|
Z32.1
|
Беременность подтвержденная |
|
Z33
|
Состояние, свойственное беременности |
|
Z34.0
|
Наблюдение за течением нормальной первой беременности |
|
Z34.8
|
Наблюдение за течением другой нормальной беременности |
|
Z35.0
|
Наблюдение за течением беременности у женщины с бесплодием в анамнезе |
|
Z35.1
|
Наблюдение за течением беременности у женщины с абортивными выкидышами в анамнезе |
|
Z35.2
|
Наблюдение за течением беременности у женщины с другим отягощенным анамнезом, касающимся деторождения или акушерских проблем |
|
Z35.3
|
Наблюдение за течением беременности у женщины с недостаточной предродовой помощью в анамнезе |
|
Z35.4
|
Наблюдение за течением беременности у многорожавшей женщины |
|
Z35.5
|
Наблюдение за старой первородящей |
|
Z35.6
|
Наблюдение за очень юной первородящей |
|
Z35.7
|
Наблюдение за беременностью у женщины, подверженной высокой степени риска вследствие социальных проблем |
|
Z35.8
|
Наблюдение за беременностью у женщины, подверженной другой высокой степени риска |
|
Z35.9
|
Наблюдение за беременностью у женщины, подверженной высокой степенириска неуточненного характера |
|
Z36.0
|
Антенатальный скрининг для выявления хромосомных аномалий |
|
Z36.3
|
Антенатальный скрининг с помощью ультразвука или других физических методов для выявления аномалий развития |
|
Z36.4
|
Антенатальный скрининг с помощью ультразвука или других физических методов для выявления задержки роста плода |
|
Z36.5
|
Антенатальный скрининг для выявления изоиммунизации |
Дата разработки и пересмотра клинического протокола: 2023 год (пересмотр 2025 год).
Пользователи протокола – врачи акушеры-гинекологи, врачи общей практики/врачи семейной медицины, терапевты, акушерки, сестринский персонал [24].
Категория пациентов – женщины во время беременности и послеродовом периоде.
Сокращения, используемые в протоколе:
|
Аббревиатура
|
Расшифровка |
| РПГА | реакция пассивной гемагглютинации |
|
АД
|
артериальное давление |
|
АНУ
|
антенатальный уход |
|
ВДМ
|
высота дна матки; |
|
ВРТ
|
вспомогательные репродуктивные технологии |
|
ВИЧ
|
вирус иммунодефицита человека |
|
ИМТ
|
индекс массы тела |
|
ИХЛА
|
иммунохемилюминесцентный анализ |
|
ИФА
|
иммуноферментный анализ |
|
ЗРП
|
задержка роста плода |
|
МСМ
|
материнские сывороточные маркеры |
|
ПГТТ
|
пероральный глюкозотолерантный тест |
|
ПЦР
|
полимеразная цепная реакция |
|
ПР
|
преждевременные роды |
|
ПЭ
|
преэклампсия |
|
ТЭО
|
тромбоэмболические осложнения |
|
УЗИ
|
ультразвуковое исследование |
|
ЭКО
|
экстракорпоральное оплодотворение |
|
КП
|
клинический протокол |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С |
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).
Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.
|
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация заболевания или состояния (по этиологии, стадиям): нет.
Диагностика
Методы, подходы и процедуры диагностики
Диагностические критерии.
Комплекс диагностических, профилактических и лечебных мероприятий, направленных на оценку состояния здоровья беременной и плода.
Жалобы и анамнез
Жалоба на отсутствие менструации.
При сборе общего анамнеза на первом визите обратить внимание на:
• наличие наследственных, семейных заболеваний (указание на наличие у родственников первой линии таких заболеваний как, сахарный диабет, тромбоэмболические осложнения, артериальная гипертензия, психические заболевания, акушерские и перинатальные осложнения), перенесенные заболевания в детском и взрослом возрасте, выявление перенесенных инфекционных заболеваний, профессиональных вредностей, состоит на диспансерном учете с хроническими заболеваниями, принимает лекарственные средства, имеет вредные привычки (курение, алкоголь, наркотические препараты);
• имеет аллергические реакции и их проявления;
• были ли гемотрансфузии, реакция на них, травмы и операции;
• при сборе специального анамнеза выяснить менструальную функцию: время появления менархе, длительность, регулярность, количество и болезненность менструального кровотечения, дата первого дня последней менструации;
• при выяснении половой функции: время начала половой жизни, состоит ли в браке, используемые методы контрацепции, перенесенные гинекологические заболевания, оперативные вмешательства на органах малого таза;
• при выяснении акушерского анамнеза определить число беременностей и родов, и их исходы в хронологическом порядке с указанием особенностей течения беременности и родов;
• состояние здоровья супруга/партнера, группа крови и резус-фактор, наличие у него профессиональных вредностей и вредных привычек;
• во время последующих посещений, следует обращать внимание на возникающие у беременной жалобы, тревожные признаки, факторы риска (см. Приложение 1,2,3).
• Диагностика беременности, наличие признаков беременности.
Физикальное обследование:
• Диагностика беременности, наличие признаков беременности.
NB! Важно правильно определять срок беременности.
Акушерский (гестационный) срок определяют от первого дня последней менструации, предшествующей беременности. Если имеется разница 5 дней и более между сроком беременности по менструации и по УЗИ в первом триместре, следует брать за основу данные первого скринингового УЗИ, выполненного в сроке 10-14 недель беременности (УД-A) [1,2,3]. Определение акушерского (гестационного) срока беременности после ЭКО проводится следующим образом: дата переноса эмбриона соответствует сроку 2 недели беременности плюс количество дней жизни эмбриона на момент переноса (3-5 дней) [4]. При наступлении беременности в результате ВРТ расчет срока родов должен быть сделан по дате переноса эмбрионов (дата переноса «плюс» 266 дней (38 недель) «минус» число дней, равное сроку культивирования эмбриона) [5].
• Измерить массу тела, рост и рассчитать ИМТ при первом посещение до 12 недель.
• Провести пальпацию молочных желез, гинекологический осмотр при первом посещении беременной.
• Измерить артериальное давление и пульс, осмотр нижних конечностей при каждом посещении беременной пациентки.
• Измерить высоту дна матки (ВДМ) с ведением гравидограммы при каждом визите беременной с 20 недель, определить положение и предлежание плода после 34-36 недель беременности (см. Приложение 4).
• Проводить опрос беременной пациентки по поводу характера шевелений плода при каждом визите после 20 недель беременности. Нет доказательных данных по эффективности профилактики неблагоприятных перинатальных исходов на основании подсчета числа движений плода. Пациентке должны быть даны рекомендации, что при субъективном изменении активности и/или частоты шевелений плода, ей следует незамедлительно обратиться в родовспомогательную организацию для проведения дополнительного обследования (УД-С) [9,14].
Основные лабораторные исследования (имеющих 100 % вероятность применения): проведение консультирования, при получении информированного согласия – тестирование.
Лабораторные исследования
Основные лабораторные исследования (имеющих 100 % вероятность применения): проведение консультирования, при получении информированного согласия – тестирование.
• Общий анализ крови при первом визите и в третьем триместре беременности. При первом визите: с целью оценки общего состояния организма пациентки, выявления возможных скрытых заболеваний или состояний (анемия, инфекции, нарушения в работе органов и систем), а также для определения уровня гемоглобина, числа эритроцитов и других показателей, которые могут повлиять на течение беременности и здоровье матери и плода.
• В третьем триместре беременности: для мониторинга изменений в организме женщины, контроля за уровнем гемоглобина, состояния системы свертывания крови, а также для своевременного выявления возможных осложнений беременности, таких как анемия, инфекционные процессы или другие патологические изменения.
• Глюкоза крови. Определение нарушения углеводного обмена при первом посещении путем определения уровня глюкозы в венозной крови натощак и в 24-28 недель беременности проведение ПГТТ в группе риска (УД-С) [3,7];
• Группа крови и резус-фактор;
• ВИЧ - с целью раннего выявления возможной инфекции у беременной женщины;
• Сифилис - с целью раннего выявления инфекции у беременной женщины;
• Определение антител к вирусному гепатиту B в сыворотке крови;
• Определение материнских сывороточных маркеров хромосомной патологии - с целью оценки риска хромосомных нарушений у плода (11 нед – 13 нед 6 дн). [15].;
• Общий анализ мочи - с целью оценки состояния мочевыделительной системы женщины, выявления скрытых заболеваний почек, инфекций мочевых путей или других патологий [12].
• Микробиологическое (культуральное) исследование средней порции мочи на бактериальные патогены при первом посещении однократно на выявление бессимптомной бактериурии при 1 посещении.
NB! Бессимптомная бактериурия – это наличие колоний бактерий более 105 в 1 мл средней порции мочи при отсутствии клинических симптомов. Раннее выявление бактериурии и проведение терапии снижает риск развития пиелонефрита, преждевременных родов (ПР) и задержки роста плода (ЗРП) (УД-А) [3,7].
Дополнительные лабораторные исследования (менее 100% вероятности применения):
• Цитологическое исследование мазка с поверхности шейки матки и цервикального канала при первом посещении, если c момента предыдущего исследования прошло более одного года.
NB! С целью скрининга рака шейки матки (УД-А) [3,7].
• Микроскопическое, бактериологическое и ПЦР исследование влагалищных мазков – при появлении жалоб на вагинальный дискомфорт, изменение характера выделений из половых путей, зуд, жжение, выделения с неприятным запахом (УД-В) [3,13].
Основные инструментальные исследования:
Дополнительные:
Инструментальные исследования:
Основные инструментальные исследования:
• Пренатальный ультразвуковой скрининг в следующие сроки:
с 11 недель 0 дней по 13 неделю 6 дней беременности;
с 19 недель 0 дней по 21 неделю 0 дней беременности;
Дополнительные:
с 30 недель 0 дней по 32 неделю 6 дней беременности.
NB! Другие инструментальные исследования проводятся в зависимости от наличия экстрагенитальной патологии и выполняются по соответствующим клиническим протоколам.
Диагностический алгоритм:
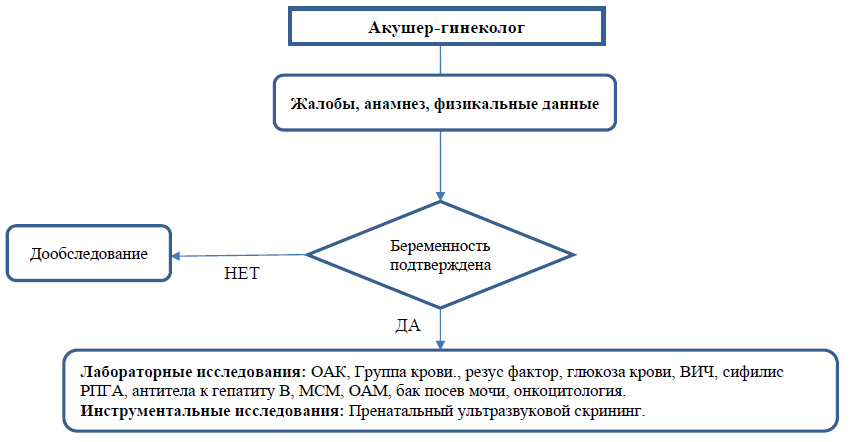
NB! Другие инструментальные исследования проводятся в зависимости от наличия экстрагенитальной патологии и выполняются по соответствующим клиническим протоколам.
Показания для консультации специалистов:
• терапевт/ВОП/врач семейный медицины – до 12 недель, в 30 недель и при наличии экстрагенитальных заболеваний;
• эндокринолог – при заболеваниях эндокринной системы;
• нефролог/уролог – при заболеваниях и нарушениях функции почек;
• гематолог – при заболеваниях органов кроветворения и крови;
• невролог – при заболеваниях нервной системы;
• кардиолог – при заболеваниях сердечно-сосудистой системы;
• ревматолог – при системных и ревматических заболеваниях;
• инфекционист – при инфекционных заболеваниях;
• дерматовенеролог– при заболеваниях кожи и ее придатков, инфекциях, передаваемых половым путем;
• хирург – при наличии варикозного расширения вен, геморроя, трещин и другой патологии прямой кишки;
• стоматолог – при патологии десен, полости рта, зубов;
• гастроэнтеролог – при заболеваниях пищеварительной системы.
Диагностический алгоритм:

Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований: нет.
Лечение (амбулатория)
Тактика лечения на амбулаторном уровне
Основной принцип антенатального ухода — это индивидуальное ведение беременности и мультидисциплинарный подход с учетом факторов риска (акушерского, соматического и социального статуса каждой беременной женщины).
Немедикаментозное лечение
Режим
Исключение факторов риска для профилактики осложнений беременности:
• Отказ от курения
Курение во время беременности ассоциировано с такими осложнениями как ЗРП, ПР, предлежание плаценты, преждевременная отслойка нормально расположенной плаценты, гипотиреоз у матери, преждевременное излитие околоплодных вод, низкая масса тела новорожденного при рождении, перинатальная смертность и эктопическая беременность, внезапная детская смерть, повышенный риск заболеваемости бронхиальной астмой, кишечными коликами и ожирением у ребенка (УД-В) [2,3,6].
• Отказ от приема алкоголя во время беременности, особенно в 1-м триместре. Алкоголь негативно влияет на течение беременности вне зависимости от принимаемой дозы алкоголя: алкогольный синдром плода и задержка психомоторного развития (УД-С) [2,3].
• Избыточная или недостаточная масса тела во время беременности ассоциирована с акушерскими и перинатальными осложнениями.
NB! Беременные пациентки с ожирением (ИМТ≥30 кг/м) составляют группу высокого риска перинатальных осложнений: самопроизвольного выкидыша, ГСД, гипертензивных расстройств, ПР, оперативного родоразрешения, антенатальной и интранатальной гибели плода, ТЭО. Беременные с ИМТ≤18,5 кг/м составляют группу высокого риска по развитию ЗРП, кровотечениям (УД-А). Беременной пациентке должны быть даны рекомендации по правильному питанию, такие как отказ от вегетарианства и снижение потребления кофеина. Вегетарианство во время беременности увеличивает риск ЗРП. Большое количество кофеина (более 300 мг/сут) увеличивает риск прерывания беременности и рождения маловесных детей. (УД-В) [3,4,7].
Таблица 1. Содержание антенатального ухода
Медикаментозное лечение:
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Перечень дополнительных лекарственных средств (менее 100 % вероятности применения):
Хирургическое вмешательство – нет.
Таблица 1. Содержание антенатального ухода
| I посещение – в сроке 10 - 12 недель | |
| Консультирование |
− Сбор анамнеза, выявление факторов риска (см Приложение 2,3).
− При выявлении состояний/заболеваний у беременной, используйте соответствующие КП «Гипертензивные состояния при беременности», «Дефицитные анемии у беременных», «Послеродовые кровотечения», «Преждевременные роды», «Многоплодная беременность», «Сахарный диабет во время беременности» и др.).
− Посещение специалиста, ведущего антенатальный уход с представителем семьи;
− Предоставить пациентке информацию с возможностью обсуждать проблемы и задавать вопросы; предложить устную информацию, подкрепленную печатной информацией по тревожным признакам и опасным симптомам, действиях при них, образе жизни, гигиене и питании;
- Профилактические мероприятия (фолиевая кислота; витамин Д в группе риска);
− Выявление признаков депрессии, домашнего насилия при выявлении направление к психологу;
− График антенатальных посещений;
− Беременную научить знать тревожные признаки и своевременно обращаться за медицинской помощью;
− Проведение консультирования о необходимости проведения обследований и при получении информированного согласия – направление на тестирование и обследования.
|
| Обследование: |
Подсчет индекс массы тела. ИМТ = вес (кг)/рост(м2):
− Низкий ИМТ <18,5;
− нормальный 18,6-24,9;
− избыточный 25-30;
− ожирение>30;
− Измерение АД, пульса;
− Осмотр нижних конечностей на предмет наличия варикозного расширения вен;
− Осмотр молочных желез для выявления онкопатологии;
− Гинекологическое обследование;
− УЗИ в 11 недель 0 дней по 13 недель 6 дней беременности для пренатальной диагностики, уточнения срока беременности, выявления многоплодной беременности.
− ЭКГ по показаниям
|
| Лабораторные исследования: |
− Общий анализ крови, глюкоза венозной крови;
− Общий анализ мочи;
− Группа крови и резус-фактор. При выявлении резус отрицательного фактора см. соответствующий КП.
− Бактериологический посев мочи–скрининг (до 16 недель беременности);
− исследование на половые инфекции при наличии жалоб и/или клинических симптомах (патологические выделения, зуд, жжение, неприятный запах);
− мазок на онкоцитологию, если c момента предыдущего исследования прошло более одного года;
− ВИЧ;
− Сифилис (РПГА/ ИХЛА/ИФА);
− Вирусный гепатит B определение антител;
− Определения материнских сывороточных маркеров хромосомной патологии (11 нед – 13 нед 6 дн) после предоставления информации.
|
| Консультация специалистов |
− Терапевт/ВОП/ врач/семейной медицины;
− Профильных специалистов по показаниям.
|
| Лечебно-профилактические мероприятия: |
− фолиевая кислота 400 мкг ежедневно в течение первого триместра, в группе риска по развитию ВПР 800 – 1000 мкг/сут (УД – 2А) [2].
- При диагностике анемии см КП «Дефицитные анемии у беременных»).
- При наличии факторов риска по развитию преэклампсии - прием аспирина (75 -150 мг в сутки) с 12 недель до 36 недель [16],
− препарат кальция (не менее 1 г/сут, внутрь) рекомендуется женщинам с 12 недель с низким уровнем потребления кальция с пищей (<600 мг/сут) для профилактики ПЭ (УД-А) [16]. (см КП «Гипертензивные состояния при беременности».
|
| Через 10-14 дней повторная явка | для интерпретации результатов анализов и обследований и составления плана ведения беременности. |
| II посещение в сроке 16-20 недель | |
| Консультирование |
− Обзор, обсуждение и запись результатов всех пройденных скрининговых тестов;
− Выяснить наличие симптомов осложнений данной беременности, переоценка факторов риска;
− Предоставлять информацию с возможностью обсуждения проблем, вопросов, «Тревожные признаки во время беременности» (см. Приложение 1);
- Рекомендовать занятия в школе по подготовке к родам.
|
| Обследование |
− Измерение АД, пульса;
− Осмотр нижних конечностей на предмет наличия варикозного расширения вен;
− Измерение высоты дна матки с 20 недель (отражать на гравидограмме) (Приложение 4).
|
| Лабораторное обследование |
− ОАМ/анализ мочи на белок.
|
| Инструментальное исследование |
− Скрининговое УЗИ 19 недель 0 дней по 21 недели 0 дней беременности.
|
| III посещение–в сроке 26-28 недель. | |
| Консультирование |
− Выявить дополнительные факторы риска и симптомы осложнений данной беременности;
− При необходимости пересмотр плана ведения беременности, направление и консультирование врача акушера – гинеколога, если беременность ведется акушеркой или врачом ВОП/врачом семейной медицины;
− Предоставлять информацию с возможностью обсуждения проблем, вопросов «Тревожные признаки во время беременности» (Приложение 1).
|
| Обследование: |
− Измерение АД, пульса;
− Осмотр нижних конечностей на предмет наличия варикозного расширения вен;
− Измерение высоты дна матки (анализ данных в гравидограмме);
− Аускультация сердцебиения плода.
|
| Лабораторные обследования: |
− ОАМ/анализ мочи на белок;
− Пероральный тест на гипергликемию между 24 и 28 неделями беременности при наличии факторов риска: ИМТ более 30 кг/м2 при взятии на учет, гестационный сахарный диабет в анамнезе, макросомия в анамнезе, семейный анамнез сахарного диабета, глюкозурия (См. КП «Сахарный диабет во время беременности»).
|
| Лечебно-профилактические мероприятия: | Введение анти-Д иммуноглобулина человеческого в 28-30 недель беременным с резус-отрицательным фактором крови без титра антител согласно соответствующему КП. (УД-В) [5,19,20]. |
| IV посещение- в сроке 30 недель | |
| Консультирование |
− Выявить дополнительные факторы риска и симптомы осложнений данной беременности;
− при необходимости пересмотр плана ведения беременности и консультирование врача акушера –гинеколога, если беременность ведется акушеркой или врачом ВОП/ врачом семейной медицины;
− Предоставлять информацию с возможностью обсуждения вопросов.
|
| Консультация специалистов |
− Терапевт/ВОП/ врач семейной медицины;
|
| Обследование: |
− Повторное измерение массы тела у женщин с исходным низким показателем ИМТ (ниже 18,5);
− Измерение АД, пульса;
− Осмотр нижних конечностей на предмет наличия варикозного расширения вен;
− Измерение высоты дна матки (анализ данных в гравидограмме);
− Аускультация сердцебиения плода;
− Оформление дородового отпуска 30 недель.
|
| Лабораторные исследования: |
− Сифилис (РПГА/ ИХЛА/ИФА);
− ВИЧ;
− Общий анализ крови;
− ОАМ/анализ мочи на белок.
|
| V посещение - в сроке 34 недель | |
| Консультирование |
− Выявить дополнительные факторы риска и симптомы осложнений данной беременности;
− при необходимости пересмотр плана ведения беременности;
− Предоставлять информацию с возможностью обсуждения вопросов, занятиями в школе по подготовке к родам.
|
| Обследование: |
− Измерение АД, пульса;
− Осмотр нижних конечностей на предмет наличия варикозного расширения вен;
− Измерение высоты дна матки (анализ данных в гравидограмме);
− Аускультация сердцебиения плода.
|
| Лабораторные исследования: | ОАМ/анализ мочи на белок. |
| VI посещение - в сроке 36 недель | |
| Консультирование |
- Выявить дополнительные факторы риска и симптомы осложнений данной беременности;
- При диагностировании тазового предлежания плода, наличии рубца на матке предоставить дополнительную информацию – см. КП «Кесарево сечение», «Ведение беременности и родов при тазовом предлежании плода»;
− При необходимости пересмотр плана ведения беременности, направление и консультирование врача акушера – гинеколога, если беременность ведется акушеркой или врачом ВОП/ врачом семейной медицины;
− Предоставлять информацию с возможностью обсуждения вопросов по темам «грудное вскармливание. Послеродовая контрацепция».
|
| Обследование: |
- Наружное акушерское обследование (определить положение и предлежание плода);
− Осмотр нижних конечностей на предмет наличия варикозного расширения вен;
− Измерение АД, пульса;
- Измерение высоты дна матки (анализ данных в гравидограмме);
- Аускультация сердцебиения плода. |
| Лабораторные исследования: |
- ОАМ/анализ мочи на белок.
- Сифилис (РПГА/ ИХЛА/ИФА);
|
| VII посещение - в сроке 38 недель | |
| Консультирование |
− Выявить дополнительные факторы риска и симптомы осложнений данной беременности;
− Предоставлять информацию с возможностью обсуждения вопросов по темам «Грудное вскармливание. Послеродовая контрацепция. Переношенная беременность».
|
| Обследование: |
- Измерение АД, пульса;
- Осмотр нижних конечностей (варикозное расширение вен);
- Наружное акушерское обследование (положение плода);
- Измерение высоты дна матки (анализ данных в гравидограмме);
- Аускультация сердцебиения плода.
|
| Лабораторные обследования: | - ОАМ/анализ мочи на белок. |
| VIII посещение -в сроке до 40 недель + 6 дней | |
| Консультирование |
- Выявить дополнительные факторы риска и симптомы осложнений данной беременности, обсуждение тревожных признаков.
- При необходимости пересмотр плана ведения беременности, направление и консультирование врача акушера – гинеколога если беременность ведется акушеркой или врачом ВОП/семейным врачом.
- Предоставить информацию с возможностью обсуждения вопросов и проблем.
- Обсуждение вопроса о госпитализации в 41неделю 0 - 4 дня для родоразрешения. См КП «Переношенная беременность».
|
| Обследование: |
− Измерение АД, пульса;
− Осмотр нижних конечностей (варикозное расширение вен);
− Наружное акушерское обследование (положение плода);
− Измерение высоты дна матки (анализ данных в гравидограмме);
− Аускультация сердцебиения плода.
|
| Лабораторные исследования: |
− ОАМ/анализ мочи на белок.
|
Медикаментозное лечение:
• Беременной пациентке назначается пероральный прием фолиевой кислоты на протяжении первых 12 недель беременности в дозе 400 мкг в день. Назначение фолиевой кислоты на протяжении первых 12 недель беременности снижает риск рождения ребенка с дефектом нервной трубки (анэнцефалия, расщепление позвоночника и др.). В группе умеренного риска по ВПР доза 800- 1000 мкг/сут, высокого риска 4000 – 5000 мкг/сут (УД-А) [2,3,5].
• Рутинное назначение витамина Д в общей популяции во время беременности нецелесообразно [21]. Однако, дополнительное введение витамина D в группе риска по Д-дефицитным состояниям (см. Приложение 5) во время беременности снижает риск преэклампсии, гестационного диабета, низкой массы тела при рождении и тяжелого послеродового кровотечения [19,20,22,23,24] в дозах 600–2000 МЕ колекальциферола в сутки. Добавки витамина D до 4000 МЕ в сутки во время беременности представляются безопасными (УД-А) [23].
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Фармакотерапевтическая группа | МНН лекарственного средства | Способ применения | Уровень доказательности |
| Витамин | Фолиевая кислота | Перорально 400 мкг в сутки | А [2] |
Перечень дополнительных лекарственных средств (менее 100 % вероятности применения):
| Фармакотерапевтическая группа | МНН лекарственного средства | Способ применения | Уровень доказательности |
| Нестероидные противовоспалительные и противоревматические препараты | Ацетилсалициловая кислота | Перорально 75 -150 мг в сутки с 12 недель до 36 недель беременности (в группе риска по преэклампсии) | В[3,6] |
|
Препараты кальция
|
Кальций | Перорально 1 г в сутки на протяжении всей беременности (в группе риска по преэклампсии) | В[2] |
|
Витамин
|
Колекальциферол | 600 - 2000 МЕ в сутки | УД-А [20-23] |
Хирургическое вмешательство – нет.
Лечение (стационар)
Тактика лечения в стационарных условиях – согласно соответствующему клиническому протоколу в зависимости от выявленных заболеваний и осложнений.
Дальнейшее ведение: Во время наблюдения следует обращать внимание на возникающие у беременной жалобы и тревожные признаки (Приложение 1). При появлении данных признаков, следует пересмотреть план ведения, при необходимости вовремя госпитализировать в медицинскую организацию соответствующего уровня регионализации перинатальной помощи, беременную научить знать тревожные признаки и своевременно обращаться за медицинской помощью. В послеродовом периоде патронаж проводится средним медицинским персоналом на третьи сутки после выписки из родильного отделения. При осложненном течении послеродового периода патронаж проводится врачом акушером гинекологом или ВОП/семейным врачом.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
• своевременное выявление осложнений;
• своевременная госпитализация по показаниям;
• отсутствие материнской и перинатальной смертности.
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
1) показаний для плановой госпитализации - нет.
2) показания для экстренной госпитализации - при выявлении осложнений беременности (см Приложение 6), остром и/или обострении хронических заболеваний (см соответствующий КП):
- преэклампсия/эклампсия;
- преждевременные роды;
- антенатальная гибель плода;
- ЗРП;
- кровотечение.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2025
- 1) Шотландская межвузовская сеть руководящих принципов. Руководство для разработчиков. Краткое справочное руководство. Ноябрь 2015. 2) WHO recommendations on antenatal care for a positive pregnancy experience. ISBN:9789240080591.2025.WHO.Geneva.Ссылка: https://www.who.int/publications/i/item/9789240080591 3) Department of Health (2021) Clinical Practice Guidelines: Pregnancy Care. Canberra: Australian Government Department of Health. 4) ACOG Guidelines. American College of Obstetricians and Gynecologists (ACOG), "Guidelines for Perinatal Care, 9th Edition" (2023). https://www.acog.org/clinical/clinical-guidance. 5) Antenatal care. National Institute for Health and Care Excellence. NICE guideline Published: 19 August 2021.www.nice.org.uk/guidance/ng201. 6) Национальное руководство. Акушерство. 2-е изд.. под ред. Г. М. Савельевой, Г. Т. Сухих, В. Н. Серова, В. Е. Радзинского. 2022 г.Гэотар, Стр: 1080 7) Methods for estimating the due date. Committee Opinion No. 700. American College of Obstetricians and Gynecologists. Obstet Gynecol 2017;129:e150–4. DOI: 10.1097/AOG.0000000000002046 8) Pregnancy Due Date and Gestational Age сalculatorhttps://perinatology.com/calculators/Due-Date.htm 9) Hayes DJL, Dumville JC, Walsh T, Higgins LE, Fisher M, Akselsson A, Whitworth M, Heazell AEP. Effect of encouraging awareness of reduced fetal movement and subsequent clinical management on pregnancy outcome: a systematic review and meta-analysis. Am J Obstet Gynecol MFM. 2023 Mar;5(3):100821. doi: 10.1016/j.ajogmf.2022.100821. Epub 2022 Dec 5. PMID: 36481411. 10) Burgess A, Aucutt M, Coleman SL. Standardizing Fetal Movement Monitoring using Count the Kicks. MCN Am J Matern Child Nurs. 2024 Nov-Dec 01;49(6):306-313. doi: 10.1097/NMC.0000000000001048. Epub 2024 Oct 15. PMID: 38976790; PMCID: PMC11472900. 11) Клинические рекомендации РОАГ. Нормальная беременность. ID:288. 2020г. https://roag-portal.ru/recommendations_obstetrics 12) Eyth E, Basit H, Swift CJ. Glucose Tolerance Test. [Updated 2023 Apr 23]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK532915 13) Kautzky-Willer A, Winhofer Y, Kiss H, Falcone V, Berger A, Lechleitner M, Weitgasser R, Harreiter J. Gestationsdiabetes (GDM) (Update 2023) [Gestational diabetes mellitus (Update 2023)]. Wien Klin Wochenschr. 2023 Jan;135(Suppl 1):115-128. German. doi: 10.1007/s00508-023-02181-9. Epub 2023 Apr 20. PMID: 37101032; PMCID: PMC10132924 14) Beta J, Lesmes-Heredia C, Bedetti C, Akolekar R. Risk of miscarriage following amniocentesis and chorionic villus sampling: a systematic review of the literature. Minerva Ginecol. 2018 Apr; 70 (2):215–9. 15) WHO recommendations on drug treatment for non-severe hypertension in pregnancy.11August2020. Guideline.https://www.who.int/publications/i/item/9789240008793. 16) Asbill KK, Higgins R V, Bahrani-Mostafavi Z, Vachris JC, Kotrotsios SH, Elliot MC, et al. Detection of Neisseria gonorrhoeae and Chlamydia trachomatis colonization of the gravid cervix. Am J Obstet Gynecol. 2018 Aug; 477 (2):340–4; discussion 345-6. 17) Henderson JT, Vesco KK, Senger CA, et al. Aspirin Use to Prevent Preeclampsia and Related Morbidity and Mortality [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US); 2021 Sep. (Evidence Synthesis, No. 205.)https://www.ncbi.nlm.nih.gov/books/NBK574452 18) Hofmeyr GJ, Lawrie TA, Atallah ÁN, Torloni MR. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane database Syst Rev. 2018; 10: CD001059 19) Demay M.B., Pittas A.G., Bikle D.D. et al. Vitamin D for the Prevention of Disease: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2024;109(8):1907–1947. doi: 10.1210/clinem/dgae290 20) Giustina A., Bilezikian J.P., Adler R.A. et al. Consensus Statement on Vitamin D Status Assessment and Supplementation: Whys, Whens, and Hows. Endocr Rev. 2024;45(5):625–654. doi: 10.1210/endrev/bnae009 21) Holick M.F. Revisiting Vitamin D Guidelines: A Critical Appraisal of the Literature. Endocr Pract. 2024;30(12):1227–1241. doi: 10.1016/j.eprac.2024.10.011 22) Yang W.-C., Chitale R., O’Callaghan K.M. et al. The Effects of Vitamin D Supplementation During Pregnancy on Maternal, Neonatal, and Infant Health: A Systematic Review and Meta-analysis. Nutr Rev. 2025;83(3):e892–e903. doi: 10.1093/nutrit/nuae065 23) Moghib K. et al. Efficacy of vitamin D supplementation on the incidence of preeclampsia: a systematic review and meta-analysis. BMC Pregnancy Childbirth. 2024; 24:852. doi: 10.1186/s12884-024-07081-y. 24) Приказ МЗ РК от 21.12.2020 г. N ҚР ДСМ-305 «Об утверждении номенклатуры специальностей и специализаций в области здравоохранения, номенклатуры и квалификационных характеристик должностей работников системы здравоохранения» с дополнениями 16.07.2025 г.
Информация
Организационные аспекты протокола
Список разработчиков протокола с указание квалификационных данных:
1) Копобаева Ирина Леонидовна – НАО «Карагандинский медицинский университет» кафедра «Акушерство, гинекология и перинатология», ассистент-профессор, магистр здравоохранения, врач акушер-гинеколог высшей категории.
2) Абугалиева Тлеужан Оразалиевна – НАО «Карагандинский медицинский университет » кафедра «Семейная медицина» заведующая кафедрой, кандидат медицинских наук, профессор.
3) Турдыбекова Ясминур Габдулхаковна - НАО «Карагандинский медицинский университет» кафедра «Акушерство, гинекология и перинатология» ассоциированный профессор, PhD.
Рецензенты:
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
ТРЕВОЖНЫЕ ПРИЗНАКИ ВО ВРЕМЯ БЕРЕМЕННОСТИ
При появлении хотя бы одного из перечисленных тревожных признаков, следует немедленно обратиться за медицинской помощью:
4) Омертаева Динара Ергалиевна – НАО «Карагандинский медицинский университет» кафедра «Акушерство, гинекология и перинатология» ассоциированный профессор, PhD.
5) Гребенникова Галина Александровна – врач акушер-гинеколог, PhD, национальный консультант UNFPA, исполнительный директор ОО «Казахстанская ассоциация по половому и репродуктивному здоровью (КМПА)».
6) Баймурзаева Лилия Григорьевна – член ОО «Казахстанская ассоциация по половому и репродуктивному здоровью», врач акушер-гинеколог высшей категории.
7) Ажетова Жанерке Рахимбаевна – кандидат медицинских наук, магистр делового администрирования в здравоохранении, директор ГКП на ПХВ «Городская поликлиника №13» Управление общественного здравоохранения города Астаны, доцент кафедры акушерства и гинекологии НАО «Медицинский университет Астана», акушер-гинеколог высшей категории, эксперт по внешней комплексной оценке медицинских организаций по стандартам национальной аккредитации.
8) Исатаева Нагима Мухамедрахимовна – кандидат медицинских наук, Корпоративный фонд «University Medical Center» главный эксперт Департамента менеджмента качества, эксперт по стандартизации здравоохранения, консультант Странового офиса ЮНФПА в Республике Казахстан.
9) Сармулдаева Шолпан Куанышбековна – кандидат медицинских наук, Высшая школа медицины Факультета медицины и здравоохранения НАО «Казахский национальный университет имени аль-Фараби» врач акушер гинеколог высшей категории, доцент кафедры клинических дисциплин.
10) Джаимбетова Асель Пернибаевна – магистр медицинских наук, член ОО «Казахстанская ассоциация по половому и репродуктивному здоровью».
11) Дюсембаева Наиля Камашевна – доктор медицинских наук, профессор НАО «Карагандинский медицинский университет» ассоциированный профессор кафедры клинической фармакологии.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1. Бапаева Гаури Биллахановна – доктор медицинских наук, профессор, Директор департамента акушерства и гинекологии КФ «University Medical Center», главный внештатный акушер-гинеколог Министерства здравоохранения Республики Казахстан.
2. Дощанова Айкерм Мжаверовна – доктор медицинских наук, профессор президент ОЮЛ «Республиканский альянс ассоциаций по Репродуктивному потенциалу населения Казахстана».
Указание условий пересмотра протокола: пересмотр не реже 1 раза в 5 лет и не чаще 1 раза в 3 года при наличии новых методов диагностики и лечения с уровнем доказательности.
Приложение 1
ТРЕВОЖНЫЕ ПРИЗНАКИ ВО ВРЕМЯ БЕРЕМЕННОСТИ
При появлении хотя бы одного из перечисленных тревожных признаков, следует немедленно обратиться за медицинской помощью:
• Рвота по утрам (более3-5раз);
• Кровянистые выделения из половых путей;
• Обильные жидкие выделения из влагалища;
• Постоянная головная боль, нарушение зрения с появлением в глазах пятнышек или вспышек;
• Внезапный и быстро нарастающий отек рук или лица;
• Повышение температуры до 38ºС и более;
• Сильный зуд и жжение во влагалище или усилившиеся влагалищные выделения;
• Жжение и боль при мочеиспускании;
• Сильная не стихающая боль в животе, даже когда вы лежите и расслабляетесь;
• Более 4-5 схваток в течение часа;
• Если вы ушибли живот во время падения, автомобильной аварии или кто-то вас ударил;
• После 24 недель беременности имеются субъективные изменения активности и/или частоты шевелений плода.
Приложение 2
Оценка риска возникновения осложнений во время беременности
|
№
|
Фактор риска | ДА | НЕТ |
| 1 | Возраст до 18 лет | ||
| 2 | Возраст старше 35 лет | ||
| 3 | ИМТ менее 18 | ||
| 4 | ИМТ – 30 и более | ||
| 5 | Интервал менее 2-х лет после предыдущих родов | ||
| 6 | Высокий паритет родов (4 и более родов) | ||
| 7 | ЭГЗ в настоящее время | ||
| 8 | Многоплодная беременность (данная) | ||
| 9 | Преэклампсия/эклампсия в анамнезе | ||
| 10 | Беременность после ВРТ (данная) | ||
| 11 | Перенесенные операции на органах репродуктивной системы (ЭМА, миомэктомия, рубец на матке) | ||
| 12 | Преждевременные роды в анамнезе (ИЦН, цервикальный серкляж и пр) или 3 и более самопроизвольных выкидыша | ||
| 13 | Отрицательный резус фактор | ||
| 14 | Мертворождение в анамнезе (антенатальная или интранатальная гибель плода) | ||
| 15 | Курение | ||
| 16 | Бессимптомная бактериурия | ||
| 17 | Первобеременная |
|
Женщина ответила «ДА» на один из вопросов
|
Вероятный риск | ДА или НЕТ |
| 1, 2, 4, 7-10,17 | ПРЕЭКЛАМПСИЯ/ЭКЛАМПСИЯ | |
| 1-13,15,16 | ПРЕЖДЕВРЕМЕННЫЕ РОДЫ | |
|
1, 2, 5, 7-10, 13-15
|
АНТЕНАТАЛЬНАЯ ГИБЕЛЬ ПЛОДА | |
|
1-5, 7,8,13,15
|
ЗРП | |
|
1-8, 11
|
КРОВОТЕЧЕНИЕ | |
|
4,7
|
ГЕСТАЦИОННЫЙ ДИАБЕТ |
Приложение 3
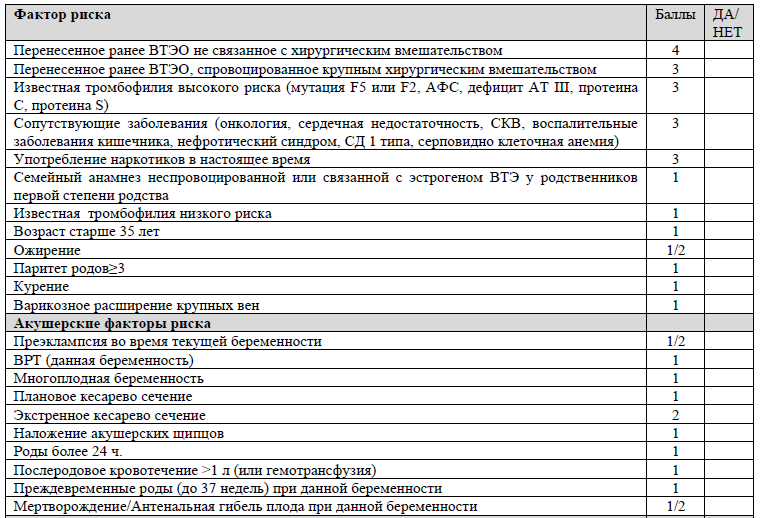
Оценка риска венозных тромбоэмболических осложнений (ВТЭО) в акушерстве
(Королевский колледж акушеров и гинекологов рекомендации №37а, 2015) (RCOGGreen-topGuidelineNo. 37a, 2015 Last updated:09/01/23 )
ФИО пациента ____________________________________________ИИН__________________________

Приложение 4
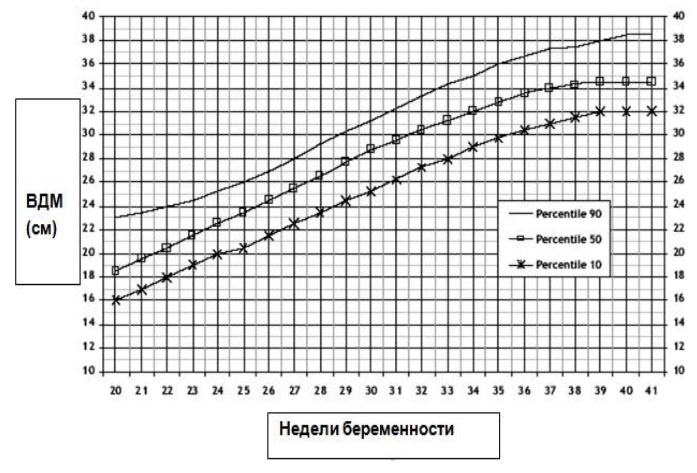
ГРАВИДОГРАММА
Заполнение и ведение гравидограммы обязательно при каждом посещении во втором и третьем триместре. На гравидограмме отмечается высота стояния дна матки (ВДМ) в см (на вертикальной оси) соответственно сроку беременности (на горизонтальной оси). Строится график изменения ВДМ при беременности. Вариант нормы находится между указанными линиями (10-90 перцентили). Важно не только следить, чтобы нахождение измеренной высоты было в диапазоне нормы, но и отмечать динамику роста (параллельность линиям).
Приложение 5
Группы высокого риска дефицита витамина D у беременных, требующие обязательного рассмотрения назначения препаратов витамина D
1. Проживание выше 37° северной широты или ограниченное пребывание на солнце (<15–20 мин/день в часы максимальной инсоляции) [19, 22].
2. Ношение полностью закрытой одежды по культурным/религиозным причинам, преимущественно домашний образ жизни [19].
3. Тёмный фототип кожи (IV–VI по Фитцпатрику), витилиго с большой площадью поражения [19, 21].
4. Зимне-весенний сезон в регионах выше 35° северной широты [19, 22].
5. Документированный дефицит витамина D у родственников 1-й линии или рахит/ранний остеопороз в семейном анамнезе [20].
6. Курение ≥10 сигарет/сут и/или употребление алкоголя >20 г чистого этанола/сут [21].
7. Ожирение (ИМТ ≥30 кг/м²) и/или абдоминальное ожирение (ОТ >80 см у женщин) [19, 20, 21, 22].
8. Строгое веганство или вегетарианство с низким потреблением обогащённых продуктов [19].
9. Заболевания и состояния с нарушением всасывания жиров (целиакия, болезнь Крона, язвенный колит, муковисцидоз, состояние после бариатрических операций) [19, 20].
10. Хронические заболевания печени и почек (ХБП 3–5 ст., цирроз, первичный билиарный холангит) [19, 20].
11. Беременность и лактация (особенно многоплодная или с малым интервалом между родами) [22, 23, 24].
12. Гестационный сахарный диабет или преэклампсия в анамнезе [22, 23, 24]
13. Невынашивание беременности и преждевременные роды в анамнезе [22, 24].
14. Поздний репродуктивный возраст (≥35 лет на момент родов) [22]
15. Рождение детей с расстройством аутистического спектра, синдромом дефицита внимания и гиперактивности, и другими нарушениями нейроразвития в анамнезе [22].
16. Сахарный диабет 1–2 типа, синдром поликистозных яичников, метаболический синдром, гипер-/гипопаратиреоз [19, 20, 22]
17. Артериальная гипертония, ишемическая болезнь сердца, хроническая сердечная недостаточность [20, 24].
18. Системные заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка, дерматомиозит и др.) [20].
19. Туберкулёз, частые респираторные инфекции, перенесённый COVID-19 тяжёлого течения [20].
20. Бронхиальная астма, хроническая обструктивная болезнь легких [20]
21. Длительный приём препаратов, ускоряющих метаболизм витамина D (глюкокортикоиды ≥5 мг/сут >3 мес, противосудорожные, рифампицин, некоторые антиретровирусные и др.) [19, 20].
22. Длительный приём ингибиторов протонной помпы (>1 года) или метформина (>5 лет) [21].
Приложение 6
Показания для плановой и экстренной госпитализации во время АНУ
|
№
|
КПДЛ по нозологиям | Показания для плановой госпитализации | Показания для экстренной госпитализации |
| 1 | Тромбоэмболические осложнения в акушерстве «13» января 2023 года Протокол №177 | нет | при подозрении и/или верификации острого ТГВ; при подозрении и/или верификации ТЭЛА. |
| 2 | Преждевременный разрыв плодных оболочек дородовое излитие околоплодных вод «26» мая 2023 года Протокол №181 | нет | - беременная должна быть госпитализирована при установленном факте ПРПО. |
| 3 | Преждевременные роды «26» мая 2023 года Протокол №181 | истмико-цервикальная недостаточность (для хирургической коррекции); | угроза преждевременных родов. |
| 4 | Преждевременная отслойка нормально расположенной плаценты «13» ноября 2025 года Протокол №241 | нет | болезненность матки при пальпации, повышение тонуса матки; кровотечение из влагалища; нарушение функционального состояния плода. |
| 5 | Патология плаценты «12» июня 2025 года Протокол №232 |
низкое расположение плаценты, при котором край плаценты ≤ 20 мм, в сроке 38 недель на родоразрешение путем операции кесарева сечения; ПП без кровотечения, при отсутствии других акушерских показаний или показаний со стороны матери, госпитализируется в сроке 36 недель для проведения оперативного родоразрешения в сроке 36+0 – 37+6 недель; ПП с врастанием/подозрением на врастание госпитализируется в 34 недель беременности на родоразрешение путем операции кесарево сечение начиная с 34 недель и не позднее чем 36+6 недель. |
кровотечение из половых путей в сроке гестации более 22 недель. |
| 6 |
Оценка функционального состояния плода
«30» января 2023 года Протокол №178
|
рекомендовать обратиться в акушерский стационар в любые сутки при появлении опасений снижения шевелений плода после 24+0 недель для оценки состояния беременной и плода. | |
| 7 | Многоплодная беременность «26» мая 2023 года Протокол №18 |
на третий уровень госпитализации: монохориальные моноамниотические двойни; дихориальные диамниотические тройни; монохориальные диамниотические тройни;
монохориальные моноамниотические тройни
|
при возникновении осложнений вне зависимости от срока беременности. |
| 8 | Невынашивание беременности «28» июля 2023 года Протокол №185 | нет | угрожающий аборт при ПН; аборт в ходу, сопровождающийся кровотечением; неполный самопроизвольный аборт, сопровождающийся кровотечением; неразвивающаяся беременность более 9 недель беременности. |
| 9 | Гипертензивные состояния при беременности «17» марта 2023 года Протокол №180 | для дифференциальной диагностики АГ неясного генеза. |
клинические и/или лабораторные признаки преэклампсии; тяжелая форма АГ. |
| 10 | Переношенная беременность «27» декабря 2017 года Протокол № 36 | срок беременности 41+ 0-4 недель при информированном согласии женщины; срок беременности 42 нед. | начало родовой деятельности; неудовлетворительный биофизический профиль плода. |
| 11 | Кесарево сечение «17» марта 2023 года Протокол №180 | плановая госпитализация на оперативное родоразрешение в сроке не ранее 39 недель. | при наличии неотложных показаний (преждевременная отслойка плаценты, кровотечение, выпадение пуповины и др.). |
| 12 | Сахарный диабет при беременности, в родах и послеродовом периоде «19» сентября 2024 года Протокол №214 | гипогликемические состояния с уровнем глюкозы в крови ниже 3,9 ммоль/л; состояния гипергликемии; прогрессирование сосудистых осложнений СД (ретинопатии, нефропатии); невозможность компенсировать СД в амбулаторных условиях. | манифестный СД во время беременности; гипер/гипогликемические прекома/кома; кетоацидотическая прекома и кома. |
| 13 | Изосерологическая несовместимость крови матери и плода «12» июня 2025 года Протокол №232 |
в зависимости от группы риска беременной: I группа риска: Беременные с резус отрицательной принадлежностью крови без титра антител – с началом родовой деятельности; II группа риска: Беременные с резус отрицательной принадлежностью крови с титром антител без признаков ГБП (УЗ маркеры и допплера ГБП отрицательные) – не позднее 37 – 38 недель беременности [8,11] III группа риска: Беременные с резус отрицательной принадлежностью с титром антител с признаками ГБП (УЗ маркеры и допплера ГБП положительные – увеличение максимальной скорости кровотока в СМА, выраженной в МоМ – 1,5 и выше) – вне зависимости от срока беременности. |
увеличение максимальной скорости кровотока в СМА, выраженной в МоМ 1,5 и выше (по данным допплерометрии). |
| 14 | HELLP-синдром «13» января 2023 года Протокол №177 | нет | в случае клинических или лабораторных подозрений на HELLP-синдром, особенно стойких болей в верхней части живота, пациентку следует немедленно госпитализировать на третий уровень. |
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.