Аномалии рефракции
 Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Версия: Клинические протоколы МЗ РК - 2023 (Казахстан)
Астигматизм (H52.2), Гиперметропия (H52.0), Миопия (H52.1)
Офтальмология, Офтальмология детская, Педиатрия
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «19» сентября 2024г
Протокол №214
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
АНОМАЛИИ РЕФРАКЦИИ
Миопия (близорукость) – нарушение рефракции, при котором в состоянии покоя аккомодации фокусная точка параллельных оптической оси световых лучей от бесконечно удаленных предметов располагается перед сетчаткой.
Гиперметропия (дальнозоркость) – нарушение рефракции, при котором в состоянии покоя аккомодации фокусная точка параллельных оптической оси световых лучей от бесконечно удаленного предмета располагается позади сетчатки.
Астигматизм – нарушение рефракции, при котором параллельные оптической оси световые лучи не фокусируются в единой точке.
Гиперметропия (дальнозоркость) – нарушение рефракции, при котором в состоянии покоя аккомодации фокусная точка параллельных оптической оси световых лучей от бесконечно удаленного предмета располагается позади сетчатки.
Астигматизм – нарушение рефракции, при котором параллельные оптической оси световые лучи не фокусируются в единой точке.
Анизометропия – разница преломляющей силы между глазами, превышающая 1,00 D.
Код(ы) МКБ-10:
Дата разработки проекта протокола: 2017 год (пересмотр 2023 год).
Категория пациентов: взрослые, дети.
Сокращения, используемые в протоколе:
Шкала уровня доказательности:
ВВОДНАЯ ЧАСТЬ [1-19]
Код(ы) МКБ-10:
|
Код
|
Название |
|
Н 52.1
|
Миопия |
|
Н 52.0
|
Гиперметропия |
|
Н 52.2
|
Астигматизм |
Дата разработки проекта протокола: 2017 год (пересмотр 2023 год).
Пользователи протокола: офтальмологи, оптометристы.
Категория пациентов: взрослые, дети.
Сокращения, используемые в протоколе:
|
ДЗН
|
Диск зрительного нерва |
| ИОЛ | Интраокулярная линза |
| ЛКЗ | Лазерная коррекция зрения |
|
МКОЗ
|
Максимальная корригированная острота зрения |
| МНН ЛС | Международное непатентованное название лекарственного средства |
|
НКОЗ
|
Некорригированная острота зрения |
| ОКТ | Оптическая когерентная томография |
| ПЗР | Передне-задний размер глазного яблока |
|
РЭЛ
|
Рефракционная экстракция роговичной лентикулы (общий термин для идентичных по своему хирургическому принципу технологий, таких как ReLEx SMILE, SmartSight, CLEAR и подобных) |
|
СЭ
|
Сферический эквивалент рефракции глаза |
|
Транс-ФРК (T-PRK)
|
Трансэпителиальная фоторефракционная кератэктомия |
|
УД
|
Уровень доказательности |
| УЗИ | Ультразвуковое исследование |
| ФАГ | Флюоресцентная ангиография глазного дна |
|
ФИОЛ
|
Факичная ИОЛ |
| ФРК (PRK) | Фоторефракционная кератэктомия |
| ФЭПХ | Факоэмульсификация прозрачного хрусталика |
|
ХНВ
|
Хориоидальная неоваскуляризация |
| ЦТР | Центральная толщина роговицы |
|
CLEAR
|
Corneal Lenticule Extraction for Advanced Refractive Correction |
| D | Диоптрия |
|
EDOF
|
ИОЛ с углубленным фокусом |
| FemtoLASIK | LASIK с фемтосекундным лазерным сопровождением |
| LASEK/Epi-LASIK | Лазерная Субэпителиальная кератоэктомия / поверхностный лазерный кератомилез |
|
LASIK
|
Лазерный интрастромальный кератомилез |
|
PMD
|
Pellucid marginal corneal degeneration Пеллюцидная маргинальная дегенерация роговицы |
|
PTA
|
Percent tissue altered index
Индекс задействованной роговицы
PTA= (лоскут+абляция)/ЦТР
|
|
ReLEx
SMILE
|
Refraction Lens Extraction SMall Incision Lenticule Extraction
Микроинвазивная фемтолазерная экстракция роговичной лентикулы с применением лазера
|
|
RST
|
Residual stromal thickness
Остаточная толщина роговицы
|
|
SmartSight
|
Технология минимально инвазивной экстракции лентикулы с применением лазера |
|
VEGF
|
Фактор роста эндотелия сосудов |
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию |
| В |
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую
популяцию.
|
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация [1-3]
Классификация миопии:
1) Миопия по степени рефракции делится на:
Миопия слабой степени: в состоянии покоя аккомодации СЭ ≤ 3,00 D;
Миопия средней степени: в состоянии покоя аккомодации СЭ ≥3,25 и ≤6,00 D;
Миопия высокой степени: в состоянии покоя аккомодации СЭ >6,00 D.
2) По возрастному периоду возникновения выделяют:
Врожденная;
Рано приобретеная (в дошкольном возрасте);
3) По равенству или неравенству величины рефракции обоих глаз:
4) По наличию астигматизма:
5) По течению миопию разделяют на:
6) По наличию или отсутствию осложнений на:
Приобретенная в школьном возрасте;
Поздно приобретенная (во взрослом состоянии).
3) По равенству или неравенству величины рефракции обоих глаз:
Изометропическая;
Анизометропическая.
4) По наличию астигматизма:
С астигматизмом;
Без астигматизма.
5) По течению миопию разделяют на:
Стационарная;
Медленно прогрессирующая (менее 1,00 D в течение года;
Быстро прогрессирующая (1,00 D и более в течение года).
6) По наличию или отсутствию осложнений на:
Неосложненная
Осложненная
1) Классификация по этиологии:
2) Классификация по степени миопии:
Международный институт Миопии (IMI) и международный экспертный совет рекомендует для характеристики миопии использовать следующие определения [2]:
1) Классификация по этиологии:
Осевая миопия - которая обусловлена избыточным увеличением ПЗР;
Рефракционная миопия - миопия, которая обусловлена особенностями преломляющего аппарата глаза, более сильной преломляющей силой глаза (роговицы и/или хрусталика);
Вторичная миопия - которая обусловлена определенной конкретной причиной (использование лекарственного препарата, патология роговицы, миопизирующий факосклероз, ядерная катаракта, артифакия, системное заболевание и др.) не являющейся признанным популяционным фактором риска развития миопии.
2) Классификация по степени миопии:
Слабая миопия: в состоянии покоя аккомодации СЭ ≥ 0,50 D и <6,00 D;
Высокая миопия: в состоянии покоя аккомодации СЭ ≥ 6,00 D;
Пре-миопия: в состоянии покоя аккомодации рефракция глаза у детей близкая к эмметропии (гиперметропия менее 0,75 D и миопия менее 0,50 D, когда рефракция глаза, возраст и другие поддающиеся количественной оценке факторы риска позволяют прогнозировать вероятность развития миопии.
Миопическая дегенерация макулы (МДМ): угрожающее зрению состояние, часто при высокой миопии – диффузная или очаговая (пятнистая) хориоретинальная атрофия макулы с или без наличия лаковых трещин, дефектов мембраны Бруха, ХНВ, пятна Фукса [3,6].
3) Осложнения миопии [2-8]:
Патологическая миопия: морфологические изменения в заднем сегменте глаза (в том числе задняя стафилома, миопическая макулопатия, глаукомаподобная оптическая нейропатия, ассоциированная с высокой миопией) связанные с чрезмерным удлинением ПЗР при осевой миопии, которые являются причиной потери МКОЗ [2-8].
Миопическая дегенерация макулы (МДМ): угрожающее зрению состояние, часто при высокой миопии – диффузная или очаговая (пятнистая) хориоретинальная атрофия макулы с или без наличия лаковых трещин, дефектов мембраны Бруха, ХНВ, пятна Фукса [3,6].
Категории миопической дегенерации макулы (META-analysis for Pathologic Myopia Study Group) [5]:
Миопическая макулопатия:
0 – нет миопических поражений сетчатки
1 – мозаичное (паркетное) глазное дно
2 – диффузная хориоретинальная атрофия
3 –пятнистая (очаговая) хориоретинальная атрофия (экстрафовеолярная локализация, меньший центральный дефектом мембраны Бруха, более крупный дефектом в слое клеток пигментного эпителия сетчатки)
4 – макулярная атрофия
«+» признаки (могут присутствовать при любой категорий миопической макулопатии): лаковые трещины, миопическая ХНВ, пятно Фукса.
Глаукомаподобная оптическая нейропатия (ГОН) [7,8]: характеризуется потерей тканей нейроретинального пояска в глазах с высокой миопии, вторично увеличенным диском зрительного нерва и большой парапапиллярной дельта-зоной при нормальном внутриглазном давлении (ВГД).
1) В зависимости от этиологии:
2) По степени нарушения рефракции:
3) По аккомодационному статусу:
Манифестная гиперметропия – нециклоплегическая величина рефракции.
Абсолютная гиперметропия: резидуальная величина манифестной гиперметропии, которая не компенсируется усилием аккомодацией или наименьшая плюсовая линза, обеспечивающая МКОЗ.
Факультативная гиперметропия: величина манифестной гиперметропии, которая компенсируется усилием аккомодации, определяется как разница между манифестной и абсолютной гиперметропией.
Латентная (скрытая) гиперметропия – компенсированная аккомодацией величина гиперметропии, определяется как разница циклоплегической и нециклоплегической величины рефракцией. Может быть причиной астенопических жалоб.
-Тотальная гиперметропия: величина гиперметропии на фоне циклоплегии (латентная + манифестная (абсолютная + факультативная).
1) В зависимости от рефракции главных меридианов:
2) По ортогональности главных меридианов:
4) По анатомическому расположению:
5) По расположению сильного меридиана:
6) По аберрации волнового фронта:
Классификация анизометропии [10]:
1) В зависимости от рефракции:
2) По разнице рефракции:
Миопическая тракционная макулопатия (МТМ) [3,6]: сочетание макулярного ретиношизиса (обусловленное тракцией шизисоподобное скопление жидкости во внутренней и/или в наружной сетчатке), ламеллярного макулярного разрыва и/или фовеальной отслойки сетчатки при миопии высокой степени, вызванное тракционными силами, возникающими при взаимодействии кортикальных слоёв стекловидного тела, эпиретинальной мембраны, внутренней пограничной мембраны, сосудов сетчатки и задней стафиломы.
Глаукомаподобная оптическая нейропатия (ГОН) [7,8]: характеризуется потерей тканей нейроретинального пояска в глазах с высокой миопии, вторично увеличенным диском зрительного нерва и большой парапапиллярной дельта-зоной при нормальном внутриглазном давлении (ВГД).
Классификация гиперметропии [9-11]:
1) В зависимости от этиологии:
Простая гиперметропия: гиперметропия, обусловленная коротким ПЗР или более слабой преломляющей силой глаза (роговица, хрусталик).
Функциональная гиперметропия: наблюдается у пациентов при параличе третьего черепного нерва и внутренней офтальмоплегии, развивается паралич аккомодации.
Патологическая гиперметропия – гиперметропия, обусловленная врожденными и приобретенными заболеваниями глаза (микрофтальм, нанофтальм, сублюксация хрусталика, афакия и др.)
2) По степени нарушения рефракции:
Гиперметропия слабой степени: СЭ ≤ 2,00 D.
Гиперметропия средней степени: СЭ ≥ 2,25 и ≤ 5,00 D.
Гиперметропия высокой степени: СЭ ≥ 5,25 D.
3) По аккомодационному статусу:
Манифестная гиперметропия – нециклоплегическая величина рефракции.
Абсолютная гиперметропия: резидуальная величина манифестной гиперметропии, которая не компенсируется усилием аккомодацией или наименьшая плюсовая линза, обеспечивающая МКОЗ.
Факультативная гиперметропия: величина манифестной гиперметропии, которая компенсируется усилием аккомодации, определяется как разница между манифестной и абсолютной гиперметропией.
Латентная (скрытая) гиперметропия – компенсированная аккомодацией величина гиперметропии, определяется как разница циклоплегической и нециклоплегической величины рефракцией. Может быть причиной астенопических жалоб.
-Тотальная гиперметропия: величина гиперметропии на фоне циклоплегии (латентная + манифестная (абсолютная + факультативная).
Классификация астигматизма [10]:
1) В зависимости от рефракции главных меридианов:
Простой (миопический, гиперметропический);
Сложный (миопический, гиперметропический);
Смешанный.
2) По ортогональности главных меридианов:
Правильный (регулярный) астигматизм: главные меридианы расположены под углом 90° друг к другу;
Неправильный (нерегулярный) астигматизм: главные меридианы не расположены под углом 90° друг к другу.
4) По анатомическому расположению:
Роговичный:
передний (астигматизм передней поверхности роговицы);
задний (астигматизм задней поверхности роговицы);
Внутриглазной (астигматизм передней и задней поверхности хрусталика).
5) По расположению сильного меридиана:
Прямой астигматизм: сильный меридиан расположен вертикально в секторе ≥60° и ≤120°;
Обратный астигматизм: сильный меридиан расположен горизонтально в секторе ≥ 0° и ≤30° или ≥150° и ≤180°;
Косой астигматизм сильный меридиан расположен в косых осях в секторе >30° и <60° или >120° и <150°.
6) По аберрации волнового фронта:
Низкого порядка астигматизм: эквивалентен величине рефракции;
Высокого порядка астигматизм: вторичный астигматизм аберрации четвертого порядка.
Классификация анизометропии [10]:
Анизометропия - офтальмопатология, характеризующаяся разницей рефракции правого и левого глаз ≥ 1,0 D.
1) В зависимости от рефракции:
Простая анизометропия: нарушение рефракции присутствует только на одном глазу, на парном глазу – эмметропия;
Сложная анизометропия: глаза имеют разную степень, но одинаковый вид нарушения рефракции, миопию или гиперметропию;
Смешанная анизометропия: глаза имеют разный вид нарушения рефракции, на одном глазу миопия, на другом глазу гиперметропия.
2) По разнице рефракции:
Анизометропия слабой степени: 1,25–2,00 D;
Анизометропия средней степени: 2,25–3,00 D;
Анизометропия высокой степени: >3,00 D.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,2,10,16]
Диагностические критерии:
Жалобы и анамнез [1,2,10-13]:
Жалобы:
при миопии: постепенное безболезненное снижение зрения вдаль;
при гиперметропии: снижение остроты зрения, утомляемость зрения, проявляющееся дискомфортом, болью в глазах, головной болью;
при астигматизме: снижение зрения, утомляемость зрения.
Анамнез:
вышеуказанные жалобы беспокоят с рождения или в течение определенного периода времени;
оптическая коррекция улучшает зрительные функции;
наличие наследственной предрасположенности (у родителей и/или родственников первой линии – наличии миопии, гиперметропии, астигматизма).
наличие сопутствующих и ранее перенесенных заболеваний (заболевания глаз, общие соматические заболевания).
перенесенные ранее хирургические вмешательства на органе зрения. Физикальное обследование:
перенесенные ранее хирургические вмешательства на органе зрения. Физикальное обследование:
Общий осмотр: положение глаз правильное, движения глазных яблок в полном объеме, конвергенция до кончика носа.
Лабораторные исследования: нет.
Инструментальные исследования:
Основные [1,2,5,7,9-11,13,16–18]:
1) Определение остроты зрения (визометрия): с помощью специальных таблиц с оптотипами определяются НКОЗ, острота зрения с текущей оптической коррекцией, МКОЗ каждого глаза;
2) Авторефрактокератометрия: измерение рефракции роговицы, общей рефракции глаза (с и без циклоплегии), у младенцев и детей раннего возраста используют педиатрические авторефрактометры;
3) Ретиноскопия у детей (с пробными линзами / скиаскопическими линейками): ретиноскопия на фоне циклоплегии является мировым стандартом определения объективной рефракции у детей;
4) Биомикроскопия: исследование оптических сред, переднего и заднего отрезка глаз с помощью щелевой лампы;
5) Офтальмоскопия: исследование глазного дна, состояние ДЗН, сетчатки и сосудов сетчатки.
2) Авторефрактокератометрия: измерение рефракции роговицы, общей рефракции глаза (с и без циклоплегии), у младенцев и детей раннего возраста используют педиатрические авторефрактометры;
3) Ретиноскопия у детей (с пробными линзами / скиаскопическими линейками): ретиноскопия на фоне циклоплегии является мировым стандартом определения объективной рефракции у детей;
4) Биомикроскопия: исследование оптических сред, переднего и заднего отрезка глаз с помощью щелевой лампы;
5) Офтальмоскопия: исследование глазного дна, состояние ДЗН, сетчатки и сосудов сетчатки.
Дополнительные [1,2,5,7,9-11,13,16,17]:
1) Динамическая ретиноскопия с пробными линзами: при гиперметропии у детей позволяет оценить аккомодацию (аккомодационный ответ, ее устойчивость) [1,2].
2) Осмотр периферии глазного дна с помощью трехзеркальной линзы Goldmann или бесконтактной широкопольной фундус-линзы [3-8]. 3) Ультразвуковая или оптическая биометрия глаза: определение ПЗР, динамика роста ПЗР при осевой миопии [1-6,10,13,17].
4) УЗИ (В скан) глаза: патологические состояния внутриглазных структур.
5) Тонометрия – измерение внутриглазного давления у пациентов группы риска, при подозрении или наличии сопутствующей глаукомы [7,8].
6) Определение центральной толщины роговицы – для корреляции с внутриглазным давлением [1,2,11-16].
7) Периметрия: исследование поля зрения при глаукоме, при изменениях ДЗН, сетчатки, патологической миопии (диагностическое исследование, отслеживание изменений в динамике) [3-8].
8) Гониоскопия: при гиперметропии с риском развития закрытоугольной глаукомы (короткая ПЗР с относительно большим хрусталиком и узким углом передней камеры) [9, 10].
9) ОКТ переднего отрезка глаза [1,15-17].
10) ОКТ заднего отрезка при патологической миопии, при изменениях ДЗН, сетчатки (диагностическое исследование, отслеживание изменений в динамике) [1-8].
11) Кератотопография [10,13-16]:
трехмерное изображение кривизны поверхности роговицы у пациентов при ортокератологическом лечении;
топо- и томографическая оценка состояния роговицы с помощью ротационной Шеймпфлюг-камеры - морфометрические параметры роговицы и полная оценка переднего отрезка глаза при астигматизме, заболеваниях роговицы (дифференциальная диагностика, наблюдение), у пациентов при планировании рефракционной хирургии.
12) Многофункциональная оптическая биометрия при планировании рефракционной хирургии для более детального анализа - определение ПЗР, кератометрия, топография передней поверхности роговицы, глубина передней камеры, пупиллометрия, white-to-white, толщина хрусталика, центральная толщина роговицы [10,14-17].
Показания для консультации специалистов:
Рис. 1. Алгоритм диагностического обследования пациентов с аномалиями рефракции.
13) Эндотелиальная микроскопия роговицы – определение плотности эндотелиальных клеток [10,12,15].
14) Флюоресцентная ангиография глазного дна – позволяет оценить активность миопической ХНВ [3-6].
15) Диагностические и навигационные системы используются при планировании рефракционной хирургии.
16) Определение ведущего глаза.
Показания для консультации специалистов:
Консультация врача-генетика (по показаниям) при подозрении или наличии сопутствующего наследственного заболевания (изолированная или синдромальная патология).
Диагностический алгоритм [1,2,6,9,11,13,17]:
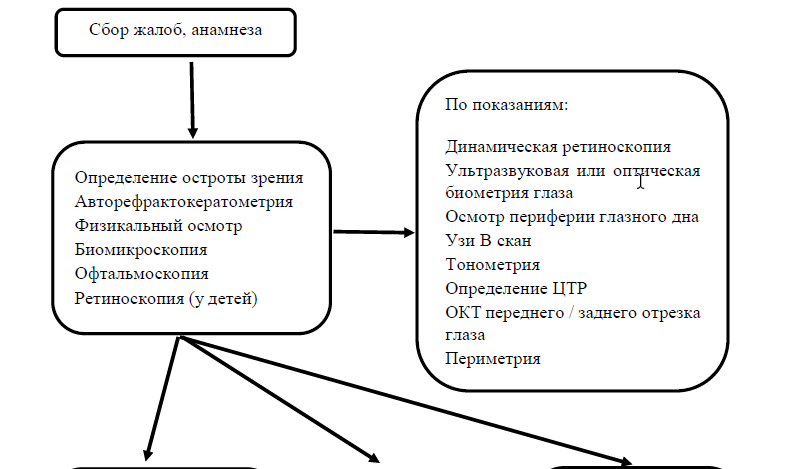

Диагностический алгоритм [1,2,6,9,11,13,17]:


Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
[1,2,13,15-17].
|
Диагноз
|
Обоснование для дифференциальной
диагностики
|
Обследования | Критерии исключения диагноза |
| Кератоконус |
Дегенеративное, не воспалительное, двухстороннее (ассиметричное) заболевание глаз, проявляющееся прогрессирующей деформацией роговицы.
Сопровождается прогрессирующим снижением зрения, изменением рефракцией, нарастающим астигматизмом. Заболевание начинается в детском и юношеском возрасте, медленно прогрессирует до 30-40 лет, а затем его развитие приостанавливается
|
Определение остроты зрения Авторефрактометрия
Биомикроскопия
Кератотопография (оценка состояния роговицы с помощью ротационной Шеймпфлюг-камеры)
ОКТ переднего отрезка глаза
|
Кератометрия: нет увеличения кривизны роговицы
Биомикроскопия: нет характерного разрежения стромы, видимых нервных окончаний в роговице, эндотелиальный рефлекс не усилен, не определяются кольца Флейшера, линии Фогта.
Кератотопография: нет характерной картины с истончением роговицы
|
| Пеллюцидная маргинальная дегенерация роговицы | Дегенеративное не воспалительное заболевание роговицы, сопровождающееся характерным истончением периферической роговицы в нижнем сегменте. Заболевание двухстороннее, часто бессимптомное. Может сопровождаться прогрессирующим снижение зрения по причине неправильного астигматизма. |
Определение остроты зрения Авторефрактометрия
Биомикроскопия
Кератотопография (оценка состояния роговицы с помощью ротационной Шеймпфлюг-камеры)
ОКТ переднего отрезка глаза
|
Биомикроскопия: не определяется характерный участок истончения роговицы по периферии с 4ч до 8 ч
Кератотопография: нет характерной картины с краевым истончением роговицы, правильный астигматизм
|
| Кератоглобус |
Редкая не воспалительная шаровидная эктазия роговицы, часто обусловленное генетически детерминированным дефицитом синтеза эластина.
Патологический процесс сопровождается нарушением рефракции (миопия, астигматизм), увеличение кривизны роговицы, продольного размера глаза.
Может быть изолированным заболеванием или синдромальным
|
Определение остроты зрения Авторефрактометрия
Биомикроскопия
Кератотопография (оценка состояния роговицы с помощью ротационной Шеймпфлюг-камеры)
ОКТ переднего отрезка глаза
|
Кератометрия: кривизна роговицы не увеличенена
Биомикроскопия: нет шаровидной эктазия роговицы, складок, утолщения, разрывов десцеметовой оболочки, роговица не истончена
Кератотопография: нет характерной картины с истончением и эктазией роговицы
|
|
Спазм аккомодации
(псевдомиопия)
|
Острый патологический избыточный тонус аккомодации, сопровождающийся миопизацией манифестной рефракции и снижением МКОЗ. Обычно встречается у детей 12-18 лет. |
Определение остроты зрения
Авторефрактометрия / кератометрия
Биометрия
Исследование аккомодации
Ретиноскопия на фоне циклоплегии
|
МКОЗ не снижена
Нет индуцированной эзотропии
Соизмеримая рефракция с данными ПЗР и кератометрии
|
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ ЭТАПЕ [1,10,13,14,27,34-53]
Основная цель:
высокая острота зрения;
снятие симптомов астенопии;
профилактика развития осложнений;
замедление или торможение прогрессирования осевой миопии.
Методы лечения:
1. Немедикаментозное лечение;
2. Медикаментозное лечение;
3. Хирургическое лечение.
Немедикаментозное лечение:
1. Зрительный режим [13,16,17,29]
Работа на близком фокусном расстоянии при дневном или хорошем искусственном освещении, у детей дошкольного возраста ограничение продолжительности непрерывной работы на близком фокусном расстоянии (до 30–40 см) до 30 минут, у детей школьного возраста ограничение работы за монитором вне школы до 2 часов в день. Консультации пациентов и законных представителей в отношении условий окружающей среды, влияющих на зрение.
2. Увеличение времени пребывания вне помещения [13,17,28,30,34]
У детей увеличение времени, проводимого на открытом воздухе не менее 2 часов в день (или не менее 14 часов в неделю), является единственным известным вмешательством, ассоциированным с более поздним дебютом и медленным прогрессированием миопии. На сегодняшний день механизм объясняется тем, что более яркий свет вызывает большее высвобождение дофамина из сетчатки, что приводит к замедлению осевого удлинения глазного яблока, являющегося структурной основой осевой миопии.
3. Оптическая коррекция при аномалии рефракции [27,28,33-44]
Оптическая коррекция осуществляется с помощью очков и/или контактных линз различного типа (в том числе склеральных контактных линз по показаниям). Оптическая коррекция у детей назначается на основании объективной рефракции (ретиноскопии) на фоне циклоплегии.
Астигматизм [1,9,11,16]
Миопия [1,2, 27,28,33–44]:
Гиперметропия [1,9,11,16]
У младенцев и детей младшего возраста, если нет манифестного косоглазия, нет сопутствующих факторов риска легкую – среднюю гиперметропию можно не корригировать.
Полная коррекция гиперметропии у детей при наличии аккомодационной эзотропии
Во всех остальных случаях - наименьшая сила оптической коррекции, обеспечивающая МКОЗ вдаль.
Астигматизм [1,9,11,16]
У детей младшего возраста астигматизм <2,0 D можно не корригировать при отсутствии сопутствующей высокой гиперметропии или миопии, значимой анизометропии, косоглазия.
Во всех остальных случаях назначается максимальная переносимая коррекция астигматизма.
Миопия [1,2, 27,28,33–44]:
Назначается из принципа наименьшая сила оптической коррекции, обеспечивающая МКОЗ вдаль. Полная оптическая коррекция миопии используется у детей в группе риска для профилактики прогрессирования осевой миопии - назначаются очки или контактные линзы, дающие максимальную остроту зрения каждым глазом [37,38,42-44].
В некоторых случаях (за исключение случаев, когда требуется контроль миопии) при слабой миопии очковая коррекция может использоваться для дали (вождение автомобиля и т д).
Полная коррекция миопии может сопровождаться чрезмерной аккомодацией при работе вблизи, что может сопровождаться астенопическими жалобами, индуцированной эзотропией.
В некоторых случаях величина миопии может увеличиваться при низкой освещенности, что требует усиления силы оптической коррекцию в ночное время.
5. Аккомодационная терапия, аппаратное лечение аккомодационных нарушений при аномалиях рефракции [45,46]
4. Оптические методы контроля прогрессирования миопии [33-44]
Оптические методы контроля миопии основаны на индукции периферического миопического дефокуса.
ортокератологические «ночные» линзы [38-41]
мягкие мульти- и бифокальные контактные линзы [38, 42-44]
мультифокальные и перифокальные очки (с использованием технологии кольца высокоасферичных микролинз, множества встроенных дефокусных сегментов и другие) [38, 45,46]
5. Аккомодационная терапия, аппаратное лечение аккомодационных нарушений при аномалиях рефракции [45,46]
У детей и подростков с миопией отмечается более высокий уровень отставания аккомодации вблизи, повышенной аккомодационной конвергенции и эзофории. Кроме того, эффективность контроля миопии связывают с факторами аккомодации, вергенции и в целом состояния бинокулярного зрения.
1. Атропинизация при прогрессирующей осевой миопии у детей [47-53]
Перечень основных лекарственных средств [1,28,50]:
Перечень дополнительных лекарственных средств [1,12,14,15,18-26,28,47–53,98,99]:
Антибактериальные препараты (фторхинолоны, аминогликозиды). Инстилляция антибактериальных глазных капель позволяет существенно снизить риск острого послеоперационного эндофтальмита [17,18].
Нестероидные противовоспалительные препараты (НПВС) (бромфенак, непафенак, диклофенак). Глазные формы НВПС используются для уменьшения болевого синдрома и светобоязни после кераторефракционных операций, профилактики и лечения послеоперационного хронического кистозного макулярного отека после имплантации ФИОЛ, ФЭПХ с имплантацией ИОЛ, при наличии риска повышения внутриглазного давления, риска обострения герпесвирусного поражения глаза, наличии противопоказания к применению глюкокортикостероидов [21-23].
Медикаментозное лечение [47-53]
1. Атропинизация при прогрессирующей осевой миопии у детей [47-53]
На сегодняшний день атропин является единственным препаратом, эффективность которого в замедлении прогрессирования миопии была доказана. Атропин является неселективным М-холиноблокатором пролонгированного действия. Для контроля миопии используется низкодозированный раствор атропина сульфата, в концентрациях 0,01%, 0,025% или 0,05% (лекарственное средство в указанных дозах может быть изготовлено в отделах изготовления лекарств в аптеках по рецепту). Терапия проводится путем ежедневного закапывания в конъюнктивальную полость атропина сульфата в низкой концентрации на ночь в течение длительного времени. Атропинизация низкими дозами может быть методом выбора у детей 2–15 лет при быстропрогрессирующей миопии. Закапывания атропина в низких дозах при необходимости могут быть продолжены до достижения ребенком 18-летнего возраста.
При прекращении терапии атропином в некоторых случаях может наступить регресс достигнутого контроля миопии, так называемый, «эффект рикошета» (более быстрое по сравнению с начальным уровнем прогрессирование миопии).
Перечень основных лекарственных средств [1,28,50]:
|
Фармакотерапевтическая группа
|
МНН ЛС | Способ применения | УД |
| М-холиноблокатор кратковременного действия | Тропикамид |
Капли глазные 1% - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1-2 капли.
|
С |
| М-холиноблокатор пролонгированного действия | Циклопентолат |
Капли глазные 1% - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1-2 капли.
|
С |
| Неселективный альфа-адреномиметик. | Фенилэфрин |
Глазные капли 2,5% - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1-2 капли.
|
С |
| М-холиноблокатор + альфа-адреномиметик |
Фенилэфрин +
Тропикамид
|
Глазные капли 50мг + 8мг/1мл.
Закапывают в конъюнктивальную полость по 1-2 капле за 15-30 мин до процедуры или операции.
|
С |
|
Фармакотерапевтическая группа
|
МНН ЛС | Способ применения | УД |
| М-холиноблокатор пролонгированного действия | Атропина сульфат |
Капли глазные 1мг/1мл, 1% раствор – флакон 5 мл
Закапывают в конъюнктивальную полость по 1-2 капле
|
А |
| Антибактериальный препарат группы фторхинолонов | Левофлоксацин |
Капли глазные 5мг/1 мл - флакон 5 мл
Закапывают в конъюнктивальную полость по 1-2 капле до 8 раз в сутки.
|
С |
| Антибактериальный препарат группы фторхинолонгов | Моксифлоксацин |
Капли глазные 5мг/1мл - флакон 5 мл. Закапывают в конъюнктивальную полость по 1-2 капле 3 раза в сутки. |
В |
|
Глюкокортикостероид
|
Дексаметазон |
Капли глазные 1мг/1мл - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1-2 капле 3-5 раз в сутки.
|
С |
| Глюкокортикостероид | Дексаметазон |
Раствор для инъекций, 4 мг/мл, ампула 1,0 мл
Субконъюнктивальная или парабульбарная инъекция по 0,5 – 1,0 мл, 1 раз в сутки.
|
С |
| Нестероидное противовоспалительное средство для местного применения в офтальмологии | Бромфенак |
Капли глазные 0,09% - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1 капле 1 раз в сутки.
|
С |
| Нестероидное противовоспалительное средство для местного применения в офтальмологии | Непафенак |
Капли глазные 0,1% - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1 капле 3 раза в сутки.
|
С |
| Нестероидное противовоспалительное средство для местного применения в офтальмологии | Диклофенак натрия |
Капли глазные 0,1% - флакон 5 мл.
Закапывают в конъюнктивальную полость по 1 капле 3-4 раза в сутки.
|
С |
| Раствор, увлажняющий офтальмологический | Натрия гиалуронат |
Капли глазные, флакон
Закапывать в конъюнктивальную полость по 1-2 капли по мере необходимости.
|
С |
|
Местный анестетик
|
Проксиметакаин |
Капли глазные 0,5% - флакон 15 мл.
Закапывают в конъюнктивальную полость. Используется для местной анестезии при контактных методах исследования, рефракционной хирургии
|
С |
|
Местный анестетик
|
Оксибупрокаин |
Капли глазные 0,4% - флакон 5 мл
Закапывают в конъюнктивальную полость. Используется для местной анестезии при контактных методах исследования, рефракционной хирургии
|
С |
В послеоперационном периоде рекомендуется местная антибактериальная и противовоспалительная терапия: глазные формы (глазные капли) антибиотиков (фторхинолоны, аминогликозиды), глюкокортикостероиды (дексаметазон, преднизолон), НПВС, периокулярные инъекции (по показаниям).
Антибактериальные препараты (фторхинолоны, аминогликозиды). Инстилляция антибактериальных глазных капель позволяет существенно снизить риск острого послеоперационного эндофтальмита [17,18].
Нестероидные противовоспалительные препараты (НПВС) (бромфенак, непафенак, диклофенак). Глазные формы НВПС используются для уменьшения болевого синдрома и светобоязни после кераторефракционных операций, профилактики и лечения послеоперационного хронического кистозного макулярного отека после имплантации ФИОЛ, ФЭПХ с имплантацией ИОЛ, при наличии риска повышения внутриглазного давления, риска обострения герпесвирусного поражения глаза, наличии противопоказания к применению глюкокортикостероидов [21-23].
При высоком риске развития послеоперационного кистозного макулярного отека возможно дооперационное назначение глазных форм НПВС, и в послеоперационном периоде комбинированная терапии глюкокортикостероидами и НПВС [21-23].
Режим и продолжительность лечения устанавливают индивидуально в зависимости от тяжести состояния, особенности клинического течения.
Микрохирургические операции, направленные на коррекцию аномалии рефракции (рефракционная хирургия):
Хирургическое вмешательство [12,14,50-96].
Микрохирургические операции, направленные на коррекцию аномалии рефракции (рефракционная хирургия):
1. Кераторефракционные - лазерная коррекция зрения:
фоторефракционная кератэктомия (в том числе T-PRK/Транс-ФРК, LASEK/Epi-LASIK);
лазерный интрастромальный кератомилез;
лазерный интрастромальный кератомилез с фемтолазерным сопровождением;
рефракционная экстракция лентикулы;
2. Имплантация факичной ИОЛ
3. Факоэмульсификация прозрачного хрусталика с имплантацией ИОЛ (монофокальной, торической, мультифокальной или EDOF).
Наиболее оптимальные показания для рефракционной хирургии
Абсолютные противопоказания для проведения ЛКЗ:
Показания для рефракционной хирургии:
1) социальные (желание пациента избавиться от очков и контактных линз, улучшить качество жизни);
2) медицинские (непереносимость традиционной оптической коррекции – наличие объективных и субъективных симптомов, которые ограничивают применение того или иного метода коррекции);
3) профессиональные (необходимость иметь высокие зрительные функции без коррекции для допуска к работе, учёбе).
Наиболее оптимальные показания для рефракционной хирургии
| Лазерная коррекция зрения |
|
Фоторефракционная кератэктомия:
миопия ≤ 6,00 D, в некоторых случаях до 8,00 D по дефокусэквиваленту
астигматизм ≤ 3,00 D.
LASIK / FemtoLASIK
миопия до 12,00 - 13,00 D по СЭ при РТА ≤40%
гиперметропия не более 5,00 D по СЭ
толщина роговицы не менее 480 мкм, (при толщине роговицы 480-500мкм безопасно возможно корригировать миопию ≤ 5,00 D по дефокусэквиваленту)
RST ≥300 мкм, при индексе PTA ≤40%
Рефракционная экстракция лентикулы
миопия ≤ 10,00 D
астигматизм ≤ 6,00 D
пахиметрия ≥500 мкм
RST ≥280 мкм
|
| Имплантация ФИОЛ |
|
стабильная миопия от 4,00 D до 20,00 D с или без астигматизма;
глубина передней камеры от эндотелия до передней капсулы хрусталика ≥ 3,0 мм;
плотность эндотелиальных клеток ≥2000/мм2.
|
| Факоэмульсификация прозрачного хрусталика с имплантацией ИОЛ |
|
значимые аномалии рефракции (высокая гиперметропия, высокая миопия, астигматизм, в том числе смешанный) у пациентов старше 40–45 лет;
гиперметропия, сложный гиперметропический астигматизм у лиц с риском развития закрытоугольной глаукомы (короткая ПЗР с относительно большим хрусталиком и узким углом передней камеры);
пресбиопия
|
Абсолютные противопоказания для проведения ЛКЗ:
нестабильная рефракция;
заболевания роговицы (кератоконус, PMD, другие эктазии роговицы, нейротрофический кератит, герпетический кератит, обширная васкуляризация и др);
недостаточная толщина роговицы для предполагаемого объема воздействия;
активное некомпенсированное заболевание глазной поверхности (напр. синдром сухого глаза, блефарит, атопия/аллергия и др);
некомпенсированная глаукома;
катаракта (оптически значимая);
некомпенсированное аутоиммунное или другие иммуноопосредованные заболевания;
нереалистичные ожидания пациента, психические заболевания, сопровождающиеся нарушениями восприятия реальности и изменениями в поведении.
Относительные противопоказания для проведения ЛКЗ:
возраст до 18 лет (исключение – наличие профессиональных показаний, при условии стабильности рефракции, при наличии миопии не более 3,00 по СЭ);
аномальная топография/томография роговицы, указывающая на возможный кератоконус;
воспалительные заболевания роговицы, глазной поверхности (перенесенный герпетический кератит в анамнезе, синдром сухого глаза и др);
заболевания сосудистой оболочки, сетчатки и зрительного нерва (увеит, сосудистые заболевания сетчатки, макулодистрофии, отслойка сетчатки и др);
системные аутоиммунные или другие иммуноопосредованные заболевания;
сахарный диабет;
беременность (ЛКЗ не является показанием к прерыванию беременности) и лактация;
применение ретиноидов для системной терапии угревой сыпи (Изотретиноин), рекомендуется прекратить прием препарата за 3 мес. до ЛКЗ и возобновить не ранее чем через 6 мес. после ЛКЗ;
применение некоторых лекарственных средств (амиадарон, колхицин, суматриптан, импланты левоноргестрел);
единственный видящий глаз.
Абсолютные противопоказания к имплантации ФИОЛ:
нестабильная рефракция;
глубина передней камеры от эндотелия до передней капсулы хрусталика менее 3,0 мм;
эндотелиальные дистрофии роговицы, плотность эндотелиальных клеток <2000/мм2;
глаукома;
катаракта;
активное некомпенсированное заболевание глазной поверхности (напр. синдром сухого глаза, блефарит, атопия/аллергия и др);
активные или рецидивирующие воспалительные заболевания глаза (увеит, кератит и др);
активные заболевания сетчатки и зрительного нерва (сосудистые заболевания сетчатки, отслойка сетчатки, макулодистрофии);
некомпенсированное аутоиммунное или другие иммуноопосредованные заболевания;
нереалистичные ожидания пациента, психические заболевания, сопровождающиеся нарушениями восприятия реальности и изменениями в поведении.
Относительные противопоказания к имплантации ФИОЛ:
возраст до 18 лет
единственный видящий глаз;
беременность и лактация;
системные аутоиммунные или другие иммуноопосредованные заболевания
заболевания сосудистой оболочки, сетчатки и зрительного нерва (увеит в анамнезе, сосудистые заболевания сетчатки, макулодистрофии, отслойка сетчатки и др);
заболевание глазной поверхности (напр. синдром сухого глаза, рубцовые изменения и др);
сахарный диабет.
Абсолютные противопоказания к факоэмульсификации прозрачного хрусталика с имплантацией ИОЛ:
эндотелиальные дистрофии роговицы, плотность эндотелиальных клеток <2000/мм2;
активное некомпенсированное заболевание глазной поверхности (напр. синдром сухого глаза, блефарит, атопия/аллергия и др);
активное некомпенсированное воспалительное заболевание глаза (увеит, кератит, и др);
активные заболевания сетчатки и зрительного нерва (сосудистые заболевания сетчатки, отслойка сетчатки, макулодистрофии и др);
некомпенсированное аутоиммунное или другие иммуноопосредованные заболевания;
нереалистичные ожидания пациента, психические заболевания, сопровождающиеся нарушениями восприятия реальности и изменениями в поведении.
Относительные противопоказания к факоэмульсификации прозрачного хрусталика с имплантацией ИОЛ:
прогнозируемая послеоперационная острота зрения ниже 0,3-0,4 (для мультифокальных ИОЛ);
беременность и период грудного вскармливания;
единственный видящий глаз (исключение - наличие риска развития закрытоугольной глаукомы - короткая ПЗР с относительно большим хрусталиком и узким углом передней камеры);
аутоиммунное или другие иммуноопосредованные заболевания;
сахарный диабет;
воспалительные заболевания глаз (в анамнезе перенесенный увеит, кератит и др);
заболевания сетчатки и зрительного нерва (сосудистые заболевания сетчатки, отслойка сетчатки, макулодистрофии и др).
Дальнейшее ведение [50-96,98,99].
1. В раннем послеоперационном периоде после рефракционной хирургии показано закапывание в конъюнктивальную полость антибактериальных, противовоспалительных или комбинированных и увлажняющих офтальмологических препаратов. Режим и длительность местной терапии определяется особенностями хирургического вмешательства и клинической картины в послеоперационном периоде;
2. При наличии сопутствующего заболевания мониторинг у узкого специалиста;
3. Плановые осмотры в динамике у офтальмолога через 1 месяц, далее с интервалом 1-2 раза в год:
Всем пациентам - мониторинг остроты зрения, рефракции, тонометрия, биомикроскопия, осмотр глазного дна;
После ЛКЗ – дополнительно кератотопография по показаниям;
После имплантации ФИОЛ – дополнительно мониторинг плотности эндотелиальных клеток, положения ФИОЛ;
После имплантации ФИОЛ и ФЭПХ с имплантацией ИОЛ – осмотр периферии глазного дна с помощью трехзеркальной линзы Гольдмана или бесконтактной широкопольной фундус-линзы - проводится через 1 месяц после операции, далее 1-2 раза в год или чаще по показаниям.
4. Пациенты после успешно выполненной рефракционной хирургии могут нуждаться в дополнительной очковой коррекции вдаль и/или вблизи (в связи с физиологическими возрастными особенностями аккомодации в виде пресбиопии; функционально- оптическими особенностями ИОЛ при артифакии).
5. Некоторые аспекты рефракционной хирургии представлены в Приложении 1.
Индикаторы эффективности лечения:
улучшение зрительных функций;
отсутствие симптомов утомляемости зрения;
при осевой миопии у детей стабильные показатели рефракция и ПЗР в динамике или замедление прогрессирования миопии;
после рефракционной хирургии – улучшение НКОЗ, отсутствие послеоперационных осложнений;
правильное положение ИОЛ в задней камере в капсульном мешке.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Немедикаментозное лечение (режим, диета):
- режим общий;
- диета стол № 15 (при отсутствии противопоказаний).
Медикаментозное лечение: см. Амбулаторный уровень.
Хирургическое вмешательство: см. Амбулаторный уровень.
Дальнейшее ведение: см. Амбулаторный уровень.
Индикаторы эффективности лечения: см. Амбулаторный уровень.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания к плановой госпитализации: случаи факоэмульсификации прозрачного хрусталика с имплантацией ИОЛ у лиц высокого риска: значимые аномалии рефракции (высокая гиперметропия, экстремально высокая миопия) у пациентов старше 40–45 лет, гиперметропия с риском развития закрытоугольной глаукомы (короткая ПЗР с относительно большим хрусталиком и узким углом передней камеры), наличие сопутствующих системных заболеваний (по показаниям).
Показания к экстренной госпитализации: нет
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2023
- 1. Refractive Errors Preferred Practice Pattern. American Academy of Ophthalmology, 2022 2. Daniel Ian Flitcroft, Mingguang He, Jost B. Jonas, Monica Jong, Kovin Naidoo, Kyoko Ohno-Matsui, Jugnoo Rahi, Serge Resnikoff, Susan Vitale, Lawrence Yannuzzi. IMI – Defining and Classifying Myopia: A Proposed Set of Standards for Clinical and Epidemiologic Studies. Invest Ophthalmol Vis Sci. 2019;60:M20–M30 3. Ohno-Matsui K, Kawasaki R, Jonas JB, et al. International photographic classification and grading system for myopic maculopathy. Am J Ophthalmol. 2015;159: 877–883. 4. Shinohara K, Shimada N, Moriyama M, et al. Posterior staphylomas in pathologic myopia imaged by widefield optical coherence tomography. Invest Opthalmol Vis Sci.2017; 58:3750–3758. 5. Ohno-Matsui K, Alkabes M, Salinas C, et al. Features of posterior staphylomas analyzed in wide-field fundus images in patients with unilateral and bilateral pathologic myopia. Retina. 2017; 37:477–486. 6. Guo X, Xiao O, Chen Y, et al. Three-dimensional eye shape, myopic maculopathy, and visual acuity: the Zhongshan Ophthalmic Center–Brien Holden Vision Institute High Myopia Cohort Study. Ophthalmology. 2017; 124:679–687. 7. Nagaoka N, Jonas JB, Morohoshi K, et al. Glaucomatous-type optic discs in high myopia. PLoS One. 2015;10: e0138825. 8. Jonas JB, Nagaoka N, Fang YX, Weber P, Ohno-Matsui K. Intraocular pressure and glaucomatous optic neuropathy in high myopia. Invest Opthalmol Vis Sci. 2017; 58:5897–5906 9. Stein Harold A. Refractive errors and how to correct them (Chapter 11). The Ophthalmic Assistant (Tenth Edition). Elsevier, 2018 (175-198) 10. Refractive surgery Preferred Practice Pattern. American Academy of Ophthalmology, 2022 11. Miller KM, Oetting MD et al Cataract in the Adult Eye Preferred Practice Pattern. American Academy of Ophthalmology, 2021 12. Ang M, Wong TY. Updates on Myopia: A Clinical Perspective” Springer open, 2020 13. Waring IV GO et al. Refractive surgery. 2023-2024 Basic and Clinical Science Course. American Academy of Ophthalmology, 2023. 14. Feder RS, et al. External Disease and Cornea. 2023-2024 Basic and Clinical Science Course. American Academy of Ophthalmology, 2023. 15. Khan AO, Chang TCP et al. Pediatric Ophthalmology and Strabismus. 2022-2023 Basic and Clinical Science Course. American Academy of Ophthalmologyб 2022 16. Gifford KL, Richdale K, Kang P, et al. IMI – Clinical Management Guidelines Report. Invest Ophthalmol Vis Sci. 2019;60:M184–M203. 17. Barry P, Cordovés L, Gardner S. ESCRS guidelines for prevention and treatment of endophthalmitis following cataract surgery: data, dilemmas and conclusions. Blackrock, Co. Dublin: European Society of Cataract and Refractive Surgeons, Temple House; 2013. 18. Behndig A, et al. Endophthalmitis prophylaxis in cataract surgery: overview of current practice patterns in 9 European countries. J Cataract Refract Surg. 2013; 39:1421–31. 19. Bandello F. et al. One week of levofloxacin plus dexamethasone eye drops for cataract surgery: an innovative and rational therapeutic strategy: Randomized Controlled Trial. Eye (Lond) . 2020 Nov;34(11):2112-2122. 20. Kohnen T. Treating inflammation after lens surgery. Journal of Cataract & Refractive Surgery. 2015;41: p. 2035 21. Juthani VV, Clearfield E, Chuck RS. Non-steroidal anti-inflammatory drugs versus corticosteroids for controlling inflammation after uncomplicated cataract surgery. Cochrane Database Syst Rev. 2017 Jul 3;7(7):CD010516. doi: 10.1002/14651858.CD010516.pub2. PMID: 28670710; PMCID: PMC5580934. 22. Lim BX, Lim CH, Lim DK, Evans JR, Bunce C, Wormald R. Prophylactic non-steroidal anti-inflammatory drugs for the prevention of macular oedema after cataract surgery. Cochrane Database Syst Rev. 2016 Nov 1;11(11):CD006683. doi: 10.1002/14651858.CD006683.pub3. PMID: 27801522; PMCID: PMC6464900. 23. Wingert AW, Liu SH, Lin JC, Sridhar J. Non-steroidal anti-inflammatory agents for treating cystoid macular edema following cataract surgery. Cochrane Database Syst Rev. 2022 Dec 15;12(12):CD004239. 24. Nair S, et al. Refractive surgery and dry eye - An update. Indian J Ophthalmol 2023 Apr;71(4):1105-1114. 25. Bower KS, et al. Chronic dry eye in photorefractive keratectomy and laser in situ keratomileusis: Manifestations, incidence, and predictive factors. J Cataract Refract Surg. 2015 Dec;41(12):2624-34 26. Clinical Report: Myopia Management. Developed by the evidence-based optometry committee. American Optometric Association, 2021. 27. A practical guide to managing children with myopia. World Council of Optometry (WCO) and CooperVision, 2021 28. Morgan IG, Rose KA. Myopia and international educational performance. Ophthalmic Physiol Opt. 2013 May; 33(3):329–38. 29. Sherwin JC, Reacher MH, Keogh RH, Khawaja AP, Mackey DA, Foster PJ. The Association between Time Spent Outdoors and Myopia in Children and Adolescents: A Systematic Review and Meta-analysis. Ophthalmology. 2012; 30. Xiong Set all. Time spent in outdoor activities in relation to myopia prevention and control: a meta-analysis and systematic review. Acta Ophthalmol. 2017: 95: 551–566 31. Huang HM, Chang DS, Wu PC. The association between near work activities and myopia in children-a systematic review and meta-analysis. PLoS One. 2015;10:e0140419. 32. Logan NS et al. Role of un‐correction, under‐correction and over‐correction of myopia as a strategy for slowing myopic progression. Clinical and Experimental Optometry. – 2020. – Т. 103. – № 2. – С. 133-137 33. Walline JJ et al. Interventions to slow progression of myopia in children / // The Cochrane Database of Systematic Reviews. – 2020. – Т. 2020. – № 1. – С. CD004916. 34. Si JK. et al. Orthokeratology for myopia control: a meta-analysis. Optom Vis Sci. 2015 Mar;92(3):252-7. 35. Sun Y. et al Orthokeratology to Control Myopia Progression: A Meta-Analysis. PLoS ONE. – 2015 Apr 9;10(4):e0124535 36. Жабина ОА, Андриенко ГВ. Ортокератологические линзы для контроля миопии. Факторы, влияющие на эффективность метода (обзор литературы). Eye. 2021;23(3):47-52. 37.Weng R, Lan W, Bakaraju R, Conrad F, Naduvilath T, Yang ZK, Sankaridurg P. Efficacy of contact lenses for myopia control: Insights from a randomised, contralateral study design. Ophthalmic Physiol Opt. 2022 Nov;42(6):1253-1263. doi: 10.1111/opo.13042. Epub 2022 Aug 25. PMID: 36006761; PMCID: PMC9805073. 37. Aller T.A. Myopia Control with Bifocal Contact Lenses: A Randomized Clinical Trial. Optom Vis Sci. 2016 Apr;93(4):344-52. 38. Li SM, Kang MT, Wu SS, Meng B, Sun YY, Wei SF, Liu L, Peng X, Chen Z, Zhang F, Wang N. Studies using concentric ring bifocal and peripheral add multifocal contact lenses to slow myopia progression in school-aged children: a meta-analysis. Ophthalmic Physiol Opt. 2017 Jan;37(1):51-59. doi: 10.1111/opo.12332. Epub 2016 Nov 23. PMID: 27880992. 39. Cheng D et al. Effect of bifocal and prismatic bifocal spectacles on myopia progression in children: three-year results of a randomized clinical trial. JAMA Ophthalmol. 2014 Mar;132(3):258-64. 40. Russo A, Boldini A, Romano D, Mazza G, Bignotti S, Morescalchi F, Semeraro F. Myopia: Mechanisms and Strategies to Slow Down Its Progression. J Ophthalmol. 2022 Jun 14;2022:1004977. doi: 10.1155/2022/1004977. PMID: 35747583; PMCID: PMC9213207. 41. Тарутта Е.П. с соавт. Контроль миопии в реальной клинической практике: результаты экспертного исследования. Офтальмология. 2021;18(4):962-971. 42. Тарутта Е.П. с соавт. Стратегически ориентированная концепция оптической профилактики возникновения и прогрессирования миопии. Российский офтальмологический журнал. 2020;13(4):7-16. 43. Bao J. et al. One- year myopia control efficacy of spectacle lenses with aspherical lenslets. Br J Ophthalmol 2022; 106:1171–1176 44. Scheiman M, Kulp MT, Cotter SA, Lawrenson JG, Wang L, Li T. Interventions for convergence insufficiency: a network meta-analysis. Cochrane Database Syst Rev. 2020 Dec 2;12(12):CD006768. doi: 10.1002/14651858.CD006768.pub3. PMID: 33263359; PMCID: PMC8092638.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков:
1. Тулетова Айгерим Серикбаевна – кандидат медицинских наук, директор Филиала Казахского научно-исследовательского института глазных болезней г. Астана.
2. Ким Ольга Робертовна – кандидат медицинских наук, заведующая отделением рефракционной хирургии Казахского научно-исследовательского института глазных болезней, г. Алматы.
3. Ким Владимир Ухенович – кандидат медицинских наук, генеральный директор сети клиник «Astana Vision», г. Астана.
4. Бегимбаева Гульнара Енбековна – доктор медицинских наук, генеральный директор офтальмологического центра «Focus», г. Алматы.
5. Баймуханова Елена Бахтияровна - кандидат медицинских наук, директор ТОО «Центр офтальмологии ГлазоЛик» г. Караганда.
6. Мукажанова Айнагуль Сериковна – заместитель заведующего отдела постдипломного образования Казахского научно-исследовательского института глазных болезней г. Астана.
7. Панченко Снежана Константиновна – кандидат медицинских наук, медицинский директор клиники «Astana Vision» в г. Астана.
8. Абильмажинова Алия Амангельдиевна – клинический фармаколог, Казахский научно-исследовательский институт глазных болезней, г. Алматы.
Список рецензентов:
1. Сулейменов Марат Смагулович – доктор медицинских наук, профессор, заведующий кафедрой офтальмологии Казахского национального медицинского университета, г. Алматы.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его разработки или при наличии новых методов с уровнем доказательности.
Наличие конфликта интересов: нет.
Приложение 1
Контроль миопии — это группа мероприятий, направленных на профилактику развития миопии у детей из группы риска, замедление прогрессирования осевой миопии и профилактику осложнений. Для детей с высоким риском развития миопии профилактические мероприятия необходимо начинать еще до манифестации миопии. Контроль миопии включает: зрительный режим, увеличение времени пребывания на открытом воздухе, сокращение экранного времени; полную оптическую коррекцию; использование оптических методов контроля миопии; низкодозированную атропинизацию. При наличии исходно тонкой роговицы и/или значительного объёма планируемой коррекции миопии с прогнозируемой пограничной величиной RST и/или при наличии некоторых аномально-пограничных показателей топографии/томографии роговицы, но без клинических признаков кератэктатических заболеваний (кератоконус, ПМДР), возможность ЛКЗ с одномоментным выполнением профилактического/ превентивного кросслинкинга роговичного коллагена рассматривается индивидуально [62 - 78].
Контроль миопии — это группа мероприятий, направленных на профилактику развития миопии у детей из группы риска, замедление прогрессирования осевой миопии и профилактику осложнений. Для детей с высоким риском развития миопии профилактические мероприятия необходимо начинать еще до манифестации миопии. Контроль миопии включает: зрительный режим, увеличение времени пребывания на открытом воздухе, сокращение экранного времени; полную оптическую коррекцию; использование оптических методов контроля миопии; низкодозированную атропинизацию. При наличии исходно тонкой роговицы и/или значительного объёма планируемой коррекции миопии с прогнозируемой пограничной величиной RST и/или при наличии некоторых аномально-пограничных показателей топографии/томографии роговицы, но без клинических признаков кератэктатических заболеваний (кератоконус, ПМДР), возможность ЛКЗ с одномоментным выполнением профилактического/ превентивного кросслинкинга роговичного коллагена рассматривается индивидуально [62 - 78].
В редких случаях при ЛЗК во время операции возможны образование непрозрачного пузырькового слоя, вертикального прорыва газа, срыв вакуумной фиксации, требующие остановки операции, смены плана на другой вид хирургии, а также смещение лоскута, потеря лоскута, децентрация лазерного воздействия, разрыв лентикулы с наличием остатков лентикулы в интерфейсе [1, 10, 13, 55 - 58].
Принцип «моновижн» (моновидение) подразумевает, что ведущий глаз пациента корригируется для зрения вдаль, а парный не ведущий — для близи. Моновидение не рекомендуется пациентам при наличии косоглазия, амблиопии, глаукомы (есть дефекты поля зрения), макулодистрофии (снижение центрального зрения), если профессиональная деятельность или образ жизни требует идеального бинокулярного зрения [1,9,10].
Принцип «минимоновижн» (минимоновидение) подразумевает, что, предпочтительно, ведущий глаз пациента корригируется для зрения вдаль, а парный не ведущий — для близи, с индуцированной анизометропией в виде миопической рефракции не более -0,50 ÷ -0,75 D, с сохранением бинокулярного зрения. Данный подход может быть использован при планировании ЛКЗ, особенно у лиц в возрасте около 40 лет и старше, а также при планировании интраокулярной рефракционной хирургии
Определение ведущего (доминирующего, функционально преобладающего в процессе бинокулярного зрения) глаза при планировании рефракционной хирургии может быть одним из факторов, влияющих на удовлетворенность пациентов при моновидении. Случаи «недокоррекции» или «гиперкоррекции» после рефракционной хирургии могут требовать дополнительного вмешательства с целью докоррекции (например, ЛКЗ) или использование дополнительной оптической коррекции. При исходно очень высоких степенях нарушения рефракции, по показаниям, возможно последовательное комбинированное применения ЛКЗ и интраокулярной хирургии [80-89].
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.