Амиодарон-индуцированная дисфункция щитовидной железы
 Версия: Клинические рекомендации РФ 2024 (Россия)
Версия: Клинические рекомендации РФ 2024 (Россия)
Гипотиреоз, вызванный медикаментами и другими экзогенными веществами (E03.2), Другие формы тиреотоксикоза (E05.8)
Кардиология, Эндокринология
Общая информация
Краткое описание
Разработчик клинической рекомендации
- Российская ассоциация эндокринологов
- Общероссийская общественная организация «Российское кардиологическое общество»
- Ассоциации эндокринных хирургов
Одобрено Научно-практическим Советом Минздрава РФ
В соответствии с Правилами поэтапного перехода медицинских организаций к оказанию медицинской помощи на основе клинических рекомендаций, разработанных и утвержденных в соответствии с частями 3, 4, 6 –9 и 11 статьи 37 Федерального закона «Об основах охраны здоровья граждан в Российской Федерации», утвержденных постановлением Правительства Российской Федерации от 19.11.2021 № 1968 с изменения, клинические рекомендации применяются следующим образом:
– размещенные в Рубрикаторе после 1 января 2024 года – с 1 января 2025 года.
Клинические рекомендации
Амиодарон-индуцированная дисфункция щитовидной железы
Год утверждения (частота пересмотра): 2024
Возрастная категория: Взрослые
Пересмотр не позднее: 2026
ID: 805
Определение заболевания или состояния (группы заболеваний или состояний)
Амиодарон-индуцированная дисфункция щитовидной железы – это нарушения функции ЩЖ, развившиеся на фоне приема Ам**.
Амиодарон-индуцированный гипотиреоз – это снижение функции ЩЖ (гипотиреоз), развившееся на фоне приема Ам**.
Амиодарон-индуцированный тиреотоксикоз – повышение концентрации гормонов ЩЖ в сыворотке крови и их избыточное воздействие на органы и ткани (тиреотоксикоз), развившийся вследствие приема амиодарона**.
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статистической классификации болезней и проблем, связанных со здоровьем
Гипотиреоз, вызванный медикаментами и другими экзогенными веществами (E03.2)
Другие формы тиреотоксикоза (E05.8)
Классификация
Классификация заболевания или состояния (группы заболеваний или состояний)
Амиодарон-индуцированную дисфункцию ЩЖ разделяют на амиодарон-индуцированный гипотиреоз и амиодарон-индуцированнный тиреотоксикоз.
Амиодарон-индуцированный тиреотоксикоз классифицируется на АиТ1, АиТ2 и смешанный тип амиодарон-индуцированного тиреотоксикоза.
Этиология и патогенез
Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Этиологическим фактором развития амиодарон-индуцированной дисфункции ЩЖ является приём Ам** – широко используемого Антиаритмического препарата, класс III. Ам** имеет электрофизиологические эффекты, присущие всем четырем классам антиаритмических препаратов (C01: Препараты для лечения заболеваний сердца), с наиболее выраженным эффектом III класса (удлинение потенциала действия кардиомиоцита). Ам** в 1985 году был одобрен FDA для лечения рецидивирующих жизнеугрожающих желудочковых нарушений ритма [1]. В настоящее время Ам** применяют для лечения различных наджелудочковых и желудочковых аритмий [2,3]. Ам** представляет собой производное бензофурана, молекула которого напоминает таковую основного гормона ЩЖ – тироксина (рис.1). Каждая молекула Ам** содержит 2 атома йода, что составляет примерно 37% ее молекулярного веса [4-6]. Прием 200-600 мг Ам** в день приводит к поступлению в циркуляторное русло от 7 до 21 мг свободного йода, что превышает суточную потребность в йоде (150-250 мкг) в 40-140 раз. Ам** и, в большей степени, его активный метаболит ДЭАм, оказывают прямое дозозависимое цитотоксическое действие на фолликулярные клетки ЩЖ [7]. Кроме того, и Ам**, и ДЭАм, обладают способностью к накоплению в различных тканях и органах: в основном, в жировой ткани, печени, легких, и, в меньшей степени, в сердце, почках, мышцах и ЩЖ [8]. Оба, Ам** и ДЭАм, длительно сохраняются в организме (период полу-жизни составляет в среднем 52,6±23,7 и 61,2±31,2 дня, соответственно) [8,9], при этом при ожирении клиренс дополнительно снижается на 22%, а у лиц старше 65 лет – на 46% [10]. Такие особенности метаболизма лекарственного препарата приводят к тому, что и Ам**, и его метаболит ДЭАм, длительно сохраняются в циркуляции после прекращения лечения [4,11], а значение соотношения ДЭАм/Ам**, по мнению некоторых исследователей, может быть использовано в качестве предиктора того или иного варианта развития нарушения функции ЩЖ. Так, повышение соотношения ДЭАм/Ам характерно для развития АиТ, а его снижение для развития АиГ [12]. У большинства людей (около 80%), получающих Ам**, нарушения функции ЩЖ не развиваются в течение всего периода лечения [13]. Однако терапия Ам** может приводить к развитию как АиГ, так и АиТ [5,14,15-18].

Рис. 1 Химическая формула амиодарона**, дезэтиламиодарона и тиреоидных гормонов [5]
Наиболее известный патогенетический механизм развития АиГ заключается в том, что ЩЖ, пораженная аутоиммунным процессом, в условиях хронического поступления йода в большом количестве, не способна к ускользанию от эффекта Вольфа-Чайкова. В результате, продукция тиреоидных гормонов снижается и развивается гипотиреоз. Более того, имеются данные о том, что значительное поступление йода может нарушать его органификацию даже в нормальной ЩЖ [19]. Кроме перечисленных, к факторам, повышающим риск развития йод-индуцированного гипотиреоза, относят также наличие в анамнезе гемитиреоидэктомии по поводу узлового нетоксического зоба, лечения гипертиреоза, талассемии (тиреоидный гемосидероз) и хронической болезни почек [20]. Что касается срока развития АиГ после начала терапии Ам**, то он варьирует от нескольких недель до 39 месяцев [21]. Несмотря на то, что АиГ может быть обнаружен у пациентов с неизмененной ЩЖ, наличие предсуществующего хронического аутоиммунного тиреоидита значительно увеличивает риск его развития. Кроме того, АиГ чаще развивается у женщин и лиц старшего возраста. Сочетание женского пола и носительства антитиреоидных антител увеличивает относительный риск развития АиГ в 13,5 по сравнению с мужчинами без антител [11].
Различают два типа АиТ. АиТ1 обычно развивается у пациентов с узловым зобом или латентной БГ. В случае узлового зоба (размер узла или узлов обычно более 1,5-2 см), поступление в ЩЖ йода – основного субстрата для синтеза тиреоидных гормонов, приводит к неконтролируемой продукции последних. В результате развивается автономный тиреотоксикоз (многоузловой токсический зоб или токсическая аденома ЩЖ). При наличии латентной (или недиагностированной) БГ приток большого количества йода также приводит к увеличению биосинтеза тиреоидных гормонов и развитию тиреотоксикоза. АиТ2 или деструктивный тиреоидит – это следствие ассоциированного с йодом и/или Ам** воспаления и деструкции ЩЖ, и поступления в циркуляцию уже синтезированных в ЩЖ тиреоидных гормонов. Выделяют также смешанный (вызванный сочетанием деструкции фолликулярного эпителия ЩЖ с гиперпродукцией тиреоидных гормонов) тип АиТ [22].
Эпидемиология
Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Распространенность манифестного АиГ варьирует от 5 до 11% [23-25]. Субклинический гипотиреоз, по данным тех же исследований, обнаруживается у 20-26% пациентов, получающих хроническую терапию Ам** [26]. У жителей Санкт-Петербурга, находившихся на длительном лечении Ам**, распространенность манифестного АиГ оказалась сопоставимой с европейской популяцией – 9% [27].
АиТ чаще развивается в йоддефицитных регионах. Кроме того, в отличие от АиГ, он встречается в 3 раза чаще у мужчин, чем у женщин. Как правило, АиТ обнаруживают через несколько месяцев после лечения Ам**, однако, он может развиваться в любые сроки от начала терапии и даже спустя месяцы после его отмены [5,11].
Клиническая картина
Cимптомы, течение
Клиническая картина заболевания или состояния (группы заболеваний или состояний)
Симптомы АиГ аналогичны таковым при гипотиреозе любой другой этиологии. Следует помнить, однако, что Ам** назначают пациентам, уже имеющим нарушенную функцию левого желудочка, а некоторые проявления гипотиреоза (снижение переносимости физических нагрузок, одышка, и т.д.) напоминают симптомы застойной сердечной недостаточности и, таким образом, могут быть неправильно расценены как ее прогрессирование. Как Ам**, так и недостаток тиреоидных гормонов, способны удлинять интервал QT, и приводить к развитию полиморфной желудочковой тахикардии типа «пируэт», но в меньшей степени, чем такие препараты, применяемые для лечения нарушений ритма сердца, как соталол**[1].
Клинические проявления АиТ разнообразны и, в целом, аналогичны симптомам тиреотоксикоза, вызванного любой другой причиной. Однако, следует учитывать, что вследствие наличия у Ам** бета-блокирующего эффекта, симптомы тиреотоксикоза, обусловленные активацией симпатической нервной системы (тремор, потливость, тахикардия), могут отсутствовать [28]. Чаще других симптомов, особенно у лиц старшего возраста, обнаруживают снижение массы тела. Типичным для АиТ также считают ухудшение течения прежде стабильной сердечно-сосудистой патологии, в частности, нарушений ритма сердца, или появление новых аритмий, особенно суправентрикулярных [24,29,30]. У пациентов, получающих варфарин**, АиТ может приводить к повышенной чувствительности к препарату, требующей уменьшения его дозы [31]. Еще одной особенностью АиТ является очень высокий уровень тиреоидных гормонов при умеренно выраженных клинических проявлениях. Течение АиТ может быть бессимптомным, и заболевание, таким образом, выявляют случайно, при плановом обследовании.
Диагностика
Диагностика заболевания или состояния (группы заболеваний или состояний) медицинские показания и противопоказания к применению методов диагностики
Критерии установления диагноза/состояния: при установке диагноза манифестного амиодарон-индуцированного гипотиреоза необходимо использовать следующие критерии [26,32]:
- Повышение значения ТТГ в крови (обычно выше 10 мМЕ/л)
- Низкие значения свободного тироксина (СТ4) сыворотки крови.
При установке диагноза субклинического амиодарон-индуцированного гипотиреоза необходимо использовать следующие критерии [26,32]:
- Повышение ТТГ в крови выше нормы (обычно в диапазоне от верхней границы нормы до 10 мМЕ/л),
- УровеньСТ4 сыворотки крови в пределах референсных значений.
При установке диагноза манифестного амиодарон-индуцированного тиреотоксикоза необходимо использовать следующие критерии [ссылка]:
- Супрессированный уровень ТТГ в крови
- Высокое значение сывороточной концентрации СТ4 сыворотки крови и/или СТ3 в крови.
При установке диагноза субклинического амиодарон-индуцированного тиреотоксикоза необходимо использовать следующие критерии [26]:
- Супрессированный уровень ТТГ в крови
- Нормальная концентрация СТ4 сыворотки крови и СТ3 в крови
1. Жалобы и анамнез
Жалобы при амиодарон-индуцированном гипотиреозе: выраженная утомляемость, сонливость, сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук и ног, запоры, снижение памяти, зябкость, охриплость голоса, подавленное настроение, одышка при физической нагрузке, снижение толерантности к физической нагрузке. В анамнезе – прием Ам**.
Жалобы при амиодарон-индуцированном тиреотоксикозе: учащенное сердцебиение, снижение веса, появление или учащение пароксизмов фибрилляции предсердий, увеличение количества разрядов имплантированного кардиовертера-дефибриллятора, нарастание слабости, утомляемости, снижение толерантности к физической нагрузке, мышечную слабость, учащение приступов стенокардии у пациентов с ишемической болезнью сердца. В некоторых случаях жалобы, связанные с активацией симпато-адреналовой системы, могут отсутствовать из-за бета-блокирующего эффекта Ам**. Также, пациент может отмечать значимое уменьшение потребности в варфарине**. В анамнезе наличие приёма Ам** на момент диагностики или за год до появления симптомов тиреотоксикоза. Известно, что АиТ может развиться не только на фоне терапии Ам**, но и в течение длительного времени (18 месяцев и больше) после отмены Ам** [11]. Отличить АиТ у пациента с латентной БГ (АиТ1) от деструктивного тиреоидита (АиТ2) в отсутствие таких клинических синдромов, как офтальмопатия (иногда претибиальная микседема и, еще реже, акропатия), чрезвычайно сложно, так как симптомы собственно тиреотоксикоза не отличаются. В определенной степени в дифференциальной диагностике помогает тот факт, что АиТ1, в отличие от АиТ2, развивается в более короткие сроки после начала терапии Ам** [34].
2. Физикальное обследование
При физикальном осмотре при амиодарон-индуцированном гипотиреозе у пациентов с выраженным и длительным дефицитом тиреоидных гормонов могут быть характерные внешние проявления: сухая и бледная кожа, общая и периорбитальная отечность, одутловатое лицо бледно-желтушного оттенка, скудная мимика. ЩЖ при пальпации нормального размера или увеличена, мягкой, эластичной консистенции, безболезненная, могут пальпироваться узлы.
При физикальном осмотре пациента с АиТ1 часто выявляют зоб, при аускультации ЩЖ может выслушиваться сосудистый шум, также могут быть проявления инфильтративной офтальмопатии, редко – претибиальная микседема, ещё реже – акропатия; если причиной АИТ 1 типа является автономный тиреотоксикоз, то при её пальпации обнаруживают узел (узлы).
При физикальном осмотре пациента с АиТ 2 типа ЩЖ, как правило, не увеличена, консистенция её мягко-эластичная, при аускультации ЩЖ сосудистый шум отсутствует, нет проявлений инфильтративной офтальмопатии.
3. Лабораторные диагностические исследования
- Пациентам, получающим терапию Ам**, при наличии симптомов и синдромов, подозрительных на АиГ, для подтверждения диагноза рекомендуется выполнение исследования уровня ТТГ в крови и исследование уровня СТ4 сыворотки крови [26]. Диагноз манифестного АиГ подтверждается значением ТТГ, превышающим верхнюю границу нормы (обычно выше 10 мМЕ/л) и низкими значениями СТ4. Диагноз субклинического АиГ устанавливают, если ТТГ выше нормы (обычно в диапазоне от верхней границы нормы до 10 мМЕ/л), а СТ4 в пределах референсных значений [26,32].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
- Пациентам, получающим терапию Ам**, при наличии симптомов и синдромов, подозрительных на АиТ (описаны в п.2.6 и 2.7), для подтверждения диагноза рекомендуется выполнение исследований уровня ТТГ в крови, уровня СТ4 в сыворотке крови и уровня СТ3 в крови. Диагноз манифестного АиТ подтверждается низким уровнем ТТГ и высокими значениями СТ4 и/или СТ3. Диагноз субклинического АиТ устанавливают, если ТТГ ниже нормы, а СТ4 и СТ3 в пределах референсных значений [35,36].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3)
- Пациентам с подтвержденным АиТ рекомендуется определение содержания антител к рецептору ТТГ (далее – рТТГ) в крови. Наличие высокого уровня рТТГ или типичных клинических проявлений, а именно инфильтративной офтальмопатии и/или претибиальной микседемы, подтверждает диагноз БГ и, следовательно, АиТ1 [37-39]
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
- Пациентам с АиТ, которым требуется дифференциальная диагностика АиТ1 и АиТ2, в качестве дополнительного метода рекомендуется расчёт соотношения уровня СТ4 сыворотки крови к уровню СТ3 в крови (СТ4/СТ3) [4,40,41]. Соотношение СТ4/СТ3 (единицы измерения пмоль/л) менее 3,1 свидетельствует в пользу АиТ1, а соотношение СТ4/СТ3 (единицы измерения пмоль/л) более 3,65 в пользу АиТ2 [42].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
Комментарии: Диагноз манифестного АиТ подтверждают супрессированным уровнем ТТГ и высокими значениями сывороточной концентрации СТ4 и СТ3. Субклинический АиТ (низкие значения ТТГ и нормальная концентрация СТ4 и СТ3 в крови) не всегда является предшественником манифестного АиТ. Так, по данным Benjamens S. и соавторов, маниестный тиреотоксикоз развился лишь у 16 (24,6%) из 65 лиц, больных субклиническим АиТ, у остальных 49 в течение 3,4 (0-16) лет наблюдения функция ЩЖ не изменилась [24].
Наличие антител к рТТГ, как правило, указывает на то, что в основе АиТ1 лежит БГ, однако, небольшое повышение уровня этих антител не исключает наличие АиТ2. В свою очередь, отсутствие повышенного уровня антител к рТТГ не позволяет исключить АиТ1. Что касается антител к тиреопероксидазе и/или тиреоглобулину в крови, то их обнаруживают как при АиТ1, так и при АиТ2 типа [40,43].
Известно, что для АиТ2, как варианта деструктивного тиреоидита, характерно преимущественное повышение СТ4, в то время как при АиТ1 (как и при БГ) в большей степени увеличивается продукция СТ3 [44]. Некоторые исследователи показали, что уровень СТ4, так же, как и соотношение СТ4/СТ3, значительно выше у лиц, больных АиТ2, чем при АиТ1, однако разница, как правило, не была значимой [40,41]. Согласно данным, полученным в другом исследовании, у 75% пациентов с АиТ1 соотношение СТ4/СТ3 (при единицах измерения пмоль/л) составило менее 3,10, в то время как у 75% пациентов с АиТ2 соотношение СТ4/СТ3 (при единицах измерения пмоль/л) было более 3,65 [42] .
Определение сывороточной концентрации интерлейкина-6 сегодня мало используется в клинической практике, однако известно, что его концентрация значительно увеличена у пациентов с АиТ2, в то время как она,как правило, нормальная или слабо повышена при АиТ1 [45].
4. Инструментальные диагностические исследования
Диагностика АиГ не требует обязательного проведения инструментальных методов исследования, инструментальные диагностические исследования могут проводиться в целях дифференциальной диагностики АиТ1 и АиТ2, а также для выявления узловых образований ЩЖ.
- Ультразвуковое исследование щитовидной железы (УЗИ ЩЖ) рекомендовано при пальпируемых узловых образованиях и/или при пальпируемом увеличении ЩЖ для подтверждения или опровержения наличия у пациента ее увеличения и/или узлов в ней [26,33].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
- Пациентам с АиТ при наличии одного или нескольких узлов в ЩЖ, размером 1,5 см и более, рекомендуется выполнение сцинтиграфии ЩЖ с диагностическими радиофармацевтическими средствами Натрия йодид [123I] или Натрия пертехнетат [99mTc]. При наличии в ЩЖ одного или нескольких «горячих», по данным сцинтиграфии ЩЖ c Натрия йодидом [123I] или Натрия пертехнетатом [99mTc], узлов устанавливается диагноз АиТ1 [26,46-49].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
- Пациентам, которым показано проведение дифференциальной диагностики АиТ1 и АиТ2, рекомендуется проведение дуплексного исследования сосудов щитовидной железы в сочетании с ЦДК [4,43]. Наличие по данным ЦДК «образца 0», как правило, указывает на АиТ2, наличие «образцов I-III», с большей долей вероятности, свидетельствует об АиТ1 [50-56].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
- Диагноз смешанного АиТ рекомендуется устанавливать пациентам с АиТ, у которых по результатам лабораторного и/или инструментального обследования выявлены признаки и АиТ1 и АиТ2 [26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Диагностика, связанного с избыточным поступлением йода и, в результате повышенным синтезом тиреоидных гормонов, автономного тиреотоксикоза (автономный АиТ1) обычно не вызывает проблем. Для него характерно наличие одного или нескольких узлов в ЩЖ (нередко о них известно еще до начала терапии Ам**), «горячих» по данным сцинтиграфии ЩЖ с Натрия пертехнетатом [99mTc] или гиперваскуляризированных по данным ЦДК. При автономном тиреотоксикозе уровень антитиреоидных антител обычно не повышен.
Дифференциальная диагностика АиТ1 и АиТ2 должна базироваться на нескольких методах, поскольку ни один из них не позволяет выявить строго специфичные изменения. Cцинтиграфия ЩЖ с использованием Натрия йодида [123I], классический тест для дифференциальной диагностики тиреотоксикоза, связанного с повышенной продукцией тиреоидных гормонов, и вызванного их утечкой из поврежденной ЩЖ, не информативна в регионах с достаточным и высоким снабжением йодом. У пациентов с АиТ1, проживающих в таких регионах, поглощение йода ЩЖ всегда снижено [57,26]. В йоддефицитных регионах при АиТ1 поглощение йода ЩЖ может быть не только повышенным, но нормальным или сниженным [26]. Низкое поглощение йода или его отсутствие у пациента, проживающего в йоддефицитном регионе, с высокой вероятностью указывает на АиТ2 [4,5,24]. Следует учитывать также, что снижение поглощения Натрия йодида [123I] в регионах с умеренным дефицитом йода может быть проявлением АиТ смешанного генеза [50].
В дифференциальной диагностике АиТ используют также сцинтиграфию ЩЖ с Натрия пертехнетатом [99mTc], а также сцинтиграфию ЩЖ по двухдневному протоколу с двумя РФП: 99mТс-пертехнетатом и 99mТс-технетрилом. Сцинтиграфия ЩЖ с Натрия пертехнетатом [99mTc], обладает невысокой чувствительностью и специфичностью [51,52] в дифференциальной диагностике АиТ1 и АиТ2. Более перспективной считают сцинтиграфию ЩЖ по двухдневному протоколу. Метод позволяет не только провести дифференциальный диагноз между двумя типами АиТ, но и выделить смешанный вариант. В 2008 году Piga М. и соавторы продемонстрировали, что у пациентов с АиТ1 захват 99mТс-технетрила был нормальным или повышенным, и отсутствовал у всех, имевших АиТ2. Результаты исследования у пациентов со смешанным вариантом АиТ отличались от данных, полученных как при АиТ1, так и при АиТ2: имело место либо слабое стойкое поглощение 99mТс-технетрила, либо быстрое вымывание радиофармпрепарата (V09F: Радиофармацевтические препараты для диагностики заболеваний щитовидной железы) [52]. Похожие результаты были опубликованы и другими исследователями [58-60]. По мнению Wang J. и соавт. сцинтиграфия ЩЖ с 99mТс-технетрилом была единственным методом, точно определявшим тип АиТ [59]. Следует отметить, что работы, посвященные оценке эффективности применения сцинтиграфии ЩЖ с и 99mТс-технетрилом у пациентов с АиТ, включали небольшое число пациентов (немногим более 100), что ограничивает рекомендации по широкому применению этой методики [52,58-62].
Основным тестом, который используют для дифференциальной диагностики АиТ1 и АиТ2, является ЦДК [4,26]. Классическое УЗИ ЩЖ позволяет уточнить ее размеры, наличие и величину узлов в ней. Однако, оно мало информативно в дифференциальной диагностике АиТ [51], так как наличие диффузного зоба или узлов не исключает АиТ2 [52,53]. Для дифференциальной диагностики типов АиТ используют ЦДК, позволяющее оценить васкуляризацию ЩЖ. В 1997 году Bogazzi F. и соавт. описали различные варианты (образцы) васкуляризации ЩЖ, полученные при помощи ЦДК, и предложили использовать их для дифференциальной диагностики АиТ. За «образец 0» авторы приняли отсутствие интрапаренхимальной васкуляризации ЩЖ или единичные точечные участки кровотока; за «образец I» – наличие кровотока в паренхиме железы c очаговым неравномерным распределением или очагов васкуляризации внутри узла; за «образец II» – небольшое усиление допплеровского сигнала с неравномерным распределением или хорошо определяемый кровоток по периферии узла ЩЖ; за «образец III» – значительное усиление допплеровского сигнала с диффузным гомогенным распределением, или выраженное усиление кровотока внутри всего узла. Анализируя результаты ЦДК у пациентов с АиТ, они обнаружили «образец 0» у всех пациентов, имевших АиТ2, а варианты I-III – у всех с АиТ1 [54]. Полученные данные были подтверждены в последующем на более широкой популяции лиц с АиТ [55]. Необходимо отметить, что данная классификация не позволяет выделить смешанный тип АиТ. Тем не менее, оценку васкуляризации ЩЖ с помощью ЦДК признают самым эффективным методом дифференциальной диагностики АиТ. По результатам шести различных исследований чувствительность и специфичность метода для диагностики АиТ1 составили 96,8% и 94,1%, а для АиТ2 93,6% и 90,1% соответственно [50-56]. Следует отметить, что успех применения этого метода в значительной степени зависит от опыта и квалификации специалиста, проводящего исследования [50].
Таким образом, несмотря на отсутствие высоко информативных методов дифференциальной диагностики АиТ 1 и 2 типов, сочетание рассмотренных выше диагностических признаков позволяет более или менее точно установить тип АиТ).
5. Иные диагностические исследования
Не применимо.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
1. Консервативное лечение амиодарон-индуцированного гипотиреоза
- Назначение левотироксина натрия** рекомендуется всем пациентам с манифестным АиГ с целью купирования его проявлений. Рекомендуемый уровень ТТГ на фоне терапии: в диапазоне верхней трети нормальных значений или немного выше нормы (ниже 10 мМЕ/л). [21,26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Заместительную терапию левотироксином натрия** назначают всем пациентам с манифестным гипотиреозом, стремясь к уровню ТТГ в диапазоне верхней трети нормальных значений, или даже немного выше нормы (но ниже 10 мМЕ/л). Следует заметить, что пациенты с АиГ для нормализации сывороточной концентрации ТТГ, нередко нуждаются в более высоких дозах левотироксина натрия**. Этот феномен связывают со способностью Ам** ингибировать превращение Т4 в Т3 в периферических тканях, поэтому на фоне заместительной терапии левотироксином натрия** допускаются слегка повышенные значения СТ4, но при нормальных значениях ТТГ [26].
При наличии субклинического гипотиреоза левотироксин натрия** обычно не назначают (за исключением отдельных случаев), но при этом контролируют сывороточную концентрацию ТТГ и СТ4 каждые 4-6 месяцев в связи с риском развития манифестного гипотиреоза. С другой стороны, известно о восстановлении эутиреоза после отмены Ам** у части пациентов, ранее не страдавших заболеваниями ЩЖ [63].
В целом, заместительная терапия АиГ не отличается от терапии гипотиреоза, вызванного другими причинами. Ам** не отменяют, если он эффективно контролирует нарушения ритма, по поводу которых был назначен [21]. В случае прекращения терапии Ам**, левотироксин натрия** может быть отменен или его доза уменьшена, в связи с тем, что у 50% пациентов восстанавливается эутиреоз в течение последующих 2-3 мес. [24].
- Не рекомендуется назначение левотироксина натрия** большинству пациентов с субклиническим гипотиреозом, но, в связи с возможным прогрессированием субклинического гипотиреоза в манифестный, в этих случаях следует оценивать функцию ЩЖ каждые 4-6 месяцев [21,26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
- Не рекомендуется отменять Ам** пациентам с АиГ, если он эффективно контролирует нарушения ритма, по поводу которых был назначен [21,26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
2. Консервативное лечение амиодарон-индуцированного тиреотоксикоза
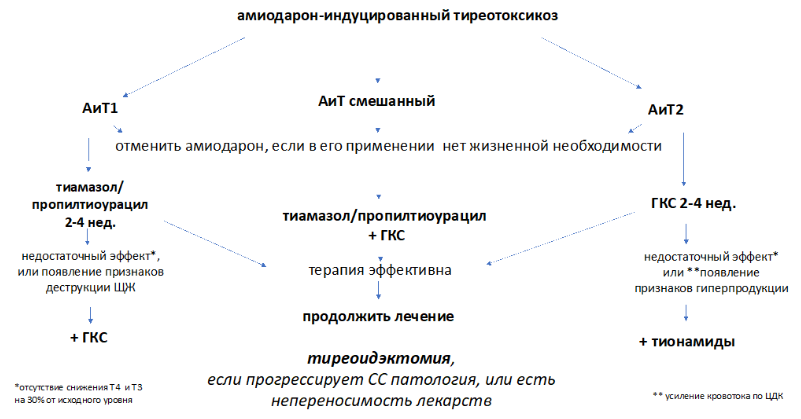
- Пациентам с АиТ рекомендуется отменить Ам**, за исключением тех случаев, когда он эффективно контролирует нарушения ритма, по поводу которых был назначен [26,64].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
-
Лечение препаратами, блокирующими синтез тиреоидных гормонов, антитиреоидными препаратами (H03BB02 Тиамазол** и H03BA02 #Пропилтиоурацил), рекомендуется проводить пациентам с АиТ1:тиамазол** – суточная доза тиамазола** составляет 40-60* мг (*off-label) или#пропилтиоурацил – суточная доза 300-600 мг, распределенная на 4-6 разовых доз. Дозу препарата следует уменьшить после нормализации уровней СТ4 и СТ3 в крови.
При недостаточном эффекте антитиреоидных препаратов или при появлении признаков деструктивного тиреоидита тиреотоксикоз рекомендуется расценить как смешанный и добавить к терапии #преднизолон** [26,91].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Лечение АиТ1 проводят препаратами, блокирующими синтез тиреоидных гормонов, – антитиреоидными препаратами. Следует учесть, что стандартные дозы препаратов недостаточно эффективны из-за большого количества интратиреоидного йода. Обычно используют #тиамазол** в суточной дозе 40-60* мг (*off-label) или #пропилтиоурацил в суточной дозе 300-600 мг в день, распределенные на 4-6 разовых доз [26,91]. Хотя доза может быть уменьшена через 6-12 недель, часто требуется длительное лечение большими дозами препарата. Если нет сомнения в том, что это 1 тип, а не смешанный вариант АиТ, глюкокортикоиды (ГК) добавлять не следует [45].
- Для быстрой нормализации функции ЩЖ (особенно при тяжелом тиреотоксикозе, когда принято решение о тиреоидэктомии по жизненным показаниям) рекомендовано назначение #карбоната лития. Он ингибирует протеолиз и уменьшает высвобождение из ЩЖ уже синтезированных тиреоидных гормонов [68-70]. #Карбонат лития назначают в дозе 300 мг каждые 6-8 часов. Получить эффект удается уже к концу первой – началу второй недели. Следует помнить, что терапия тиреотоксикоза карбонатом лития – это лечение «off-label», и назначение этого препарата возможно только по решению Врачебной комиссии и после подписания пациентом информированного согласия. Препарат очень осторожно применяют у пациентов с дисфункцией миокарда, сохраняя его концентрацию в сыворотке крови в диапазоне 0,4-1,2 мЭкв/л [70].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 3)
- После достижения эутиреоза пациентам с АиТ1 рекомендуется проведение абляции ЩЖ, выполнение тиреоидэктомии (ТЭ) или радиойодтерапии. Радиойодтерапию рекомендуется назначать через 6-12 месяцев после отмены Ам** [26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
- Пациентам с АиТ2 рекомендуется пероральное назначение #преднизолона** в дозе 30 [26 - 40] [45] мг в сутки в 3 приёма. Длительность терапии может составлять от 8-12 до 24 недель. После нормализации периферических гормонов ЩЖ уменьшать дозу #преднизолона** до полной отмены рекомендуется медленно, с учётом возможного рецидива тиреотоксикоза. При недостаточном эффекте #преднизолона** или при появлении признаков гиперпродукции гормонов ЩЖ рекомендуется добавление к терапии антитиреоидных препаратов [26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Хотя при АиТ2 возможна спонтанная ремиссия, его следует лечить, так как развитие тиреотоксикоза часто сопровождается ухудшением имеющейся у пациента сердечно-сосудистой патологии. Предпочтение отдают #преднизолону**, доза которого обычно составляет30 [26] – 40 [45] мг в сутки, длительность лечения обычно 8-12 недель. Уменьшают дозу #преднизолона** после нормализации периферических гормонов ЩЖ очень медленно во избежание рецидива тиреотоксикоза [45,65]. В последние годы появились единичные работы, посвященные изучению эффективности больших доз парентеральных форм ГК для лечения АиТ2 [71,72]. Противоречивость полученных в этих исследованиях результатов может быть связана с небольшим количество включенных больных, а также различиями в дозах и схемах назначения парентеральных ГК, [71,72], что делает необходимым проведение дальнейших исследований в этой области. После отмены #преднизолона** исходом АиТ2 может быть восстановление эутиреоза, но иногда возможно развитие гипотиреоза, что требует контроля ТТГ в крови.
- Пациентам со смешанным АиТ рекомендуется начать терапию с антитиреоидных препаратов (H03BB02 Тиамазол** и H03BA02 #Пропилтиоурацил). #Преднизолон** назначают либо одновременно с антитиреоидными препаратами (H03BB02 Тиамазол** и H03BA02 #Пропилтиоурацил), либо при их неэффективности; не позже, чем через 4-6 недель от начала терапии (режимы дозирования – см. выше) [26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Развитие АиТ значительно ухудшает течение предшествующей сердечно-сосудистой патологии и увеличивает риск неблагоприятных исходов, в том числе, смерти пациента. Именно поэтому лечение тиреотоксического синдрома начинают сразу после его выявления. Ам** обычно отменяют, если нет доказательств того, что он эффективно контролирует нарушения ритма, по поводу которых был назначен. Для выбора адекватного лечения АиТ необходимо правильно определить его тип: вызванный гипепродукцией тиреоидных гормонов, АиТ1, или деструкцией тироидного эпителия и утечкой тиреоидных гормонов, АиТ2, а также смешанный вариант АиТ. Тактика лечения АиТ1 и АиТ2 отличается.
Смешанный вариант АиТ, представляющий собой сочетание деструктивного процесса в ЩЖ с повышенной продукцией тиреоидных гормонов, должен быть заподозрен при наличии диагностических тестов, указывающих и на АиТ1, и на АиТ2. В этом случае назначают комбинированную терапию антитиреоидными препаратами и #преднизолоном** в стандартных для лечения АиТ дозах. Такая терапия, по мнению Bogazzi и соавторов, еще и помогает, в определенной степени, различить типы АиТ. Так, если после 2-х недельного комбинированного лечения уровень СТ3 снизится более, чем на 50% от исходного, следует считать, что у пациента АиТ 2 типа, антитиреоидные препараты целесообразно отменить и продолжить терапию #преднизолоном**. В случае отсутствия снижения сывороточной концентрации СТ3 более вероятным предполагается АиТ1 типа, что ведет за собой отмену #преднизолона** и продолжение терапии антитиреоидными препаратами [40,65].
3. Хирургическое лечение амиодарон-индуцированного тиреотоксикоза
- Пациентам с АиТ с прогрессирующим ухудшением течения сердечно-сосудистой патологии, которые не отвечают на медикаментозную терапию, а также при побочных эффектах на фоне медикаментозной терапии, рекомендуется выполнение ТЭ в максимально короткие сроки [26,73,74,75-78].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 4)
- Выполнение ТЭ без достижения эутиреоза в неотложных случаях рекомендуется только в высокоспециализированных медицинских организациях командой специалистов, обладающих достаточным опытом лечения таких пациентов [26].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Длительность медикаментозной терапии до достижения эутиреоидного состояния у пациентов с АиТ может составлять от нескольких недель до нескольких месяцев [26,73]. Сохраняющийся в течение этого времени избыток тиреоидных гормонов может существенно ухудшить течение основной сердечно-сосудистой патологии. Кроме того, в некоторых случаях отмена Ам** нежелательна даже у пациентов с АиТ1, так как он может быть единственным эффективным препаратом при лечении нарушений ритма сердца [26,64]. Известно, что Ам**, за счет блокирования образования Т3 из Т4 на периферии, способен уменьшать проявления тиреотоксикоза, и его отмена, таким образом, способна привести к увеличению уровня Т3, ухудшению течения основного заболевания и развитию опасных аритмий [73,74,79]. Также, нередко назначение Антитиреоидных препаратов ассоциировано с развитием побочных эффектов (например, гепатотоксичность и миелотоксичность), что является препятствием для продолжения лечения [45,80]. Во всех этих случаях быстрое купирование тиреотоксикоза позволяет улучшить течение сердечно-сосудистой патологии и уменьшить риск летального исхода. Оптимальным и эффективным способом достижения этой цели служит ТЭ. По данным нескольких исследований, включивших в общей сложности 99 пациентов с АиТ, ТЭ с применением общей анестезии была успешной и безопасной [73,74,75-77], а в одном – смертность составила 9% (3 пациента из 34) [79]. В 2019 году D. Cappellani с соавторами показали, что среди пациентов с тяжелыми нарушениями систолической функции левого желудочка и АиТ уровень смертности был ниже у тех, кому была выполнена ТЭ по сравнению с получавшими медикаментозную терапию [78]. При нормальной фракции выброса левого желудочка или при легком снижении систолической функции такой разницы выявлено не было. Авторы сделали вывод, что ТЭ может быть методом выбора при лечении АиТ у пациентов с тяжелой систолической дисфункцией [78].
Таким образом, ТЭ показана в случае отсутствия эффекта и/или развития серьезных нежелательных побочных реакций медикаментозной терапии тиреотоксического синдрома и ухудшения симптоматики со стороны сердечно-сосудистой системы. Оперативное лечение в таком случае выполняется, несмотря на наличие у пациента тиреотоксикоза, решение о необходимости такого рода лечения принимается консилиумом в составе врача-эндокринолога, врача-кардиолога, врача-хирурга, врача-анестезиолога-реаниматолога. Поскольку операция ассоциирована с высоким риском, она должна быть выполнена в учреждении, имеющем опыт лечения таких пациентов.
Плазмаферез может быть использован для подготовки к операции, однако, по данным литературы, опыт его применения у пациентов с АиТ ограничивается единичными случаями, и не у всех пациентов оказывается эффективным [74,81-83].
4. Иное лечение
Не применимо.
Медицинская реабилитация
Медицинская реабилитация и санаторно-курортное лечение, медицинские показания и противопоказания к применению методов медицинской реабилитации, в том числе основанных на использовании природных лечебных факторов
Специфические методы санаторно-курортного лечения не разработаны.
Неспецифические методы санаторно-курортного лечения противопоказаны.
Методы медицинской реабилитации не разработаны.
Госпитализация
Организация оказания медицинской помощи
Амбулаторное лечение нетяжелых форм АиГ и АиТ, при отсутствии ухудшения течения сердечно-сосудистой патологии.
Госпитализация плановая. Помощь – стационарная/дневной стационар.
Показания для госпитализации (плановой) в медицинскую организацию (стационар):
- нарушение функции ЩЖ, не поддающееся коррекции на амбулаторном этапе;
- сочетание нарушения функции ЩЖ с сердечно-сосудистой-патологией, не поддающейся коррекции на амбулаторном этапе.
Показания для экстренной госпитализации:
- нарушения функции ЩЖ, сопровождающиеся жизнеугрожающими осложениями.
Показания к выписке из медицинской организации (стационара):
- стойкое улучшение состояния, когда пациент может без ущерба для здоровья продолжить лечение в амбулаторно-поликлиническом учреждении или домашних условиях.
Профилактика
Профилактика и диспансерное наблюдение, медицинские показания и противопоказания к применению методов профилактики
- Исследования уровня ТТГ в крови и определение содержания антител к тиреоидной пероксидазе рекомендуется всем пациентам до начала терапии Ам** для исключения нарушений функции ЩЖ. В дальнейшем, если на фоне лечения Ам** нет клинического подозрения на нарушение функции ЩЖ, то исследование уровня ТТГ в крови (при необходимости исследование уровней СТ4 и СТ3 в крови) рекомендуется повторно оценивать не раньше, чем через 3 месяца от начала лечения, затем каждые 6 месяцев [84-86].
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – 5)
Комментарии: Эффекты Ам** на функциональные тесты ЩЖ. Влияние Ам** на ЩЖ обусловлено как наличием в составе его молекулы большого количества йода, так и специфическим эффектами его молекулы. У пациентов, получающих Ам**, обычно обнаруживают изменения в уровне гормонов ЩЖ и ТТГ. Выделяют ранние (в течение первых трех месяцев лечения Ам**) и хронические (при лечении более 3-х месяцев) эффекты Ам**.
Эффекты, связанные с поступлением йода в ЩЖ. В ответ на поступление содержащегося в Ам** большого количества йода ЩЖ блокирует его органификацию (так называемый острый эффект Вольфа-Чайкова, (Wolff-Chaikoff effect), что приводит к снижению продукции тиреоидных гормонов и повышению ТТГ [87]. В дальнейшем ЩЖ адаптируется к избыточному количеству йода: происходит торможение транспорта йода и ускользание от эффекта Вольфа-Чайкова. В результате интратиреоидная концентрация йода падает ниже порога ингибирования, что позволяет восстановить его органификацию. Сывороточная концентрация Т4 и ТТГ при этом нормализуется. [88].
Эффекты, обусловленные, собственно, Ам**. Ам** и его основной метаболит ДЭАм оказывают существенное влияние на дейодиназы 1 (Д1) и 2 (Д2) типов, ответственных за метаболизм тиреоидных гормонов. Торможение Ам** активности Д1 в тканях (главным образом, в печени) и Д2 в передней доле гипофиза приводит к уменьшению сывороточной и питуитарной концентрации Т3, увеличению реверсивного Т3 (rТ3), что, в свою очередь, вызывает увеличение секреции Т4 и ТТГ [89]. Следует заметить, что для Ам** этот эффект описан только in vitro; полагают, что in vivo торможение активности дейодиназ осуществляет ДЭАм [7,89]. Aм** также способен блокировать поступление Т4 в печень и уменьшать таким образом его метаболизм.
Считается, что ранние эффекты Ам**, основным из которых является небольшое повышение ТТГ, обусловлены преимущественно реакцией ЩЖ на поступление в нее больших количеств йода. Изменения тиреоидных гормонов во время длительного лечения вызваны действием, собственно, Ам**. Длительный прием Ам** сопровождается незначительным повышением общего Т4, СТ4 и рT3. Сывороточная концентрация общего Т3 и СТ3 снижается, оставаясь на уровне нижней границы нормы. Что касается ТТГ, то его концентрация обычно остается в пределах нормальных значений, имея тенденцию к снижению при большой длительности лечения и/или большой суммарной дозе Ам** [63]. Такие биохимические изменения у пациентов, получающих Ам**, расценивают как эутиреоз [26], или как эутиреоидную гипертироксинемию [13,90]. Результаты тестов, оценивающих функцию щитовидной железы, у лиц с эутиреозом, получающих Ам**, представлены в таблице 1.
Таблица 1*. Результаты тестов, оценивающих функцию щитовидной железы, у лиц с эутиреозом, получающих амиодарон**
| Гормон | кратковременные эффекты амиодарона** (3 мес. и меньше) | эффекты, связанные с длительной терапией амиодароном** |
|---|---|---|
| Т4 (общий и СТ4) | повышен | слегка повышен или на верхней границе нормы |
| Т3 (общий и СТ3) | снижен | слегка снижен или на нижней границе нормы |
| реверсивныйТ3 | повышен | повышен |
| ТТГ | повышен | норма |
ТТГ – тиреотропный гормон, Т3 – трийодтиронин, Т4 – тироксин,
*адаптировано из Bartalena LA, et al. 2018 European Thyroid Association (ETA) Guidelines for the Management of Amiodarone-Associated Thyroid Dysfunction. Eur Thyroid J 2018; 7: 55–66
Ам** является одним из самых часто назначаемых лекарственных препаратов для длительного лечения нарушений сердечного ритма [84]. Дисфункция ЩЖ, нечастый, но значимый побочный эффект, развивающийся при лечении Ам** [63]. Таким образом, функцию ЩЖ следует оценивать до начала терапии и на всем ее протяжении лечения Ам** [90]. До начала лечения Ам** рекомендуется определение ТТГ. Определение содержания антител к тиреопероксидазе в крови позволяет оценить риск развития гипотиреоза. Если ТТГ у пациента выше нормы, следует исключить первичный гипотиреоз. При подтверждении гипотиреоза, лечение последнего проводят согласно существующим стандартам. Ам** может быть назначен пациенту, получающему заместительную терапию тироксином. Если ТТГ оказался ниже нормы, пациенту следует исключить тиреотоксикоз, который (в том числе, субклинический) может быть причиной нарушений сердечного ритма.
Пациентам с нормальными значениями ТТГ может быть назначена терапия Ам** без промедления. После инициации терапии Ам**, если нет клинического подозрения на нарушение функции ЩЖ, то ТТГ (при необходимости, СТ4, СТ3) повторно оценивают не раньше, чем через 3 месяца, затем каждые 6 месяцев [84-86].
Известно, что АиТ может развиться не только на фоне терапии Ам**, но и в течение длительного времени (18 месяцев и больше) после отмены Ам** [11]. Таким образом, при появлении симптомов тиреотоксикоза у пациента, ранее получавшего Ам**, следует оценить функцию ЩЖ и при подтверждении тиреотоксикоза расценивать его как АиТ и проводить диагностику и лечение согласно существующим рекомендациям.
Информация
Источники и литература
-
Клинические рекомендации Российской ассоциации эндокринологов
- Клинические рекомендации Российской ассоциации эндокринологов - 1. Vassallo P, Trohman RG. Prescribing amiodarone: an evidence-based review of clinical indications. JAMA. 2007; 298(11):1312-22. 2. Singh BN. Amiodarone as paradigm for developing new drugs for atrial fibrillation. J Cardiovasc Pharmacol. 2008 Oct;52(4):300-5. 3. Chazov EI, Dedov II. Cardiac and endocrine aspects of amiodarone therapy in modern practice of heart arrhythmia disorders treatment. Doctors manual. Moscow, 2005. Russian. (Чазов Е.И., Дедов И.И. Кардиальные и эндокринные аспекты применения амиодарона в современной практике лечения нарушений ритмов сердца. Пособие для врачей. Москва, 2005). 4. Bogazzi F, Martino E. Approach to the patient with amiodarone-induced thyrotoxicosis. J Clin Endocrinol Metab. 2010; 95:2529-2535 5. Martino E, Bartalena ME, Bogazzi F, Braverman LE. The effects of amiodarone on the thyroid. Endocr Rev. 2001; 22:240-254. 6. Ahmed S, Van Gelder IC, Wiesfeld ACP et al. Determinations and outcome of amiodarone-associated thyroid dysfunction. Clin Endocrinol (Oxf). 2011; 75:388-394. 7. Beddows SA, Page SR, Taylor AH, et al Cytotoxic Effects of Amiodarone and Desethylamiodarone on Human Thyrocytes. Biochem Pharmacol. 1989;38:4397-403. 8. Holt DW, Tucker GT, Jackson PR, Storey GC. Amiodarone pharmacokinetics. Am Heart J. 1983 Oct;106(4 Pt 2):840-7. 9. Basaria S, Cooper DS. Amiodarone and the thyroid. Am J Med. 2005; 118: 706-14. 10. Fukuchi H, Nakashima M, Araki R, et al. Effect of obesity on serum amiodarone concentration in Japanese patients: population pharmacokinetic investigation by multiple trough screen analysis. J Clin Pharm Ther. 2009; 34: 329-36. 11. Trip MD, Wiersinga W, Plomp TA. Incidence, predictability, and pathogenesis of amiodarone induced thyrotoxicosis and hypothyroidism. Am J Med. 1991; 91:507-511. 12. Yamato M, Wada K, Hayashi T et al. Association between Serum Amiodarone and N-Desethylamiodarone Concentrations and Development of Thyroid Dysfunction. Clin Drug Investig. 2018;38(1): 39-48. 13. Sviridenko NYu, Platonova NM, Molashenko NV et al. Endocrine aspects of amiodarone therapy in clinical practice. (Follow-up and treatment algorithm for patients with thyroid dysfunction). Russian Journal of Cardiology. 2012;(2):63-71. Russian. (Свириденко НЮ, Платонова НМ, Молашенко НВ и др. Эндокринные аспекты применения амиодарона в клинической практике. (Алгоритм наблюдения и лечения функциональных расстройств щитовидной железы). Российский кардиологический журнал. 2021;2:63-71. 14. Lambert MJ, Burger AG, Galeazzi RL, Engler D. Are selective increases in serum thyroxine (T4) due to iodinated inhibitors of T4 mono- deiodination indicative of hyperthyroidism? J Clin Endocrinol Metab. 1982;55:1058–1065. 15. Mel’nichenko GA, Sviridenko NYu, Molashenko NV et al. Amiodarone-induced thyroid dysfunction: pathigenesis, diagnosis, treatment. Review. Terapevticheskiy arkhiv. 2003;75 (8):92-6. Russian. (Мельниченко ГА, Свириденко НЮ, Молашенко НВ и др. Индуцированная амиодароном дисфункция щитовидной железы (патогенез, диагностика, лечение). Обзор. Терапевтический архив. 2003;75(8):92-96). 16. Tanda ML, Piantanida E, Lai A et al. Diagnosis and management of amiodarone-induced thyrotoxicosis: similarities and differences between North American and European thyroidologists. Clin Endocrinol (Oxf). 2008; 69: 812–818. 17. Raghavan RP, Taylor PN, Bhake R et al. Amiodarone-induced thyrotoxicosis: an overview of UK management. Clin Endocrinol (Oxf). 2012; 77: 936–937. 18. Platonova NM, Molashenko NV, Sviridenko NYu, et al. Amiodarone- associated thyroid dysfunction. Prevalence and correction possibilities. Cardiology. 2004;10:32-38. Russian. (Платонова Н.М., Молашенко Н.В., Свириденко Н.Ю. и др. Амиодарон-ассоциированная дисфункция щитовидной железы. Частота развития и возможности коррекции. Кардиология. 2004; 10: 32-38). 19. Zhong B, Wang Y, Zhang G, Wang Z. Environmental iodine content, female sex and age are associated with new-onset amiodarone-induced hypothyroidism: a systematic review and meta-analysis of adverse reactions of amiodarone on the thyroid. Cardiology. 2016; 134: 366–371. 20. Rizzo LFL, Mana DL, Serra HA. Drug-induced hypothyroidism. MEDICINA (Buenos Aires) 2017; 77: 394-404. 21. Nademanee K, Piwonka RW, Singh BN, Hershman JM. Amiodarone and thyroid function. Progr Cardiovasc Dis. 1989;31(6):427–37. 22. Bogazzi F, Tomisti L, Bartalena L et al. Amiodarone and the thyroid: a 2012 update. J Endocrinol Invest. 2012; 35: 340–348. 23. Batcher EL, Tang XC, Singh BN, et al. (SAFE-T Investigators.) Thyroid function abnormalities during amiodarone therapy for persistent atrial fibrillation. Am J Med. 2007;120:880-885. 24. Benjamens S, Dullaart RPF., Sluiter WJ, et al. The clinical value of regular thyroid function tests during amiodarone treatment. European J Endocrinol. 2017; 177: 9–14. 25. Serdiuk SE, Bakalov SA, Golitsyn SP, et al. Incidence and predictors of thyroid dysfunction caused by long-term intake of amiodarone. Terapevticheskiy Arkhiv. 2005; 77 (10): 33–39. Russian. (Сердюк С. Е., Бакалов С. А., Голицын С. П. и др. Частота возникновения и предик¬торы развития амиодарон-ассоциированных дисфункций щитовидной железы. Терапевтический архив. 2005; (10): 33–39). 26. Bartalena LA, Bogazzi FB, Chiovato LC et al. 2018 European Thyroid Association (ETA) Guidelines for the Management of Amiodarone-Associated Thyroid Dysfunction. Eur Thyroid J. 2018;7:55–66. 27. Grineva EN, Dora SV, Malahova TV, Malahova ZL. Amiodarone impact on thyroid structure and function. Problems of endocrinology. 2008;54(3):17-21. Russian. (Гринева Е.Н., Дора С.В. Малахова Т.В., Малахова З.Л. Влияние амиодарона на струкутуру и функцию щитовидной железы. Проблемы эндокринологии. 2008; 54 (3):17-21). 28. Connolly SJ Evidence-based analysis of amiodarone efficacy and safety. Circulation. 1999; 100: 2025-2034. 29. Doyle JF, Ho KM. Benefits and risks of long-term amiodarone therapy for persistent atrial fibrillation: A meta-analysis. Mayo Clin Proc. 2009; 84: 234-242. 30. Cohen-Lehman J, Dahl P, Danzi S et al. Effects of amiodarone therapy on thyroid function. Nat Rev Endocrinol. 2010; 6: 34-41. 31. Elnaggar MN, Jbeili K, Nik-Hussin N et al. Amiodarone-induced thyroid dysfunction: a clinical update. Exp Clin Endocrinol Diabetes. 2018 Jun;126(6):333-341. 32. Unger J, Lambert M, Jonckheer MH, Denayer P. Amiodarone and the thyroid: pharmaco¬logical, toxic and therapeutic effects. J Intern Med 1993; 233: 435–443. 33. Raber W. et al. Thyroid ultrasound versus antithyroid peroxidase antibody determination: a cohort study of four hundred fifty-one subjects. Thyroid 2002;Vol.12(8):725-731. 34. Tomisti L, Rossi G, Bartalena L, Martino E, Bogazzi F. The onset time of amiodarone-induced thyrotoxicosis (AIT) depends on AIT type. Eur J Endocrinol . 2014;171:363–8. 35. Bartalena L. Diagnosis and management of Graves disease: a global overview. Nat Rev Endocrinol. 2013;9(12):724-734. 36. Grebe S.K., Kahaly G.J. Laboratory testing in hyperthyroidism. Am J Med. 2012; 125(9):S2. 37. Kahaly G.J., Olivo PD. Graves’ disease. N Engl J Med. 2017; 376(2): 184 38. Kahaly G.J., Diana T. TSH receptor antibody functionality and nomenclature. Front Endocrinol. 2017; 8: 28 39. Tozzoli R., Bagnasco M, Giavarina D, Bizzaro N. TSH receptor autoantibody immunoassay in patients with Graves’ disease: improvement of diagnostic accuracy over different generations of methods: systematic review and meta-analysis. Autoimmun Rev. 2012; 12(2):107–113 40. Bogazzi F, Bartalena L, Dell’Unto E et al. Proportion of type 1 and type 2 amio¬darone-induced thyrotoxicosis has changed over a 27-year period in Italy. Clin Endocrinol (Oxf). 2007; 67: 533–537. 41. Maqdasy S, Batisse-Lignier M, Auclair C et al. Amiodarone-induced thyrotoxicosis recurrence after amiodarone reintroduction. Am J Cardiol. 2016; 117: 1112– 1116. 42. Ulupova EO, Bogdanova GA., Karonova TL., Grineva EN. Serum free thyroid hormones ratio in amiodarone-induced thyrotoxicosis types 1 and 2. Translational Medicine. 2018;5(3):28-35. Russian. (Улупова Е.О., Богданова Г.А., Каронова Т.Л., Гринева Е.Н. Соотношение свободных тиреоидных гормонов в сыворотке крови больных амиодарон-индуцированным тиреотоксикозом 1 и 2 типов. Трансляционная медицина. 2018; 5(3):28-35). 43. Tomisti L., Urbani C, Rossi G et al. The presence of anti-thyroglobulin (TgAb) and/or anti-thyroperoxidase antibodies (TPOAb) does not exclude the diagnosis of type 2 ami¬odarone-induced thyrotoxicosis. J Endocri¬nol Invest. 2016; 39: 585–591. 44. Sriphrapradang C., Bhasipol A. Differentiating Graves" disease from subacute thyroiditis using ratio of serum free triiodothyronine to free thyroxine. Annals of Medicine and Surgery. 2016; 10: 69-72. 45. Bartalena L, Brogioni S, Grasso L et al. Treatment of amiodarone-induced thyrotoxicosis, a difficult challenge: results of a prospective study. J Clin Endocrinol Metab. 1996;81:2930–3. 46. Smith T.J., Hegedus L: Graves’ disease. N Engl J Med. 2016; 375: 1552–1565 47. Goichot B., Bouee S, Castello-Bridoux C, Caron P: Survey of clinical practice patterns in the management of 992 hyperthyroid patients in France. Eur Thyroid J. 2017; 6(3): 152–159 48. Kwak J.Y., Han KH, Yoon JH, Moon HJ, Son EJ, Park SH, Jung HK, Choi JS, Kim BM, Kim EK. Thyroid Imaging Reporting and Data System for US Features of Nodules: A Step in Establishing Better Stratification of Cancer Risk. Radiology. 2011;260(3):892-899 49. Дедов ИИ, Мельниченко ГА, Свириденко НЮ, Платонова НМ. Диагностика, профилактика и лечение ятрогенных йодиндуцированных заболеваний щитовидной железы. Вестник РАМН. 2006; 2: 15–22 50. Theodoraki A, Vanderpump MPJ. Thyrotox¬icosis associated with the use of amiodarone: the utility of ultrasound in patient manage¬ment. Clin Endocrinol (Oxf). 2016;84:172– 176. 51. Loy M, Perra E, Melis A et al. Color-flow Doppler sonography in the differential diag¬nosis and management of amiodarone-in¬duced thyrotoxicosis. Acta Radiol. 2007; 48: 628–634. 52. Piga M, Cocco MC, Serra A et al. The usefulness of 99mTc-sestaMIBI thyroid scan in the differential diagnosis and management of amiodarone-induced thyro¬toxicosis. Eur J Endocrinol. 2008; 159: 423– 429. 53. Wong, R, Cheung, W, Stockigt, JR et al. Heterogeneity of amiodarone-induced thyrotoxicosis: evaluation of colour-flow Doppler sonography in predicting therapeutic response. Internal Medicine Journal 2003;33: 420–426. 54. Bogazzi F, Bartalena L, Brogioni S et al. Color flow Doppler sonography rapidly differentiates type I and type II amiodarone-induced thyrotoxicosis. Thyroid. 1997;7: 541-545. 55. Bogazzi F, Martino E, Dell’Unto E et al. Thyroid color flow Doppler sonography and radioiodine uptake in 55 consecutive patients with amiodarone-induced thyrotoxicosis. Journal of Endocrinological Investigation. 2003;26:635-640. 56. Eaton SEM, Euinton HA, Newman CM et al. Clinical experience of amiodarone-induced thyrotoxicosis over a 3-year period: role of colour-flow Doppler sonography. Clin Endocrinol (Oxf). 2002;56:33-8. 57. Daniels, G.H. Amiodarone-induced thyrotoxicosis. Journal of Clinical Endocrinology and Metabolism. 2001; 86: 3–8. 58. Pattison DA, Westcott J, Lichtenstein M et al. Quantitative assessment of thy-roid-to-background ratio improves the in¬terobserver reliability of technetium-99m ses¬tamibi thyroid scintigraphy for investigation of amiodarone-induced thyrotoxicosis. Nucl Med Commun. 2015; 36: 356–362. 59. Wang J and Zhang R. Evaluation of 99mTc-MIBI in thyroid gland imaging for the diagnosis of amiodarone-induced thyrotoxicosis. Br J Radiol. 2017; 90: 20160836. 60. Censi S, Bodanza V, Manso J et al. Amiodarone-induced thyrotoxicosis differential diagnosis using 99mTc-SestaMIBI and target-to-background ratio (TBR). Clin Nucl Med. 2018;43:65-662. 61. Oki GSR, Zantut-Wittmann DE, Guariento MH et al. Tc-99m Sestamibi thyroid imaging in patients on chronic amiodarone treatment. Comparison with Tc-99m pertechnetate imaging. Clin Nucl Med. 2010;35: 223–227. 62. Souto SB, Fernandes H, Matos MJ, et al. Importance of (99)mtC-sestaMIBI thyroid scan in a case of amiodarone induced thyrotoxicosis. Arquivos brasileiros de endocrinologia e metabologia. 2011;55:486-489. 63. Eskes SA, Wiersinga WM. Amiodarone and thyroid. Best Pract Res Clin Endocrinol Metab. 2009; 23: 735–751. 64. Osman F, Franklyn JA, Sheppard MC et al Successful treatment of amiodarone-induced thyrotoxicosis. Circulation. 2002;105:1275-1277. 65. Bogazzi F, Tomisti L, Rossi G et al. Glucocorticoids are preferable to thionamides as first- line treatment for amiodarone-induced thyrotoxicosis due to destructive thyroiditis: a matched retrospective cohort study. J Clin Endocrinol Metab. 2009;94:3757–3762. 66. Braverman LE, He X, Pino S et al. The effect of perchlorate, thiocyanate, and nitrate on thyroid function in workers exposed to perchlorate long-term. J Clin Endocrinol Metab. 2005;90(2):700–6. 67. Shubert L., Bricaire L., Groussin L. Amiodarone-induced thyrotoxicosis. Ann Endocrinol (Paris).2020;Apr 29:S0003-4266(20)30066-4. Online ahead of print 68. Martino E, Aghini-Lombardi F, Mariotti S et al. Amiodarone iodine-induced hypothyroidism: risk factors and follow-up in 28 cases. Clin Endocrinol (Oxf). 1987 Feb;26(2):227-37. 69. Dickstein G, Shechner C, Adawi F et al. Lithium treatment in amiodarone-induced thyrotoxicosis. Am J Med. 1997 May; 102(5):454-8. 70. Papi G, Corsello SM, Pontecorvi A. Clinical concepts on thyroid emergencies. Front Endocrinol (Lausanne). 2014 Jul 1;5: article 102(1-9). 71. Campi I, Perego GB, Ravoli A, et al. Pulsed intravenous methylprednisolone combined with oral steroids as a treatment for poorly responsive type 2 amiodarone-induced thyrotoxicosis. European Journal of Endocrinology. 2019;181:519-524. 72. Cappellani D., Urbani C., Manetti L., et al. Effect of high dose intravenous glucocorticoid therapy on serum thyroid hormone concentrations in type 2 amiodarone induced thyrotoxicosis : an exploratory study. Journal of Endocrinological Investigation. 2020;Apr 16:Published online 16 April 2020. 73. Gough J, Gough IR. Total thyroidectomy for amiodarone-associated thyrotoxicosis in patients with severe cardiac disease. World J Surg. 2006;30:1957-1961. 74. Kaderli RM, Fahrner R, Christ ER et al. Total thyroidectomy for amiodarone-induced thyrotoxicosis in the hyperthyroid state. Exp Clin Endocrinol Diabetes. 2016;124:45–48. 75. Hamoir E, Meurisse M, Defechereux T et al. Surgical management of amiodarone-associated thyrotoxicosis: too risky or too effective? World J Surg. 1998; 22: 537–542. 76. Mulligan DC, McHenry CR, Kinney W et al. Amiodarone-induced thyrotoxicosis: clinical presentation and expanded indications for thyroidectomy. Surgery. 1993;114:1114-1119. 77. Meerwein C., Vital D., Greutmann M et al. Total thyroidectomy in patients with amiodarone-induced hyperthyroidism: when does the risk of conservative treatment exceed the risk of surgery? HNO. 2014; 62: 100–105. 78. Cappellani D, Papini P, Pingitore A et al. Comparison between total thyroidectomy and medical therapy for amiodarone-induced thyrotoxocosis. J Clin Endocrinol Metab. 2020 Jan;105(1):242-251. 79. Houghton SG, Farley DR, Brennan MD et al. Surgical management of amiodarone-associated thyrotoxicosis: Mayo Clinic experience. World J Surg. 2004;28:1083-1087. 80. Samaras K, Marel GM. Failure of plasmapheresis, corticosteroids and thionamides to ameliorate a case of protracted amiodarone-induced thyroiditis. Clin Endocrinol. 1996;45:365-368.
Информация
Список сокращений
| Ам | – амиодарон |
|
АиТ
|
– амиодарон-индуцированный тиреотоксикоз
|
|
АиТ1
|
– амиодарон-индуцированный тиреотоксикоз 1 типа
|
|
АиТ2
|
– амиодарон-индуцированный тиреотоксикоз 2 типа
|
|
АиГ
|
– амиодарон-индуцированный гипотиреоз
|
|
БГ
|
– болезнь Грейвса-Базедова
|
|
ГК
|
– глюкокортикоиды
|
|
Д1
|
– дейодиназа 1
|
|
Д2
|
– дейодиназа 2
|
|
ДЭАм
|
– дезэтиламиодарон
|
|
рТТГ
|
– рецептор тиреотропного гормона
|
|
СТ3
|
– свободный трийодтиронин
|
|
СТ4
|
– свободный тироксин
|
|
Т3
|
– трийодтиронин
|
|
Т4
|
– тироксин
|
|
рТ3
|
– реверсивный трийодтиронин
|
|
ТТГ
|
– тиреотропный гормон
|
|
ТЭ
|
– тиреоидэктомия
|
|
УЗИ
|
– ультразвуковое исследование
|
|
ЩЖ
|
– щитовидная железа
|
|
ЦДК
|
– цветное допплеровское картирование
|
Термины и определения
Амиодарон** (Ам**) – Антиаритмический препарат, класс III, который имеет электрофизиологические эффекты, присущие всем четырем классам антиаритмических препаратов (C01: Препараты для лечения заболеваний сердца), с наиболее выраженным эффектом III класса (удлинение потенциала действия кардиомиоцита).
Дезэтиламиодарон (ДЭАм) – активный метаболит Ам**, который оказывает прямое дозозависимое цитотоксическое действие на фолликулярные клетки щитовидной железы (ЩЖ).
Амиодарон-индуцированная дисфункция щитовидной железы – это нарушения функции ЩЖ, развившиеся на фоне приема амиодарона**.
Амиодарон-индуцированный гипотиреоз (АиГ) – снижение продукции гормонов ЩЖ, развившееся на фоне приема Ам**.
Манифестный гипотиреоз – гипотиреоз, который подтверждается высоким уровнем тиреотропного гормона (ТТГ) (обычно выше 10 мМЕ/Л) и значениями свободного тироксина (СТ4) ниже нормы.
Субклинический гипотиреоз – гипотиреоз, который подтверждается, повышенным значением ТТГ и нормальным значением СТ4.
Амиодарон-индуцированный тиреотоксикоз (АиТ) – избыток гормонов ЩЖ (тиреотоксикоз), развившийся на фоне приема Ам**.
Амиодарон-индуцированный тиреотоксикоз 1 типа (АиТ1) – тиреотоксикоз, который развивается в результате избыточного неконтролируемого синтеза тиреоидных гормонов из-за поступления больших количеств йода в ЩЖ пациентов, обычно уже имеющих один или несколько узлов в ЩЖ, размер которых превышает 1,5-2 см, или латентную болезнь Грейвса-Базедова (БГ).
Амиодарон-индуцированный тиреотоксикоз 2 типа (АиТ2) – тиреотоксикоз, который развивается вследствие ассоциированной с йодом и/или Ам деструкции ЩЖ и поступления в системный кровоток уже синтезированных в ней тиреоидных гормонов.
Смешанный амиодарон-индуцированный тиреотоксикоз – тиреотоксикоз, вызванный сочетанием деструкции фолликулярного эпителия ЩЖ и гиперпродукции тиреоидных гормонов.
Манифестный тиреотоксикоз – тиреотоксикоз, при котором уровень ТТГ супрессирован и повышены значения сывороточной концентрации СТ4 и/или свободного трийодтиронина (СТ3).
Субклинический тиреотоксикоз – тиреотоксикоз, при котором уровень ТТГ супрессирован, а сывороточная концентрация СТ4 и СТ3. находится в пределах референсных значений.
Острый эффект Вольфа-Чайкова – блокировка органификации йода в ЩЖ в ответ на поступление его избыточного количества, сопровождающаяся снижением продукции тироксина (Т4), трийодтиронина (Т3) и повышением уровня ТТГ.
Ультразвуковое исследование (УЗИ) ЩЖ – метод диагностики с помощью ультразвуковых волн, позволяющий оценить размеры и структуру ЩЖ.
Цветное допплеровское картирование (ЦДК) – ультразвуковой метод визуализации тока крови, основанный на использовании эффекта Допплера.
Сцинтиграфия ЩЖ – радиоизотопное исследование, принцип которого заключается в регистрации процесса накопления радиофармпрепарата (V09F: Радиофармацевтические препараты для диагностики заболеваний щитовидной железы) тканью ЩЖ и визуализации ответного излучения с помощью специального оборудования (гамма-камеры).
Глюкокортикоиды (ГК) – группа лекарственных препаратов, сходных с естественными стероидными гормонами.
Антитиреоидные препараты – группа лекарственных препаратов, блокирующих синтез тиреоидных гормонов.
Тиреоидэктомия (ТЭ) – оперативное вмешательство, направленное на полное удаление ЩЖ.
Радиойодтерапия – метод лечения с применением Натрия йодида [131I].
Плазмаферез – процедура механической фильтрации крови, направленная на выделение из нее отдельных составляющих, например, плазмы, эритроцитов, лейкоцитов, тромбоцитов и других компонентов крови.
Дополнительная информация (в том числе факторы, влияющие на исход заболевания или состояния)
Прогноз определяется наличием у пациента сопутствующей тяжелой, в первую очередь, сердечно-сосудистой патологией.
Критерии оценки качества медицинской помощи
|
№
|
Критерий
|
Оценка выполнения
|
|---|---|---|
|
1.
|
Проведено лабораторное обследование, включающее исследования уровня ТТГ в крови и СТ4 сыворотки крови при подозрении на амиодарон- индуцированный гипотиреоз
|
Да/Нет
|
|
2.
|
Проведено лабораторное обследование, включающее исследования уровня ТТГ в крови, СТ4 сыворотки крови, СТ3 в крови и определение содержания антител к рТТГ в крови при подозрении на амиодарон- индуцированный тиреотоксикоз
|
Да/Нет
|
|
3.
|
Пациентам с АиТ при наличии одного или нескольких узлов в ЩЖ, размером 1,5 см и выполнена сцинтиграфия ЩЖ с диагностическими радиофармацевтическими средствами Натрия йодид [131I] или Натрия йодид [123I] или Натрия пертехнетат [99mTc] /или дуплексное сканирование сосудов ЩЖ в сочетании с ЦДК
|
Да/Нет
|
|
4.
|
Пациентам, которым показано проведение дифференциальной диагностики АиТ1 и АиТ2, проведено дуплексное исследование сосудов щитовидной железы в сочетании с ЦДК
|
Да/Нет
|
|
5.
|
Пациенту с манифестным АиГ назначен левотироксин натрия**.
|
Да/Нет
|
|
6.
|
Пациенту с АиТ1 рекомендована терапия препаратами, блокирующими синтез тиреоидных гормонов, – антитиреоидными препаратами
|
Да/Нет
|
|
8.
|
Пациенту с АиТ2 рекомендовано пероральное назначение преднизолона**
|
Да/Нет
|
|
8.
|
При смешанном варианте АиТ проведена терапия комбинацией антитиреоидных препаратов и глюкокортикоидов
|
Да/Нет
|
|
9.
|
Пациенту с АиТ с прогрессирующим ухудшением течения сердечно-сосудистой патологии, которые не отвечают на медикаментозную терапию, а также пациентам с побочными эффектами на фоне медикаментозной терапии, выполнена тиреоидэктомия в высокоспециализированной медицинской организации
|
Да/Нет
|
Приложение А1. Состав рабочей группы по разработке и пересмотру клинических рекомендаций
РУКОВОДИТЕЛИ:
Шляхто Е.В., д.м.н., профессор, академик РАН, Санкт-Петербург, Президент Российского кардиологического общества
Гринева Е.Н., д.м.н., профессор, член-корреспондент РАН, Санкт-Петербург, член Российской ассоциации эндокринологов
АВТОРЫ ТЕКСТА:
Гринева Е.Н., д.м.н., профессор, Санкт-Петербург, член Российской ассоциации эндокринологов
Цой У.А., к.м.н., Санкт-Петербург, член Российской ассоциации эндокринологов
Каронова Т.Л., д.м.н., Санкт-Петербург, член Российской ассоциации эндокринологов
Михайлов Е.Н., д.м.н., доцент, Санкт-Петербург, член Российского кардиологического общества
СОСТАВ РАБОЧЕЙ ГРУППЫ:
Ванушко В.Э., д.м.н., Москва, член Ассоциации эндокринных хирургов
Данилов И.Н., к.м.н., Санкт-Петербург
Иваниха Е.В., к.м.н., Санкт-Петербург
Лебедев Д.С., д.м.н., профессор РАН, Санкт-Петербург, член Российского кардиологического общества
Трошина Е.А., д.м.н., член-корреспондент РАН, профессор, член Российской ассоциации эндокринологов
Фадеев В.В. д.м.н., член-корреспондент РАН, профессор, член Российской ассоциации эндокринологов
Фролов М.Ю., к.м.н., главный внештатный специалист – клинический фармаколог МЗ РФ по Южному Федеральному округу
Конфликт интересов:
Авторы клинических рекомендаций декларируют отсутствие конфликта интересов.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
-
врач-эндокринолог;
-
врач общей практики (семейный врач);
-
врач-терапевт
-
врач-кардиолог
Поиск литературы
Методы, использованные для сбора/селекции доказательств: поиск в электронной базе данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрейновскую библиотеку, базы данных EMBASE, MEDLINE и РИНЦ. Глубина поиска составляла 30 лет.
Уровни рекомендаций
Для оценки рекомендаций были использованы шкалы уровней достоверности доказательств (УДД) и уровней убедительности рекомендаций (УУР). Шкалы представлены в таблицах 2-4.
Таблица 2. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
|
УДД
|
Расшифровка
|
|---|---|
|
1
|
Систематические обзоры исследований с контролем референсным методом или систематический обзор рандомизированных клинических исследований с применением мета-анализа
|
|
2
|
Отдельные исследования с контролем референсным методом или отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа
|
|
3
|
Исследования без последовательного контроля референсным методом или исследования с референсным методом, не являющимся независимым от исследуемого метода или нерандомизированные сравнительные исследования, в том числе когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая
|
|
5
|
Имеется лишь обоснование механизма действия или мнение экспертов
|
Таблица 3. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
|
УДД
|
Расшифровка
|
|---|---|
|
1
|
Систематический обзор РКИ с применением мета-анализа
|
|
2
|
Отдельные РКИ и систематические обзоры исследований любого дизайна, за исключением РКИ, с применением мета-анализа
|
|
3
|
Нерандомизированные сравнительные исследования, в т.ч. когортные исследования
|
|
4
|
Несравнительные исследования, описание клинического случая или серии случаев, исследования «случай-контроль»
|
|
5
|
Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов
|
Таблица 4. Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
|
УУР
|
Расшифровка
|
|---|---|
|
A
|
Сильная рекомендация (все рассматриваемые критерии эффективности (исходы) являются важными, все исследования имеют высокое или удовлетворительное методологическое качество, их выводы по интересующим исходам являются согласованными)
|
|
B
|
Условная рекомендация (не все рассматриваемые критерии эффективности (исходы) являются важными, не все исследования имеют высокое или удовлетворительное методологическое качество и/или их выводы по интересующим исходам не являются согласованными)
|
|
C
|
Слабая рекомендация (отсутствие доказательств надлежащего качества (все рассматриваемые критерии эффективности (исходы) являются неважными, все исследования имеют низкое методологическое качество и их выводы по интересующим исходам не являются согласованными)
|
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию – не реже чем один раз в три года,а также при появлении новых данных с позиции доказательной медицины по вопросам диагностики, лечения, профилактики и реабилитации конкретных заболеваний, наличии обоснованных дополнений/замечаний к ранее утверждённым КР, но не чаще 1 раза в 6 месяцев.
Приложение А3. Справочные материалы, включая соответствие показаний к применению и противопоказаний, способов применения и доз лекарственных препаратов, инструкции по применению лекарственного препарата
-
Порядок оказания медицинской помощи взрослому населению по профилю "эндокринология" (Приказ Министерства здравоохранения РФ от 13 марта 2023 г. № 104н) https://normativ.kontur.ru/document?moduleId=1&documentId=446549.
-
Номенклатура должностей медицинских работников и фармацевтических работников (Приказ Минздрава России от 2 мая 2023 г. № 205н (ред. от 01.08.2014)) https://normativ.kontur.ru/document?moduleId=1&documentId=464264.
-
Номенклатура медицинских услуг (Приказ Минздрава России от 13.10.2017 № 804н) https://minjust.consultant.ru/documents/37309?items=1&page=1.
-
Инструкции по применению преднизолона**
-
Инструкции по применению левотироксина натрия**
-
Инструкции по применению тиамазола**
-
Инструкции по применению пропилтиоурацила**
-
Инструкции по применению карбоната лития
Приложение Б. Алгоритмы действий врача
Алгоритм действий при выявлении амиодарон-индуцированного гипотиреоза


Дифференциально-диагностические признаки амиодарон-индуцированного тиреотоксикоза 1 и 2 типов
|
Основные диагностические критерии
|
АиТ1
|
АиТ2
|
|---|---|---|
|
предшествующие заболевания ЩЖ
|
как правило, имеются
|
обычно нет
|
|
данные пальпации (УЗИ) ЩЖ
|
могут быть узлы ЩЖ или диффузный зоб
|
чаще неизмененная ЩЖ
|
|
васкуляризация ЩЖ при ЦДК
|
значительно увеличена
|
отсутствует/визуализируются единичные сосуды
|
|
СТ4 (пмоль/л)/СТ3 (пмоль/л)
|
<3,1
|
>3,65
|
|
сцинтиграфия ЩЖ (поглощение йода ЩЖ)
|
чаще высокое/нормальное, может быть снижено
|
поглощение йода значительно снижено или отсутствует
|
|
уровень антител к рТТГ в крови
|
высокий уровень, если причиной является болезнь Грейвса-Базедова
|
обычно антитела к рТТГ не обнаруживаются
|
|
период времени от начала терапии Ам до развития АиТ
|
как правило, короткий (медиана 3,5 месяца)
|
как правило, длительный (медиана 30 месяцев)
|
|
спонтанная ремиссия
|
не развивается
|
возможна
|
|
Развитие гипотиреоза после разрешения АиТ
|
не развивается
|
возможно
|
АиТ1 – амиодарон-индуцированный тиреотокскоз 1 типа, АиТ2 – амиодарон-индуцированный тиреотоксикоз 2 типа, ЩЖ – щитовидная железа, рТТГ – рецептор тиреотропного гормона, свТ4 – свободный Т4, свТ3 – свободный Т3, УЗИ – ультразвуковое исследование, ЦДК – цветное допплеровское картирование
Алгоритм лечения амиодарон-индуцированного тиреотоксикоза
Приложение В. Информация для пациента
Что такое амиодарон?
Амиодарон – это антиаритмический препарат, который применяют при лечении нарушений ритма у пациентов с ишемической болезнью сердца и/или нарушениями функции левого желудочка.
Как амиодарон влияет на щитовидную железу?
Влияние амиодарона на щитовидную железу обусловлено наличием в составе его молекулы большого количества йода. У пациентов, получающих амиодарон, обычно обнаруживают изменения в уровне гормонов ЩЖ и тиреотропного гормона гипофиза (ТТГ). В ответ на поступление с амиодароном избыточного количества йода щитовидная железа блокирует его органификацию (так называемый острый эффект Вольфа-Чайкова, (Wolff-Chaikoff effect); продукция тироксина (Т4) и трийодтиронина (Т3) снижается, а уровень ТТГ повышается. В дальнейшем происходит адаптация щитовидной железы, которая заключается в торможении транспорта йода и ускользании от эффекта Вольфа-Чайкова: интратиреоидная концентрация йода падает ниже порога ингибирования, что позволяет восстановить органификацию йода. В результате этого происходит нормализация концентрации Т4 и ТТГ в сыворотке крови.
У некоторых пациентов на фоне приема амиодарона могут развиваться амиодарон-индуцированные нарушения функции щитовидной железы: амиодарон-индуцированный гипотиреоз – снижение функции щитовидной железы, развившееся на фоне приема амиодарона и амиодарон-индуцированный тиреотоксикоз – избыток гормонов щитовидной железы, развившийся на фоне приема амиодарона.
Как проявляется амиодарон-индуцированный гипотиреоз?
Симптомы амиодарон-индуцированного гипотиреоза аналогичны таковым при гипотиреозе, развившемся по любой другой причине. Наблюдаются слабость, повышенная утомляемость, снижение переносимости физических нагрузок, нарастание одышки, сухость кожи, усиленное выпадение волос и ломкость ногтей, запоры, появляются или усиливаются отёки.
Как проявляется амиодарон-индуцированный тиреотоксикоз?
Амиодарон-индуцированный тиреотоксикоз проявляется симптомами, характерными для тиреотоксикоза, вызванного любой другой причиной. Однако, следует учитывать, что на фоне приёма амиодарона такие симптомы, как дрожание рук и потливость, могут отсутствовать. Чаще других симптомов, особенно у лиц старшего возраста, обнаруживают снижение массы тела. Типичным для амиодарон-индуцированного тиреотоксикоза также считают ухудшение течения прежде стабильной сердечно-сосудистой патологии, в частности, увеличение частоты приступов мерцательной аритмии, появление новых нарушений ритма, также могут нарасти проявления сердечной недостаточности. У пациентов, получающих варфарин, при развитии амиодарон-индуцированного тиреотоксикоза может снизиться потребность, что приводит к уменьшения дозы этого препарата.
Как устанавливают диагноз амиодарон-индуцированного гипотиреоза?
Диагноз манифестного амиодарон-индуцированного гипотиреоза подтверждается высоким уровнем ТТГ (обычно выше 10 мМЕ/Л) и низкими значениями свободного Т4. Диагноз субклинического амиодарон-индуцированного гипотиреоза устанавливают, если ТТГ выше нормы, а свободный Т4 в пределах нормальных значений.
Как устанавливают диагноз амиодарон-индуцированного тиреотоксикоза?
Диагноз манифестного амиодарон-индуцированного тиреотоксикоза подтверждают сниженным уровнем ТТГ и высокими значениями сывороточной концентрации свободного Т4 и/или свободного Т3. Субклинический амиодарон-индуцированный тиреотоксикоз устанавливают в случаях, когда уровень ТТГ снижен, а уровни СТ4 и СТ3 в сыворотке крови в пределах нормальных значений.
Как лечат амиодарон-индуцированный гипотиреоз?
Амиодарон-индуцированный гипотиреоз не требует обязательной отмены амиодарона. Всем пациентам с манифестным амиодарон-индуцированным гипотиреозом. назначается заместительная терапия препаратом гормона щитовидной железы. Контроль терапии осуществляется по уровню ТТГ, в некоторых случаях также требуется оценка уровня свободного Т4. Пациентам с субклиническим гипотиреозом медикаментозное лечение не назначают (за исключением отдельных категорий пациентов), но, в связи с возможным прогрессированием субклинического гипотиреоза в манифестный, функцию ШЖ оценивают каждые 4-6 месяцев.
Как долго нужно принимать препарат для заместительной терапии?
В случае прекращения терапии амиодароном препарат гормона щитовидной железы может быть отменен или уменьшена его доза, в связи с тем, что у 50% пациентов после отмены амиодарона восстанавливается нормальная функция ЩЖ в течение последующих 2-3 мес.
Как лечат амиодарон-индуцированный тиреотоксикоз?
Если амиодарон-индуцированный тиреотоксикоз развился вследствие избыточной продукции гормонов клетками щитовидной железы (амиодарон-индуцированный тиреотоксикоз 1 типа), пациентам показано назначение антитиреоидных препаратов (тиреостатиков). Если амиодарон-индуцированный тиреотоксикоз развился вследствие деструкции щитовидной железы под влиянием большого количества йода и токсического эффекта амиодарона и его метаболита на её клетки (амиодарон-индуцированный тиреотоксикоз 2 типа), лечение начинают с глюкокортикоидов. Комбинацию антитиреоидных препаратов и глюкокортикоидов используют при смешанном варианте АиТ. Пациентам с амиодарон-индуцированный тиреотоксикозом с прогрессирующим ухудшением течения сердечно-сосудистой патологии, у которых не эффективна медикаментозная терапию, а также при развитии побочных эффектов на фоне её применения, рекомендуется выполнение хирургической операции – удаление щитовидной железы (тиреоидэктомия) в максимально короткие сроки.
В каких случаях надо определять уровень ТТГ, Т4 свободного и Т3 свободного на фоне приема амиодарона?
Уровни ТТГ и титр антител к тиреопероксидазе (титр атТПО) оценивают до начала терапии амиодароном. Если нет клинического подозрения на нарушение функции ЩЖ, то ТТГ (при необходимости, СТ4, СТ3) повторно оценивают не раньше, чем через 3 месяца от начала лечения, затем каждые 6 месяцев. Дополнительно оценку уровней ТТГ, Т4 свободного и Т3 свободного выполняют при появлении жалоб и симптомов, которые могут быть обусловлены амиодарон-индуцированным гипотиреозом (см. раздел «Как проявляется амиодарон-индуцированный гипотиреоз?») или амиодарон-индуцированным тиреотоксикозом (см раздел «Как проявляется амиодарон-индуцированный тиреотоксикоз?»).
Приложение Г1-ГN. Шкалы оценки, вопросники и другие оценочные инструменты состояния пациента, приведенные в клинических рекомендациях
Не применимо
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.