Легочная эмболия без упоминания об остром легочном сердце (I26.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
I26.9 Легочная эмболия без упоминания об остром легочном сердце. Легочная эмболия БДУ
Тромбоэмболия легочной артерии (ТЭЛА) - острая окклюзия (закупорка) легочного ствола или ветвей артериальной системы легких тромбом, образовавшимся в венах большого круга кровообращения или в правых полостях сердца.
ТЭЛА – одно из наиболее распространенных и грозных осложнений многих заболеваний, послеоперационного и послеродового периодов, неблагоприятно влияющее на их течение и исход. ТЭЛА непосредственно связана с развитием тромбоза глубоких вен (ТГВ) нижних конечностей и таза, поэтому в настоящее время эти два заболевания, как правило, объединяют под одним названием – венозная тромбоэмболия (ВТЭ)
Классификация
- сегментарные артерии;
- долевые и промежуточные артерии;
- главные лёгочные артерии и лёгочный ствол.
- левая;
- правая;
- двустороннее.
- Инфаркт легкого/инфарктная пневмония.
- Парадоксальная эмболия большого круга кровообращения.
- Хроническая легочная гипертензия.
- Таблица 1 Степень нарушения перфузии лёгких
-
Степень Ангиографический индекс в баллах Перфузионный дефицит в% I (легкая)
II (средняя)
III (тяжелая)
IV (крайне тяжелая)До 16
17-21
22-26
27 и болееДо 29
30-44
45-59
60 и болееТаблица 2Характер гемодинамических расстройствГемодинамические расстройства Давление, мм рт. ст. Сердечный индекс, л/(минхм²) В аорте В правом желудочке Систолическое Конечное диастолическое Среднее Отсутствуют
Умеренные
Выраженные
Резко выраженные
Критические≥100
≥100
≥100
≥100
≤100≤40
≤40
40-59
≥60
-≤10
≤10
10-20
≥21
-≤19
≤19
19-24
≥25
-≥3 0
≥3,0
2,5-2,9
≤2.5
≤2,5
Международная классификация, разработанная Европейским кардиологическим обществом в 2000 году, предусматривает выделение 2 основных групп ТЭЛА - массивной и немассивной.
ТЭЛА расценивается как массивная, если у пациентов развиваются явления кардиогенного шока и/или гипотензия (снижение систолического АД ниже 90 мм рт.ст. или снижение на 40 мм рт.ст. и более от исходного уровня, которое длится более 15 минут и не связано с гиповолемией, сепсисом, аритмией). Массивная ТЭЛА развивается при обструкции сосудистого русла легких более 50 %.
Немассивная ТЭЛА диагностируется у пациентов со стабильной гемодинамикой без выраженных признаков правожелудочковой недостаточности. Немассивная ТЭЛА развивается при обструкции сосудистого русла легких менее 50 %.
Среди пациентов с немассивной ТЭЛА при условии выявления признаков гипокинезии правого желудочка (при проведении эхокардиографии) и стабильной гемодинамики выделяется подгруппа - субмассивная ТЭЛА. Субмассивная ТЭЛА развивается при обструкции сосудистого русла легких не менее 30 %.
По остроте развития выделяют следующие формы ТЭЛА:
- острая - внезапное начало, боль за грудиной, одышка, снижение артериального давления, признаки острого легочного сердца, возможно развитие обструктивного шока;
- подострая - прогрессирование дыхательной и правожелудочковой недостаточности, признаки тромбинфарктной пневмонии;
- хроническая, рецидивирующая - повторные эпизоды одышки, признаки тромбинфарктной пневмонии, появление и прогрессирование хронической сердечной недостаточности с периодами обострений, появление и прогрессирование признаков хронического легочного сердца.
Этиология и патогенез
Наиболее опасным в плане развития ТЭЛА является так называемый флотирующий тромб, который имеет единственную точку фиксации в дистальном отделе . Длина таких тромбов колеблется от 3–5 до 15–20 см и более. Возникновение флотирующих тромбов часто обусловлено распространением процесса из вен относительно небольшого калибра в более крупные: из глубоких вен голени в подколенную, из большой подкожной вены в бедренную, из внутренней подвздошной в общую, из общей подвздошной в нижнюю полую вену. При окклюзивном флеботромбозе может наблюдаться флотирующая верхушка, представляющая опасность как потенциальный эмбол. Флотирующий тромб не дает клинических проявлений, так как кровоток в пораженной вене сохранен. При тромбозе подвздошно-бедренного венозного сегмента риск ТЭЛА составляет 40–50%, вен голени – 1–5%
Непосредственным результатом тромбоэмболии является полная или частичная обструкция ЛА, приводящая к развитию гемодинамических и респираторных проявлений :
1) легочной гипертензии (ЛГ), недостаточности правого желудочка (ПЖ) и шока;
2) одышки, тахипноэ и гипервентиляции;
3) артериальной гипоксемии;
4) инфаркту легкого (ИЛ).
В 10–30% случаев течение ТЭЛА осложняется развитием ИЛ. Поскольку легочная ткань обеспечивается кислородом через систему легочных, бронхиальных артерий и воздухоносные пути, то наряду с эмболической окклюзией ветвей ЛА для развития ИЛ необходимыми условиями являются снижение кровотока в бронхиальных артериях и/или нарушение бронхиальной проходимости. Поэтому наиболее часто ИЛ наблюдается при ТЭЛА, осложняющей течение сердечной недостаточности, митрального стеноза, хронических обструктивных заболеваний легких. Большинство “свежих” тромбоэмболов в сосудистом русле легких подвергается лизису и организации. Лизис эмболов начинается с первых дней болезни и продолжается в течение 10–14 сут. С восстановлением капиллярного кровотока увеличивается продукция сурфактанта и происходит обратное развитие ателектазов легочной ткани.
В ряде случаев постэмболическая обструкция ЛА сохраняется длительное время. Это обусловлено рецидивирующим характером заболевания, недостаточностью эндогенных фибринолитических механизмов или соединительнотканной трансформацией тромбоэмбола к моменту его попадания в легочное русло. Персистирующая окклюзия крупных ЛА приводит к развитию тяжелой гипертензии малого круга кровообращения и хронического легочного сердца
Эпидемиология
Признак распространенности: Очень распространено
Факторы и группы риска

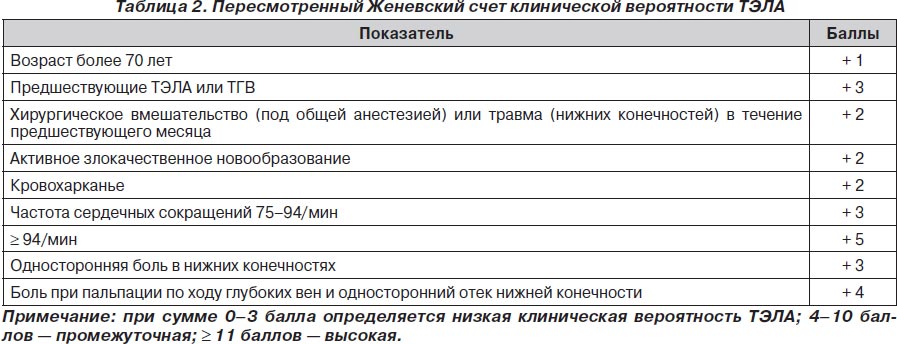
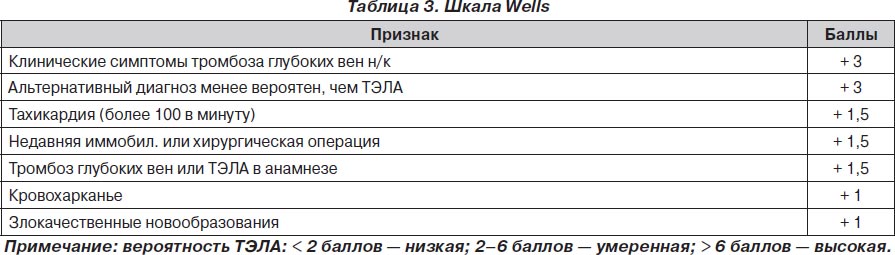
С целью более адекватной диагностики ТЭЛА были предложены различные шкалы для подтверждения вероятности ее развития. Одной из наиболее используемых из этих шкал был Женевский счет клинической вероятности ТЭЛА. В данной шкале все факторы риска развития ТЭЛА распределялись по баллам, а суммарное количество баллов говорило о величине вероятности развития ТЭЛА у конкретного пациента.
Наиболее показательным было сравнение Женевского счета и счета Wells, так как они оказались самыми прогностически точными подсчетами в диагностике ТЭЛА. Сравнение этих двух таблиц показало, что при низкой (6 против 9 %) и средней (23 против 26 %) вероятности развития ТЭЛА данные шкалы риска не различались. При диагностике с высокой вероятностью развития ТЭЛА Женевский счет превосходил счет Wells почти в два раза - 49 против 76 %.
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Обычно ТЭЛА манифестирует одним из следующих клинических синдромов:
- внезапная одышка неясного происхождения: тахипноэ, тахикардия, отсутствуют признаки патологии со стороны легких и острой ПЖ-недостаточности;
- острое легочное сердце: внезапная одышка, цианоз, ПЖ-недостаточность, артериальная гипотензия, тахипноэ, тахикардия; в тяжелых случаях – обморок, остановка кровообращения;
- инфаркт легкого : плевральные боли, одышка, иногда кровохарканье, рентгенологически – инфильтрация легочной ткани;
- хроническая ЛГ: одышка, набухание шейных вен, гепатомегалия, асцит, отеки ног.
Диагностика
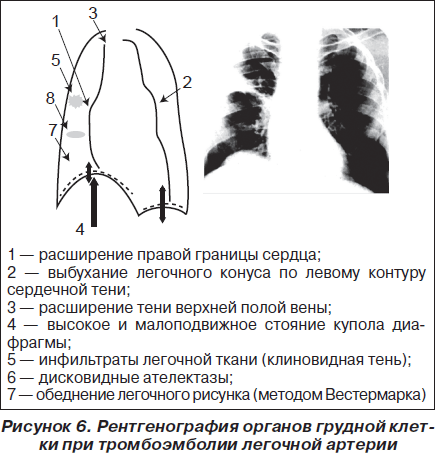
Признаки перегрузки ПЖ:
1) тромб в правых отделах сердца;
2) диаметр ПЖ > 30 мм (парастернальная позиция) или соотношение ПЖ/ЛЖ > 1;
3) систолическое сглаживание МЖП;
4) время ускорения (АссТ) < 90 мс или градиент давления недостаточности трехстворчатого клапана > 30 мм рт.ст. при отсутствии гипертрофии ЛЖ.
У пациентов без сердечно-легочной патологии в анамнезе: чувствительность - 81 %, специфичность - 78 %.
С сердечно-легочной патологией в анамнезе: чувствительность - 80 %, специфичность - 21 %.
Наиболее часто используемым методом диагностики ТЭЛА является компьютерная томография с контрастированием легочных артерий. В настоящее время спиральная компьютерная томография с контрастированием - это стандарт неинвазивной диагностики ТЭЛА ввиду простоты проведения и высокой чувствительности и специфичности. Однодетекторная спиральная компьютерная томография имеет чувствительность 70 % и специфичность 90 %, а мультидетекторная спиральная компьютерная томография - чувствительность 83 % и специфичность 96 %.
Золотым стандартом диагностики ТЭЛА является катетеризация правых отделов сердца с проведением прямого измерения давления в полостях сердца и легочной артерии и контрастированием всего бассейна легочной артерии - ангиопульмонографией. При проведении ангиопульмонографии существует множество высокоспецифичных и неспецифичных критериев ТЭЛА.
Специфические ангиографические критерии:
1. Дефект наполнения в просвете сосуда - наиболее характерный ангиографический признак ТЭЛА. Дефекты могут иметь цилиндрическую форму и большой диаметр, что свидетельствует о первичном формировании их в илиокавальном сегменте.
2. Полная обструкция сосуда («ампутация» сосуда, обрыв его контрастирования). При массивной ТЭЛА этот симптом на уровне долевых артерий наблюдается в 5 % случаев, чаще (в 45 %) его обнаруживают на уровне долевых артерий, дистальнее тромбоэмбола, расположенного в главной легочной артерии.
Неспецифические ангиографические критерии:
1. Расширение главных легочных артерий.
2. Уменьшение числа контрастированных периферических ветвей (симптом мертвого, или подрезанного, дерева).
3. Деформация легочного рисунка.
4. Отсутствие или задержка венозной фазы контрастирования.
Возможно при проведении катетеризации легочной артерии выполнение ультразвукового внутрисосудистого исследования с визуализацией тромба, особенно неокклюзирующего, и определение дальнейшей тактики лечения больного с ТЭЛА. Визуализация тромба в легочной артерии и его структуры может определить необходимость и возможность оперативного лечения, а также правильную методику лечения.
Лабораторная диагностика
Определение Д-димера в крови. У большинства больных с венозным тромбозом наблюдается эндогенный фибринолиз, который вызывает разрушение фибрина с образованием Д-димеров. Чувствительность повышения уровня Д-димера в диагностике ТГВ/ТЭЛА достигает 99%, однако специфичность составляет лишь 53%, поскольку уровень Д-димера может повышаться при инфаркте миокарда, раке, кровотечениях, инфекциях, после хирургических вмешательств и при других заболеваниях. Нормальный уровень Д-димера (менее 500 мкг/л) в плазме (по результатам иммуноферментного метода ELISA) позволяет с точностью более 90% отвергнуть предположение о наличие ТЭЛА
Дифференциальный диагноз
Чаще всего вместо ТЭЛА диагностируется инфаркт миокарда. Для уточнения диагноза ТЭЛА детально изучают анамнез заболевания, выясняют предрасполагающие к развитию тромбообразования факторы. Характерные признаки ТЭЛА: появление внезапной сильной кинжальной боли в груди, тахипноэ, лихорадка, изменения на ЭКГ с признаками дилатации и перегрузки правого желудочка. Дополнительные данные можно получить с помощью ангиографии, сканирования легких, исследования газов крови и ферментов. Так, при ТЭЛА повышается активность общей лактатдегидрогеназы (ЛДГ) и ЛДГ3 при незначительных изменениях креатинфосфокиназы (КФК) и МВ-изофермента КФК В то же время при остром инфаркте миокарда больше повышается КФК и особенно МВ-КФК, а также ЛДГ1.
Значительные диагностические трудности возникают при осложнении острого инфаркта миокарда ТЭЛА. В этих случаях усилия должны быть направлены на выявление изменений с помощью общеклинического и рентгенологического исследования (увеличение цианоза, расширение или смещение границ сердца вправо, появление акцента 2-го тона над легочной артерией и ритма галопа у мечевидного отростка, выслушивание шума трения плевры, перикарда, набухание печени и т. д.), исследование показателей гемодинамики (учащение сердечного ритма, возникновение аритмий, повышение, а затем снижение артериального давления, увеличение давления в правых отделах сердца и легочной артерии), газового состава крови (усугубление гипоксемии), ферментативной активности.
Осложнения
- Инфаркт лёгкого
- Острое лёгочное сердце
- Рецидив тромбоза глубоких вен нижних конечностей или ТЭЛА.
- Если тромбоэмболы не лизируются, а подвергаются соединительно-тканной трансформации, то формируется персистирующая окклюзия или стеноз — причина развития хронической постэмболической лёгочной гипертензии. Это осложнение возникает у 10% лиц, перенёсших эмболизацию крупных лёгочных артерии. В случае поражения лёгочного ствола и его главных ветвей, лишь 20% больных живут более 4 лет.
Лечение
При подозрении на ТЭЛА до и в процессе обследования рекомендуется:
- соблюдение строгого постельного режима с целью предупреждения рецидива ТЭЛА;
- катетеризация вены для проведения инфузионной терапии;
- внутривенное болюсное введение 10 000 ЕД гепарина;
- ингаляция кислорода через носовой катетер;
- при развитии ПЖ-недостаточности и/или кардиогенного шока – назначение внутривенной инфузии добутамина, реополиглюкина, при присоединении инфаркт-пневмонии – антибиотиков.
Антикоагулянтная терапия
Антикоагулянтная терапия служит основным методом лечения больных с ТЭЛА уже более 40 лет. Гепаринотерапия при ТЭЛА в основном направлена на источник тромбоэмболии, а не на тромбоэмбол в легочной артерии, а основной ее целью является профилактика повторных тромбозов и, таким образом, повторной эмболизации. Актуальность такой профилактики объясняется тем, что при отсутствии антикоагулянтной терапии у больных, перенесших эпизод ТЭЛА, вероятность повторной эмболии с летальным исходом колеблется от 18 до 30 %.
В рекомендациях Европейского общества кардиологов приведена схема введения нефракционированного гепарина при ТЭЛА
У больных с массивной ТЭЛА рекомендуют для болюсного введения использовать дозу не менее 10 тыс. ед, а целевой уровень аЧТВ при инфузионной терапии должен составлять не менее 80 с. Гепаринотерапия должна проводиться в течение 7-10 дней, поскольку именно в эти сроки происходит лизис и/или организация тромба.
В настоящее время при лечении немассивной ТЭЛА используются низкомолекулярные гепарины (НМГ).
НМГ назначают подкожно 2 раза в сутки в течение 5 дней и более из расчета: эноксопарин 1 мг/кг (100 МЕ), надропарин кальция 86 МЕ/кг, далтепарин 100–120 МЕ/кг.
С 1–2-го дня гепаринотерапии (НФГ, НМГ) назначают непрямые антикоагулянты (варфарин, синкумар) в дозах, соответствующих их ожидаемым поддерживающим дозам (5 мг варфарина, 3 мг синкумара). Дозу препарата подбирают с учетом результатов мониторирования МНО, которое определяют ежедневно до достижения терапевтического его значения (2,0–3,0), затем 2–3 раза в неделю в течение первых 2 нед, в последующем – 1 раз в неделю и реже (1 раз в месяц) в зависимости от стабильности результатов.
Продолжительность лечения непрямыми антикоагулянтами зависит от характера ТЭЛА и наличия фаторов риска
Тромболитическая терапия (ТЛТ) показана больным с массивной и субмассивной ТЭЛА. Она может назначаться в пределах 14 дней с момента развития заболевания, однако наибольший эффект от лечения наблюдается при раннем проведении тромболизиса (в течение ближайших 3–7 сут). Обязательными условиями проведения ТЛТ являются: надежная верификация диагноза , возможность осуществления лабораторного контроля.
В настоящее время предпочтение отдается короткому режиму введения тромболитиков : стрептокиназа 1,5–3 млн ЕД в течение 2–3 ч, урокиназа 3 млн ЕД в течение 2 ч, тканевый активатор плазминогена в течение 1,5 ч. После окончания ТЛТ назначают НФГ/НМГ с последующим переходом на лечение непрямыми антикоагулянтами.
По сравнению с гепаринотерапией тромболитики способствуют более быстрому растворению тромбоэмболов, что ведет к увеличению легочной перфузии, снижению давления в легочной артерии, улучшению функции ПЖ и к повышению выживаемости больных при тромбоэмболии крупных ветвей.
Абсолютные и относительные противопоказания к проведению фибринолитической терапии у больных с ТЭЛА:
Абсолютные противопоказания:
- активное внутреннее кровотечение;
- внутричерепное кровоизлияние.
Относительные противопоказания:
- большое хирургическое вмешательство, родоразрешение, органная биопсия или пункция неприжимаемого сосуда в течение ближайших 10 дней;
- ишемический инсульт в течение ближайших 2 месяцев;
- желудочно-кишечное кровотечение в течение ближайших 10 дней;
- травма в течение 15 дней;
- нейро- или офтальмологическое хирургическое вмешательство в течение ближайшего месяца;
- неконтролируемая артериальная гипертензия (систолическое АД > 180 мм рт.ст.; диастолическое АД > 110 мм рт.ст.);
- проведение сердечно-легочной реанимации;
- количество тромбоцитов < 100 000/мм3, протромбиновое время менее 50 %;
- беременность;
- бактериальный эндокардит;
- диабетическая геморрагическая ретинопатия.
Хирургическое лечение
Имплантация кава-фильтра (КФ). Показаниями к чрескожной имплантация временного/постоянного КФ у больных с ТЭЛА являются :
• противопоказания к антикоагулянтной терапии или тяжелые геморрагические осложнения при ее применении;
• рецидив ТЭЛА или проксимальное распространение флеботромбоза на фоне адекватной антикоагулянтной терапии;
• массивная ТЭЛА;
• тромбоэмболэктомия из ЛА;
• протяженный флотирующий тромб в илеокавальном венозном сегменте;
• ТЭЛА у больных с низким кардиопульмональным резервом и тяжелой ЛГ;
• ТЭЛА у беременных как дополнение к терапии гепарином или при противопоказаниях к применению антикоагулянтов.
В большинстве случаев КФ устанавливается тотчас ниже уровня впадения почечных вен, чтобы избежать осложнений в случае его окклюзии. Имплантация КФ выше уровня впадения почечных вен показана в следующих случаях:
• тромбоз нижней полости вены (НПВ) распространяется до или выше уровня впадения почечных вен;
• источником ТЭЛА является тромбоз почечных или гонадных вен;
• тромбоз, распространяющийся выше ранее имплантированного инфраренального КФ;
• установка фильтра у беременных или у женщин, планирующих беременность;
• анатомические особенности (удвоение НПВ, низкое впадение почечных вен.
Абсолютных противопоказаний к имплантации КФ в настоящее время не существует. Относительными противопоказаниями являются некорригируемая тяжелая коагулопатия и септицемия.
Прогноз
При ранней диагностике и адекватном лечении прогноз у большинства (более 90%) больных с ТЭЛА благоприятен. Летальность определяется в значительной мере фоновыми заболеваниями сердца и легких, чем собственно ТЭЛА. При терапии гепарином 36% дефектов на перфузионной сцинтиграмме легких исчезает в течение 5 дней. К концу 2-й недели отмечается исчезновение 52% дефектов, к концу 3-й – 73% и к концу первого года – 76%. Артериальная гипоксемия и изменения на рентгенограмме исчезают по мере разрешения ТЭЛА. У больных с массивной эмболией, ПЖ-недостаточностью и артериальной гипотензией госпитальная летальность остается высокой (32%). Хроническая ЛГ развивается менее чем у 1% больных.
При нераспознанных и нелеченых случаях ТЭЛА смертность больных в течение 1 мес составляет 30% (при массивной тромбоэмболии достигает 100%). Общая смертность в течение 1 года — 24%, при повторных ТЭЛА — 45%. Основные причины смерти в первые 2 нед — сердечно - сосудистые осложнения и пневмония.
Сроки нетрудоспособности зависят от объёма эмболического поражения лёгочного сосудистого русла, выраженности лёгочной гипертензии, а также от эффективности проведенного лечения. Период пребывания в стационаре составляет обычно 3-4 нед. После выписки из больницы пациент нетрудоспособен, как минимум, в течение месяца.
Профилактика
Информация
Информация
- Полный справочник практикующего врача /под редакцией Воробьева А.И., 10 издание, 2010 стр.178-179
- Российский терапевтический справочник /под редакцией акад.РАМН Чучалина А.Г., 2007 стр.118-120
- В.С. Савельев, Е.И. Чазов, Е.И. Гусев и др. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений (рус.). — Москва: Медиа Сфера, 2010. — В. 2. — Т. 4. — С. 1-37.
- Яковлев В.Б. Тромбоэмболия легочной артерии в многопрофильном клиническом стационаре (распространенность, диагностика, лечение, организация специализиро-ванной медицинской помощи). Дисс. на докт. мед. наук. – М. – 1995. – 47 с.
- Rich S. Тромбоэмболия легочной артерии //В кн.: Кардиология в таблицах и схемах. Под. ред. М.Фрида и С.Грайнс. М.: Практика, 1996. – С. 538 – 548.
- Савельев B.C., Яблоков Е.Г., Кириенко А.И. Массивная эмболия легочных артерий. – М.: Медицина. – 1990. – 336 с.
- Российский Консенсус "Профилактика послеоперационных венозных тромбоэмболических осложнений". М., 2000.
- Панченко Е.П. Венозные тромбозы в терапевтической клинике. Факторы риска и возможности профилактики. Сердце. 2002; 1 (4): 177–9.
- Александер Дж.К. Тромбоэмболия легочной артерии. Руководство по медицине. Диагностика и терапия: В 2 т. Под ред. Р. Беркоу, Э. Флетчера: Пер. с англ. М.: Мир, 1997; 1: 460–5.
- Матюшенко А.А. Хроническая постэмболическая легочная гипертензия. 50 лекций по хирургии. М.: Медиа Медика, 2003; 99–105.
- Гагарина Н.В., Синицын В.Е., Веселова Т.Н., Терновой С.К. Современные методы диагностики тромбоэмболии легочной артерии. Кардиология. 2003; 5: 77–81.
- Янссен М.К.Х., Уоллешейм Х., Новакова Х. и др. (Janssen M.C.H., Wollershein H., Novakova I.R.O. et al.). Диагностика тромбоза глубоких вен: общий обзор. Рус. мед. журн. 1996; 4 (1): 11–23.
АЛГОРИТМ ДИАГНОСТИКИ ТЭЛА
Стратегия диагностики ТЭЛА определяется степенью риска развития осложнений у гемодинамически стабильных и нестабильных пациентов.
У гемодинамически нестабильных пациентов с подозрением на ТЭЛА наиболее целесообразным методом для начала диагностики является ЭхоКГ, которая в большинстве случаев позволяет обнаружить непрямые признаки легочной гипертензии и перегрузки правого желудочка, а также исключить другие причины нестабильности (острый ИМ, расслаивающая аневризма аорты, перикардит). Положительные результаты ЭхоКГ могут быть основанием для постановки диагноза ТЭЛА и начала фибринолитической терапии при отсутствии других методов диагностики и невозможности быстрой стабилизации состояния пациента. Во всех других случаях необходимо проведение компьютерной томографии. Ангиография не рекомендована в связи с высоким риском летальности у гемодинамически нестабильных пациентов и повышением риска кровотечений при проведении фибринолитической терапии.


Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта", не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения "MedElement (МедЭлемент)", "Lekar Pro", "Dariger Pro", "Заболевания: справочник терапевта" являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.